
這週日迎來了母親節,不僅是感謝媽媽的時刻,也提醒我們在繁忙的工作之餘,別忘了給予身邊重要的人一份關心❤️
本週週報帶來許多學術活動紀錄,除了晨會的精彩內容外,新帶來的「拆彈超人」課程也廣受好評!希望大家能在母親節的最後除了學習外也能好好珍惜相聚的時刻,小編在此祝大家母親節快樂!
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 5/12 (二) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 劉怡安 F1 李思翰/ 田亞中部長 | https://cgmh.webex.com/cgmh/j.php?MTID=mece97a96b0e2407fc5dd7524622eede5 |
| 5/13 (三) 7:30-8:30 復健大樓 第一會議廳 | 【全院】 臨床醫學人文討論會CMHC | 實體無視訊 |
| 5/14 (四) 7:30-8:30 醫學大樓 第二會議廳 | Grand Rounds 林士為醫師/ 田亞中部長 | 實體無視訊 |
| 5/14 (四) 7:30-8:30 醫學大樓 5AB內科會議室 | 【心臟內科外賓演講】 Emerging Paradigms in LDL-C and Lp (a) Management from Mechanisms to Innovation R.Scott Wright, M.D./ 謝宜璋主任 | 實體無視訊 |
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 5/19 (二) 7:30-8:30 醫學大樓 第二會議廳 | 生與死案例討論會 R3 蔡和蒼 高振益醫師 | https://cgmh.webex.com/cgmh/j.php?MTID=m0ae7d72f65f4b26d45a97fb75f56a381 |
| 5/20 (三) 20:00-21:00 | 【線上】 2025線上心電圖課程 Acute myocardial infarction 吳家棟醫師 | 連結請見社群 |
| 5/21 (四) 7:30-8:30 醫學大樓 第二會議廳 | Medical Pearls / EBM 黃思偉醫師/ 余光輝主任 田亞中部長 | 實體無視訊 |
| 5/22 (五) 12:30-13:30 醫學大樓 5AB內科會議室 | 【2026胸腔重症系列課程】 Application of multiplex PCR and mNGS in critically ill patients 張克威醫師 | 實體無視訊 |
2026/5/12 (二) Morbidity and Mortality Conference

2026/5/14 (二) Grand Rounds
2026/5/21 (四) Medical pearls/EBM

推薦活動
2026/5/11 (一) 拆彈超人24hrs Class III
嗨大家!我們是內科組PGY2~~明天傍晚就是值班系列課程的第三堂了,以下為課程資訊:
[Class III]
- 主題: Vital signs
- 講者: PGY2 葉芷淇醫師/陳冠宏醫師
- 時間: 2026/05/11 17:30-19:00
- 地點: 綜合大樓 B1階梯教室
歡迎大家來聽最基本但也是最重要的各項vital signs 值班處理🙌🏻 我們明天見~~

2026/5/14 (四) 心臟內科外賓演講

2026/5/21 (四) 專題演講
歐洲克隆氏症暨腸炎學會(ECCO)現任學會主席,葡萄牙籍外賓Magro教授蒞臨林口長庚介紹IBD這幾年的進展,歡迎各職級如醫學生、PGY、R、VS都適合來聽講喔!

2026/5/23 (六) 現代臨床推理

2026/6/6 (六) 跨科研究論壇

學術活動回顧
2025/4/28 (二) Morbidity and Mortality Conference
R3 張淮鈞 醫師

在內科住院醫師的訓練中,R2時期的挑戰在於如何在高壓、快節奏的加護病房中,迅速掌握危急重症的處置邏輯,將病生理學的知識轉化為臨床救命的直覺。進入R3階段,除了看會診,最大的挑戰莫過於完成全內科矚目的MM報告,這不僅是一次學術呈現,更是一場耗時、費神且需高度自省的知識工程。準備過程中,我們必須從海量的病歷資料中釐清時序、與不同科醫師反覆討論、過濾干擾資訊,最終以邏輯思考的方式重新解構疾病的進程。

在日常工作中,不論白班或值班,手上往往照顧著十床以上的病人,在醫療資源與時間有限的現狀下,大部分的病例能依循現行的標準治療指引進行規律處置;然而,一旦遭遇具備多重共病或罕見臨床表現的個案,醫療決策往往被迫在片刻間做出。MM-C報告恰好彌補了這種「快思」下的遺憾,它提供了一個「慢想」的契機。透過事後的深思,我們能與當時共同診治的醫師交流意見,並在閱覽最新文獻的過程中,將片段的知識組織成嚴密的內科學網絡。

另外,在梳理病人的治療歷程時,我們反覆詰問自己:「在錯綜複雜的徵象中,是否隱藏著能提前翻轉局勢的契機?」即便醫學現實中沒有「早知如此」的假設,但透過回顧與反思,我們能從遺憾中提煉出更精準的判斷力。這正是 MM 報告的核心:它不只是學術的整理,更是一次次關於臨床細節的心理演習。比起機械式地記憶準則,這種實務上的檢討讓我們學會如何在每次決策時都比前一次更細心,藉由這些積累,我們才更有底氣去守護下一位病人的生機。

C2 秦子茵 心得
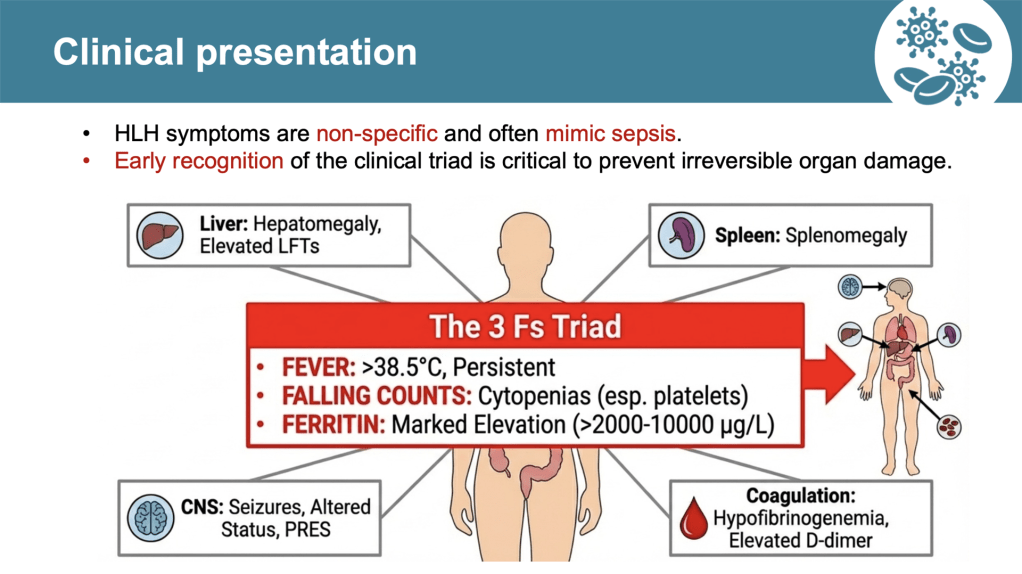
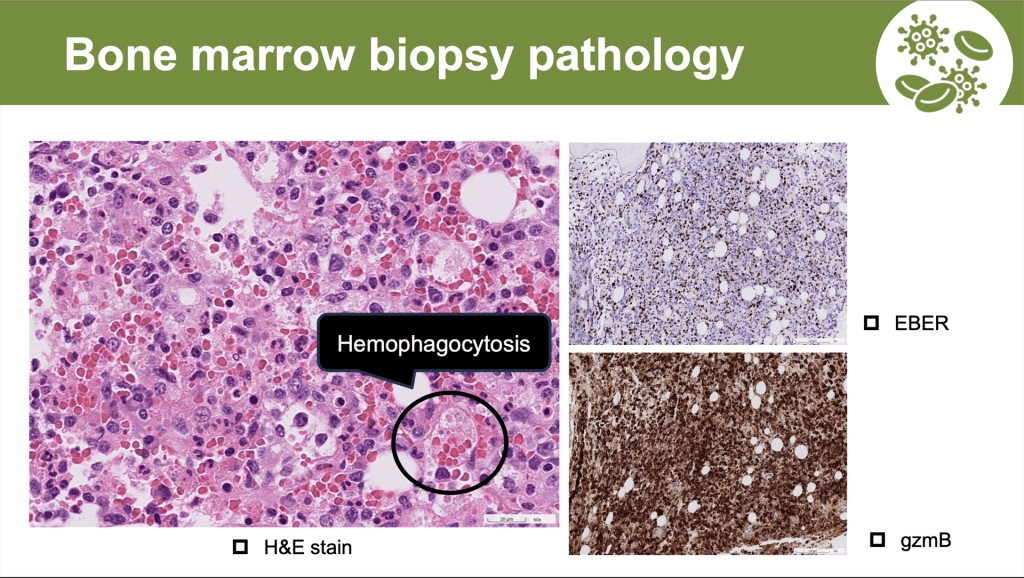
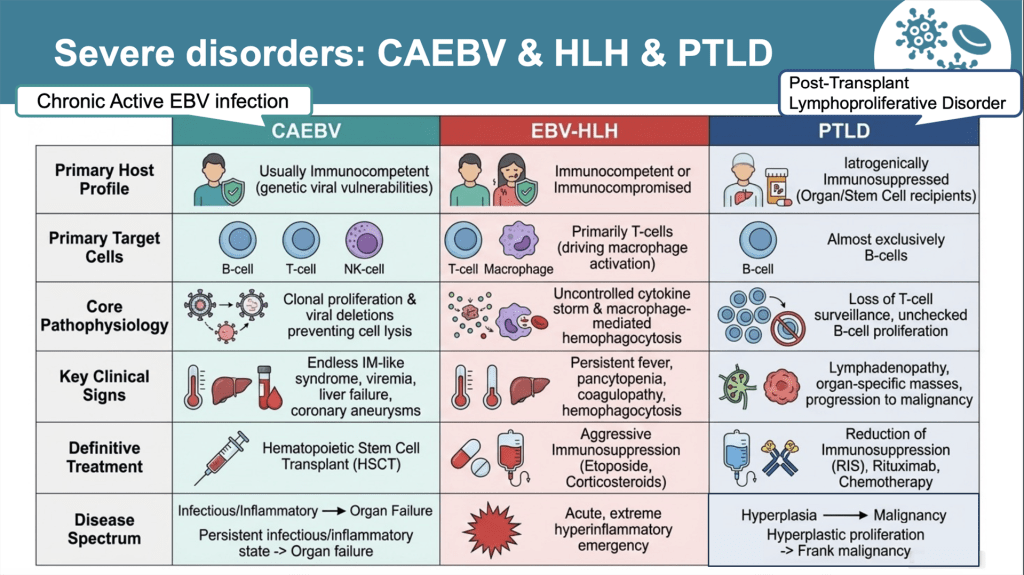
本次內科晨會討論的案例為 Refractory pancytopenia in a 45-year-old male with HIV and lymphoma history,講者完整地講述主訴、過去/現在病史及住院經過,包含相關實驗室數據及影像、切片檢查,讓我們能快速了解個案。 Discussion 分為三大部分,第一部分介紹 EB 病毒感染的臨床表現、診斷準則、治療策略及相關共病,第二部分則著重個案發生的 HLH (Hemophagocytic lymphohistiocytosis),最後以病患最終確診的 Extranodal NK/T-cell lymphoma relapse 的治療指引作結。
本次晨會可以分為兩部分,第一部分介紹了當時個案的住院經過,從一開始懷疑急性膽囊炎,到後續因病患休克、持續發燒及全血球性減少,懷疑有別於腸胃道感染的可能,經過一系列實驗室及切片檢查,確診 EBV-induced HLH 以及 Extranodal NK/T-cell Lymphoma 復發。
第二部分則分成三大主軸包含 EB 病毒感染、HLH,以及 extranodal NK/T-cell lymphoma relapse。首先,在 EB 病毒感染方面, EBV 在免疫功能正常個體多呈現自限性感染,但在免疫抑制患者(如 HIV感染者)中,則可能導致嚴重併發症,包括淋巴增生性疾病與 HLH。診斷上可透過血中 EBV viral load及組織 EBER 染色確認,臨床需特別注意其與惡性淋巴瘤之關聯性。治療策略以支持性療法為主,並需針對潛在病因(如腫瘤或免疫異常)進行處理。
接著,針對 HLH 進行說明。HLH 為一種因免疫系統過度活化所導致的高致死性疾病,常見誘因包括感染(尤其 EBV)、惡性腫瘤及自體免疫疾病。臨床特徵包括持續高燒、脾腫大、血球三系低下、肝功能異常及高三酸甘油酯血症等。診斷上可依 HLH-2004 criteria 或 H-score 評估。治療核心在於抑制過度免疫反應、治療引發 HLH 的原因,常用藥物包括類固醇、IVIG 及 Etoposide。
最後,報告回到本案例的根本病因——extranodal NK/T-cell lymphoma relapse。此類淋巴瘤與 EBV高度相關,具有侵襲性強及預後不佳的特性,復發時常合併 HLH,使病程更加複雜且致命。治療上需依據指引進行化療或免疫治療,但整體預後仍受限於疾病本身的高度惡性與患者免疫狀態。
/////感謝張淮鈞醫師提供以下重點簡報/////

2025/4/30 (四) Morbidity and Mortality Conference
R3 潘政宇 醫師

這位MM-C的病人是我R3時在禮拜六值班照顧的病人,病人無法救回讓我內心失落,也督促著我要在醫學的道路上繼續努力,作為一個病人專責照顧的醫師,我們對於病人的疾病處理要有定見,面對各種專科的問題,要虛心求教,也要積極辯證。
還記得當時是一個平凡的禮拜六,記得是中秋連假,交班時知道有這位鏟子超人,但狀況非常不好,血壓很差,左腳傷口情況也非常差,老實說,當時我對壞死性筋膜炎的印象主要是在內分泌科病房照顧糖尿病足的病人,在那裡本來就有整外醫師會幫忙評估傷口並做適時清創;另外記得clerk在國泰急診,也是有看到一位小腿很腫的病人,整外醫師被會診來當下就在床邊fasciotomy。我知道壞死性筋膜炎要趕快開刀,但這位病人已經在急診會過整外,因為病人狀況非常不穩定,且傷口狀況嚴重,說等狀況穩定直接會診骨科截肢。當時病人的升壓藥也都在下調當中,當時理想的以為,病人可以把升壓藥從三線降到一線,這時應該算是穩定可以開刀的程度了吧?沒想到半夜病人狀況急轉直下,生命徵象一去不復返…。

下班後回家睡個覺,起床記得是隔天看到新聞噩耗,內心有點失落,如果早點找骨科來開刀,或許有機會?但後來請教骨科老師,這位病人即使及時開刀死亡率還是非常高,結果還是一樣。那時內心著實失落,電視報導著這位病人生前急公好義,更讓我感到難過,這位病人自己有病在身卻還是在別人有需要幫助的時候第一時間挺身而出,並義無反顧,即使讓自己暴露在受傷的風險當中。當他受傷了,我們盡力救治,可惜無法讓他度過這一關。做MM-C的過程,我努力查閱文獻以及跟腎臟科醫師討論,橫紋肌溶解還有什麼好方法,只知道該做的我們都盡力了,但是源頭的壞死性筋膜炎還是問題的癥結,只能期待病人有沒有辦法度過截肢手術這一關。
報完了MM-C,內心平靜了許多,從中學習到的醫學知識也讓我對未來更有自信,也希望自己,未來在遇到各種專科的問題時,能不忘虛心求教,並且積極討論,給病人更好的照顧。

C2 郭祐涵 心得
本次內科晨會以一例「壞死性筋膜炎(Necrotizing Fasciitis, NF)併發敗血性休克及多重器官衰竭」為題,帶領我們探討在面對進展極其迅速且病原體特殊的感染症時,臨床診斷與治療上所面臨的嚴峻挑戰。
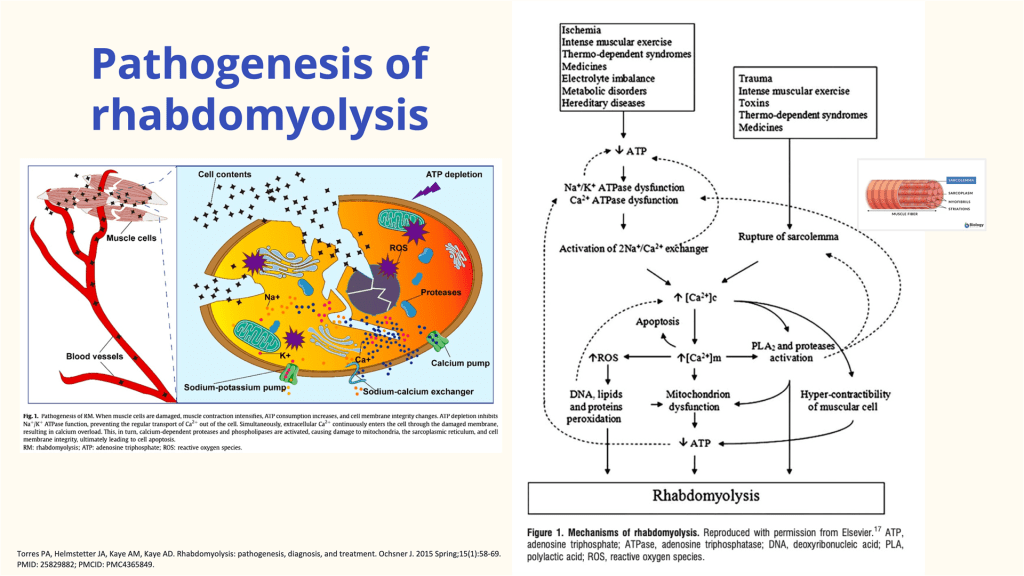
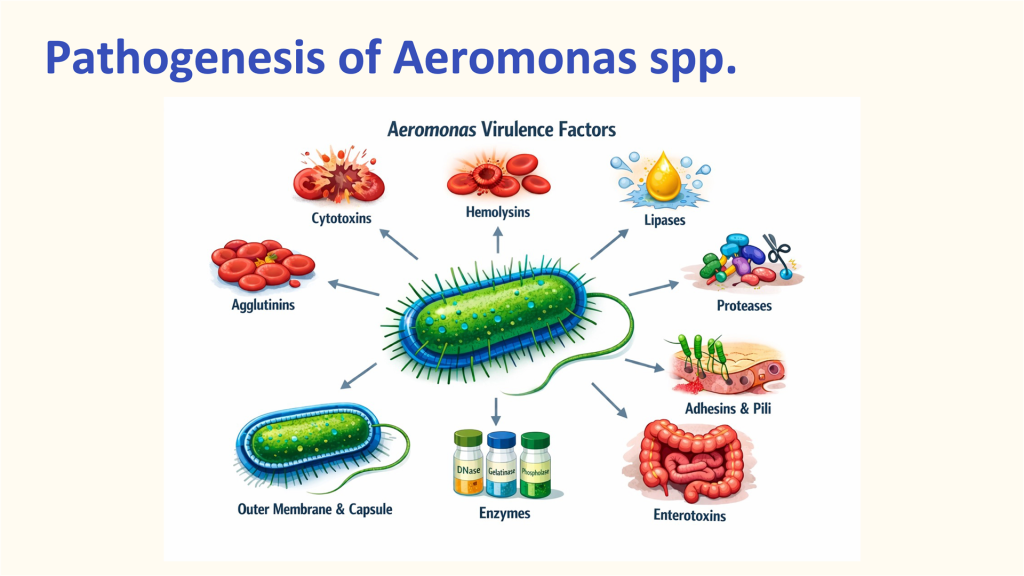
個案為一名 46 歲男性挖土機司機,他在災區搜救工作中意外受傷,導致傷口長時間暴露於淡水與泥土環境中。入院時,患者的左下肢已出現典型壞死性筋膜炎的局部表現,包括劇烈疼痛、皮膚紅腫以及明顯的水泡與組織壞疽。令人震驚的是其病程進展之迅速,病人在急診檢傷初期即因循環崩潰發生首次心跳停止(IHCA),經醫療團隊長達 11 分鐘的搶救後才恢復自發性血液循環。實驗室數據除了顯示 WBC 飆升等嚴重感染跡象外,更出現了極高值的 CK(21,647 U/L)與肌紅蛋白,確診合併嚴重的橫紋肌溶解症。最終培養鑑定為親水單胞菌(Aeromonas hydrophila),這種細菌的高組織破壞力與毒力因子,解釋了患者為何能在短短幾天內,由局部傷口迅速演變為敗血性休克、急性腎損傷以及後續多次致命的心律不整。
這場討論首先聚焦於親水單胞菌與壞死性筋膜炎之間的關係。親水單胞菌廣泛存在於各類水源與土壤中,本病例再次提醒臨床醫師,「職業與環境暴露史」在診斷中扮演著靈魂角色。該菌能釋放溶血素與蛋白酶,導致組織迅速液化與壞死。值得注意的是,Aeromonas 對傳統敗血症常用的經驗性用藥(如 Penicillins 或部分 Beta-lactam 組合)具有天然抗藥性,若醫療團隊未能在第一時間察覺環境暴露風險,而選用 Fluoroquinolones 或三、四代Cephalosporins,將難以有效遏制病情惡化。此外,NF 的診斷金標準仍是「手術探查」,臨床上常面臨的兩難在於:影像檢查(如 CT)雖能提供解剖學上的證據,但在面對進展極快的壞死性感染時,絕不可因等待影像結果或放射科報告而延誤了外科醫師切開排膿與清創的關鍵時刻。
隨後,會議深入探討了橫紋肌溶解症引發的電解質危象。患者病程中反覆發生心室頻脈(VT)與多次心跳停止,其根源在於大規模組織壞死後釋放出的「高血鉀」以及因鈣離子沈積於肌肉導致的「嚴重低血鈣」。這種電解質的極度失衡,對心肌電生理構成了巨大威脅。在臨床處置上,雖然早期大量補水(目標尿量 200-300 mL/hr)是預防色素性腎病的關鍵,但對於此類已進入多重器官衰竭的極重症患者,單純的補液已緩不濟急。此時,何時啟動連續性腎臟替代治療(CRRT)以穩定內環境,乃至於應用 2024 年討論度極高的新型血液吸附技術(如 Cytosorb)來移除血液中的肌紅蛋白與細胞激素,成為了決定預後的關鍵。儘管新型吸附技術對死亡率的實證仍在發展中,但其在清除發炎因子與肌紅蛋白方面的潛力,為這類處於生存邊緣的患者提供了一絲可能性。
最後,主講者提出的「改善方向與醫療兩難」最令我印象深刻。在 NF 的處理中,外科清創的徹底程度與介入早晚與死亡率直接掛鉤,這需要跨科別醫師的充分溝通。面對生命徵象極度不穩、甚至在手術室麻醉誘導後即崩潰的患者,術前是否先行介入 ECMO 等循環支持工具(Supportive care),以換取手術機會,是臨床決策中最艱難的博弈。這份個案報告讓我深刻學到,面對暴發性感染,不僅要「用對藥」,更要「爭取時間」。醫療團隊必須透過嚴密的電解質監控、果斷的手術介入策略,以及對先進輔助技術的開放態度,才能在死神手中搶回病人。這種跨學科、多層次的醫療決策與反思,正是現代重症醫學的核心價值所在。
/////感謝潘政宇醫師提供以下重點簡報/////


內科活動回顧
2026/4/27 (一) 內科小聚
C2 林君彥 心得

今天參加內科部舉辦的內科小聚,邀請到PGY2內科組陳雨鴻學姊和大家分享PGY的心路歷程及實戰技巧提點,讓我對未來即將面臨PGY的身分轉變有了更明確清楚的勾勒。透過學姊這次詳細用心的分享,我也更深刻體會到,從clerk到PGY不只是角色名稱的改變,真正的挑戰在於,需要逐漸培養獨立思考與處理問題的能力。
其中令我印象最深刻的,是學姊提到面對病人時應該建立一套完整、有系統性的處置流程。當病人出現新的主訴時,第一步並不是急著處理症狀,而是要先確認vital sign,先快速判斷病人目前是否穩定,並釐清問題的急迫性。接著從TPR sheet、kardex、護理紀錄、檢查數據以及目前的用藥匯總,一步步建立可能的鑑別診斷及處置計劃。我才更加明白,PGY的核心能力除了建立臨床思維的邏輯性,還必須在有限時間內迅速整合手邊的資訊。

學姊也提到建立個人化工作模板的重要性,例如admission order、常見 chief complaint的處理方式,以及note範本等。面對繁忙的臨床業務,如果平時就能夠累積並整理自己的範本,未來遇到類似情境時就能更有效率地應對,也能降低慌亂感。我覺得這是一個非常實用的方法,不至於在繁忙的臨床問題中手足無措,能更冷靜地處理每一個迎面而來的挑戰。學姊也分享了許多實用的學習資源,如熱病、處方集、各科guideline,以及各類文獻搜尋工具,都是未來臨床工作中我們可以善加利用的幫手。除此之外,在資訊量龐大且醫學發展日新月異下,若有AI輔助資料整理與學習上的引導,我們也能更有效率地應對臨床上的各種問題。

臨床工作從來不是單打獨鬥,而是在團隊合作中互相幫忙,並一起學習、成長。無論是老師、學長姐、同儕,或是護理師們,每個角色都擁有各種不同的臨床經驗與觀察視角,都是我們很好的學習對象。尤其護理師往往能最即時掌握病人的第一線狀況,他們提供的資訊經常是臨床判斷的重要依據。學姊也提醒我們當遇到問題時,不需要因為擔心被認為能力不足而害怕發問,而是應該主動尋求幫忙,如此才能在忙碌而高壓的臨床環境成長,也能在學習道路上走得更踏實。

從clerk邁向PGY的過程中,勢必會伴隨許多未知的挑戰,我也體認到PGY需具備的能力,除了醫學知識本身,更重要的是面對問題時願意承擔責任,以及保持謙遜的態度持續學習。這次內科小聚讓我對未來的身份與責任有了更清楚的輪廓及想像,也提醒我在現階段仍有許多需要學習進步的地方,非常感謝內科部提供如此難得的機會,著實獲益良多。
2026/4/28 (二) 拆彈超人24hr Class I: CV/Chest
C2 陳容萱 心得

這堂課主要是在講值班常見的三個主題:心律不整、胸痛跟呼吸困難。整體聽下來,我覺得學長一直在強調一個很重要的觀念,就是「不要只看數字,而是要先看病人本身的狀況」。

在心律不整的部分,讓我印象最深的是學長提到,當病房通知心跳變快時,不要第一時間就想開藥把心跳壓下來,而是應該先去看病人。因為很多tachycardia其實是次發性的,例如感染、出血、脫水、疼痛或焦慮等,這些情況都會讓心跳變快。如果只是單純給降心跳的藥,反而可能忽略真正的原因。尤其是當病人心跳突然從平常60到70跳到100以上,甚至到130以上時,就一定要去bedside評估。另外也要記得抽血,包括CBC看Hb有沒有快速下降、電解質、發炎指數、心肌酵素,以及TSH,來幫助找原因。

在AF的處理上,學長提到通常是在心跳大於130或病人有症狀時才需要積極處理。原則上會先考慮rate control,因為如果直接做rhythm control,在沒有適當抗凝的情況下,可能會增加中風風險。不過學長也有提到,像digoxin這類rate control藥物起效比較慢,所以在臨床上其實更常會使用amiodarone來幫助控制心跳。常用的藥物像是β-blocker或non-DHP CCB,但也要注意一些情況不能使用,例如氣喘或心衰竭的病人。另外,如果控制不佳,有時候也可以補鎂離子來幫助穩定心律。

胸痛的部分,重點是先排除危及生命的原因,像是ACS、主動脈剝離或肺栓塞。學長有特別強調ECG要及早做,而且必要時要重複或加做其他導程。問診時需要注意疼痛的開始時間、持續時間、位置、是否會放射,以及有沒有伴隨喘或冒冷汗等症狀。另外也提醒,像DM、老人或女性常常會有非典型表現,例如沒有明顯胸痛,反而是以呼吸困難為主。
在呼吸困難的部分,學長提到只要被報病人變喘,大部分情況都應該要親自去看。評估時可以從airway、breathing、circulation三個面向去思考,除了看生命徵象,也要觀察呼吸型態、有沒有使用輔助呼吸肌,以及氧氣需求是否上升。同時也要回去看病歷,包括最近的影像、手術或感染狀況,幫助判斷原因。ABG的判讀也很重要,可以協助區分是低氧還是高碳酸血症造成的問題。

在氧氣治療方面,是一個逐步升級的概念,從nasal cannula、面罩,到high flow nasal cannula,再到BiPAP。如果這些方式都無法改善,或病人出現意識改變,就需要考慮插管。學長也有提到插管前的準備以及相關用藥。
整體來說,這堂課讓我最大的收穫是建立一個比較完整的臨床思考流程:先判斷病人穩不穩,再去找造成問題的原因,最後才是給予相對應的治療,而不是只針對數值做處理。這樣的觀念對未來值班應該會很有幫助,也比較不會漏掉真正危險的狀況。
2026/4/29 (三) 內科PGY的未來診療室
胃腸肝膽科 謝彝中 醫師 主講
Y1孫心原 醫師 心得

手機、錢包、鑰匙對於我們來說是日常不可或缺的一部分,如同在醫院工作,服務、教學、研究也是缺一不可,但是老師提醒我們身為人,最重要、時間最長的卻是生活。在醫院每天忙碌工作、反覆值班調整作息的同時,我們似乎漸漸忘記如何好好生活以及自己理想的生活是什麼,不論是培養興趣、注重家庭、金錢、教職升等、良好的醫病關係,我想目前我對於理想的生活也還沒有確定的答案,還有待未來持續探索,或許有天也會擁有屬於自己的答案。

內科這條路注定是一條辛苦的道路,而我只是剛抵達登山口的旅人,每當遇到很爛的病人、值班爆炸睡眠被剝奪的黑暗時刻,也許未來回頭來看,這才是最寶貴的經歷。那些最苦澀的經驗,往往會化作最甜美的果實,不經一番寒徹骨,如何成為一位獨當一面、值得他人信任的醫師,希望能以此勉勵自己未來繼續努力走下去。
2026/5/5 (二) 拆彈超人24hr Class II: GI
C2 秦子茵心得

這次的拆彈超人 24hr 是由 PGY2 內科組的呂芝瑋及張子婷學姊幫我們上 GI相關課程,帶我們熟悉在值班常見 GI 相關主訴—腹痛、出血,該怎麼評估及處理。首先,呂芝瑋學姊以一個模擬案例帶我們從頭到尾演練值班情境,從接到護理站電話開始,接收到病人腹痛的狀況該在電話裡先得到哪些資訊,到底緊不緊急,要趕快到病房看病人,還是有時間先回顧一下病人的病歷,腹痛又要想哪些鑑別診斷,在 bedside 應該問病人什麼樣的問題,評估哪些地方以及可能的急症。有個初步想法後,要進一步抽什麼血、做什麼檢查,能不能確定診斷,要針對診斷做什麼處理,讓我們了解值班處理病人的思路、邏輯,及什麼樣的時機點要往上求助。課程中幫我們複習了急性胰臟/盲腸/膽囊炎和腹痛急症的表現及處置。

上半場有初步概念後,下半場張子婷學姊便以一個真實病房出血案例為開場,讓大家發言,集思廣益要怎麼處理病人從評估、檢驗、診斷到處置,實際自己動動腦,才意識到自己思考的盲點和不了解的細節,像是出血量反映在生命徵象的影響、建立管路的選擇、N/S challenge 的量,以及要怎麼操作醫囑系統叫血、輸血跟會診,當下的狀況能不能做檢查,藥物實際該給多少劑量,這些都是我們之前學習時不太著墨的,也帶我們了解值班遇到上/下消化道出血時要做什麼樣的評估及處理。

聽完整堂課程,很大的感受真正在臨床照護病人生命徵象是最重要的,值班時更是,就如同課程中學姊們反覆強調「先穩定生命徵象,再想診斷」 ,警惕快要上工的我們,不能再只是了解症狀的鑑別診斷及疾病表現,而要開始學習在短時間內判斷病人需不需要急救、需不需要往上求助,身為值班醫師該怎麼做。這一系列拆彈超人 24hr 所安排的課程內容,除了在值班到底如何應對Complaint 有很多的收穫外,其實也在幫我們加強心態及臨床思路,很多課本裡面沒有教,但實際值班很重要的眉角。很謝謝學姊們願意花時間傳承值班技巧及經驗,用實際案例一步一步帶著我們思考,我相信這些對未來正式開始值班時一定有很大的幫助,也提醒自己還有很多需要持續學習與精進的地方,要努力培養起獨立處理病人的能力。


感謝GI CR蘇璟煌醫師前來指導
白袍夜航
醫學生的夜間學習筆記
C2 龔士豪

在林口長庚實習的這段日子,深夜的護理站總有一種不同於白天的靜謐與張力,這也是我最期待的夜間學習時光。看著學長姐在電腦前閱覽病歷,或是在病房與家屬細心溝通,我總能從中窺見未來 PGY生活的輪廓。隨著實習邁入第二年,那種「即將上陣」的壓力感愈發真實,而這一晚討論的案例,更是讓我對臨床診斷的複雜性有了更深層的體悟。這是一名 65歲的男性患者,主訴胸痛、胸悶已持續兩週,竟是惡性腫瘤與血栓交織的雙重風暴。
透過學長姐的引導,我們在病歷中發現許多值得推敲的細節。患者的實驗數據顯WBC以及D-dimer顯著升高,這使我們將矛頭指向了血栓性疾病。影像檢查不僅證實了肺栓塞,更同時發現了潛在的 HCC。這讓我聯想到臨床上著名的Trousseau syndrome,即惡性腫瘤引發的系統性高凝血狀態。看著患者偏低的BMI,那瘦弱的身軀正承受著癌症與栓塞的雙重夾擊,讓我深感臨床決策的艱難。
夜色漸深,病房長廊的燈光微弱,我意識到不久後的自己,也必須在這樣的深夜裡,獨立承擔起這些重任。這次的夜學不只是學術上的延伸,更是一場心理上的預演。面對像肺栓塞這類瞬息萬變的急症,以及像癌症這般沉重的診斷,我們能做的遠不只是處理表象的胸痛,更要從紛雜的數據中抽絲剝繭,尋找救命的線索。我期許自己能在這倒數的實習日子裡,更積極地汲取各專科的精華,未來無論是在值班處理病人的大大小小問題,或是進入我嚮往的領域,都能如學長姐般從容不迫,成為病患在黑暗中可以依靠的力量。
以上是第一百三十五期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言