
隨著四月底即將進入尾聲,南桃園的螢火蟲與油桐花也已悄悄綻放,大家不妨趁著五一勞動節的空檔前去賞螢與賞花!然而出外踏青時不免會遇到蚊蟲,竟也有可能會有生命危險?!
這禮拜的MM回顧了一名蜂蟄病人的病程,帶大家認識要如何評估治療。另外,本周還有PGY內科組面試的後記及其他學術活動的回顧。小編兒時常和家人前往山區找螢火蟲,螢火蟲常被認為是黑暗中的微光,在有限的時間內拼命閃爍自己,何嘗不是醫療人員的日常?我們也是在忙碌中傳承知識、在臨床中守護生命,微小卻充滿力量生活著!
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 4/28 (二) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 張淮鈞 F1 許承越/ 田亞中部長 | https://cgmh.webex.com/cgmh/j.php?MTID=m51823b13fcf634e76efe5021d62bfdd8 |
| 4/28 (二) 12:00-13:30 醫學大樓 5AB內科會議室 | CXR Reading R2 蘇柏毓 R2 邱升甫 R2 沈厚儒/ 黃建達教授 | https://cgmh.webex.com/cgmh/j.php?MTID=mbca6f36e20c6d22a854d1a598b30bcb1 |
| 4/30 (四) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 潘政宇 F1 陳昱翰/ 田亞中部長 | https://cgmh.webex.com/cgmh/j.php?MTID=m24710898f60a471b7ecc133692201fdb |
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 5/5 (二) 12:30-13:30 醫學大樓 5AB內科會議室 | 【2026胸腔重症系列課程】 Corticosteroid therapy in critically ill patients 黃繼賢醫師 | 實體無視訊 |
| 5/6 (三) 7:30-8:30 醫學大樓 第二會議廳 | 【全院】 我在長庚的三兩事 | 實體無視訊 |
| 5/7 (四) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 陳亮豪 F1 李英誠/ 葉勇信副部長 | https://cgmh.webex.com/cgmh/j.php?MTID=m7745623b91255e92f92931065781a24f |
| 5/7 (四) 12:00-13:00 醫學大樓 5AB內科會議室 | ECG Reading 何明昀醫師 | https://cgmh.webex.com/cgmh/j.php?MTID=md22f8c0835e720f3b7f4747d31d10204 |
| 5/8 (五) 7:30-8:30 復健大樓 第一會議廳 | 【全院】 臨床病理討論會CPC | 實體無視訊 |
| 5/9 (六) 8:30-12:20 研究大樓 會議室A | 高齡衰弱整合照護訓練課程 | 實體無視訊 |
2026/4/28 (二) Morbidity and Mortality Conference
2026/4/30 (四) Morbidity and Mortality Conference

2026/5/7 (四) Morbidity and Mortality Conference

學術活動回顧
2026/4/14 (二) Medical pearls/EBM
胃腸肝膽科 徐毓均 醫師

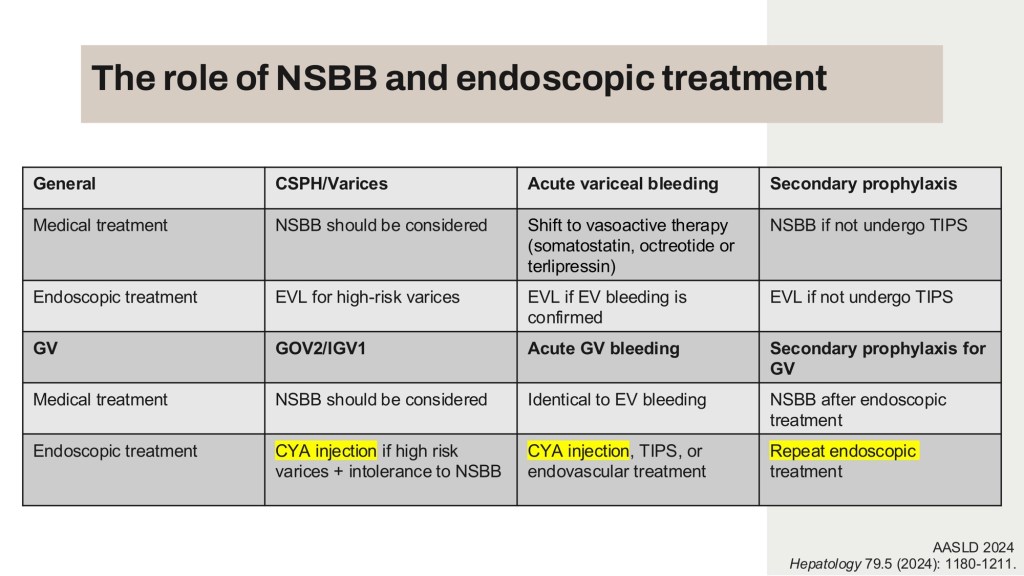
胃靜脈瘤(gastric varices)是門靜脈高壓的併發症,相比於食道靜脈瘤(esophageal varices),GV bleeding有較高的死亡率、容易反覆出血。
Sarin classification跟據GV的位置與EV的關係,分成四種。其中GOV1 type (less curve GV)的內視鏡治療與EV相似,可以用band ligation。而今天的演講主題為Cardiofundal varices (GOV2 and IGV1 type),目前標準內視鏡處理方式為glue injection。

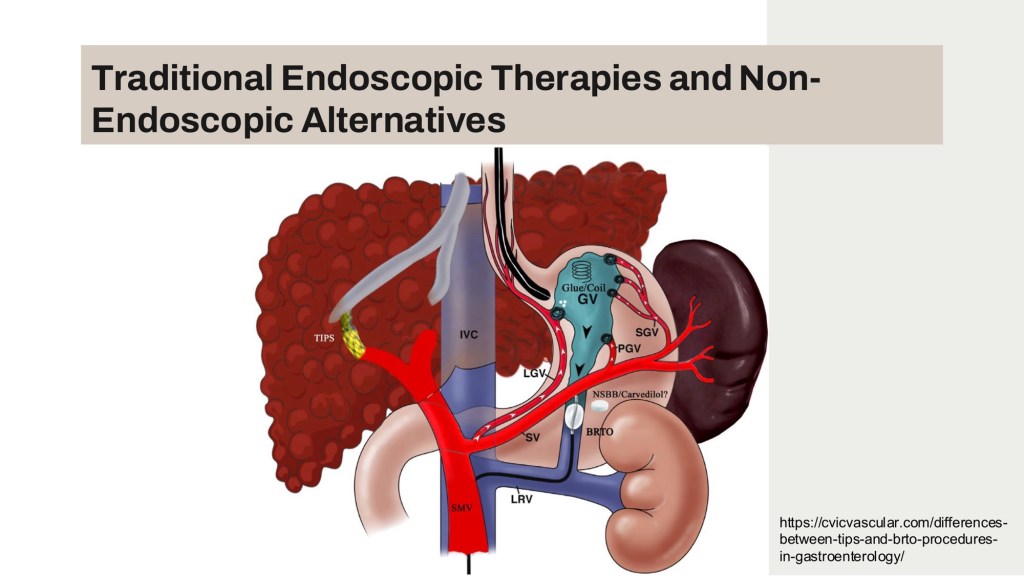
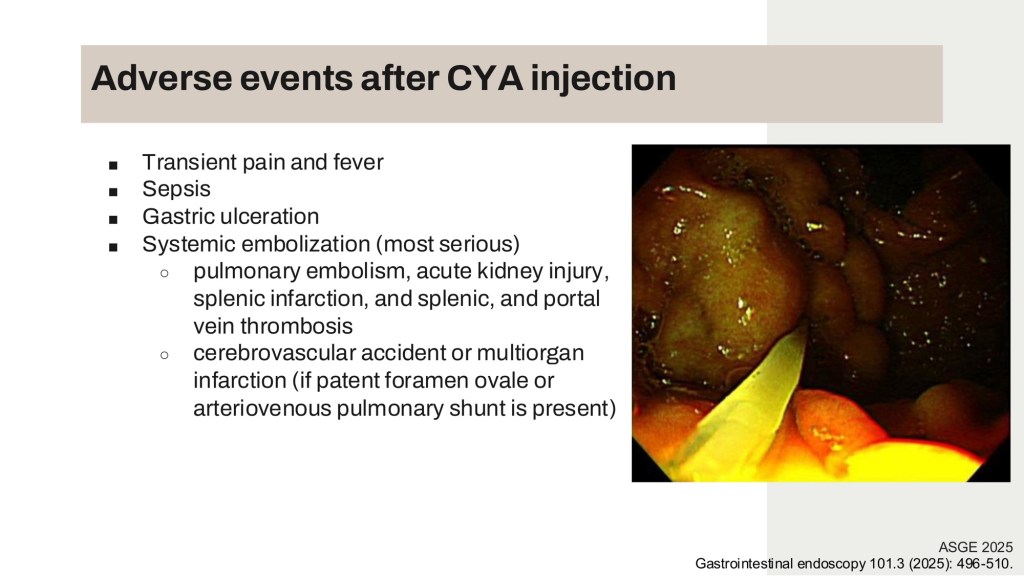
Endoscopic glue injection為使用Cyanoacrylate (CYA,商品名Histoacryl)打進GV,在血管內polymerization與硬化達成治療效果。然而glue injection有個少見但危險的併發症為systemic embolization,注射越多glue風險會上升。另外,受限於目前健保給付只給付兩支(共1ml)的Histoacryl,常見病人GV未根除而反覆GV bleeding。

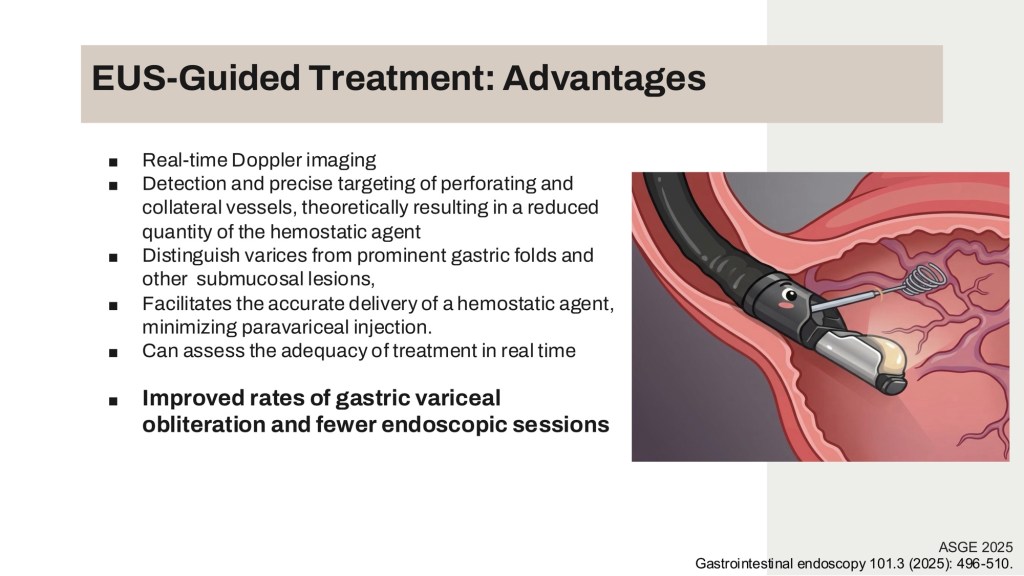
內視鏡超音波(Endoscopic ultrasound)可提供real-time Dopper image、找尋feeding vessel、精準穿刺GV、與評估GV治療後血流是否完全消失,成為新的內視鏡治療方式。藉由EUS-guided coil embolization plus glue injection,利用coil栓塞GV,可以比傳統方式處理較大GV,同時可減使用glue的總量,理論上可達到更好的治療效果。

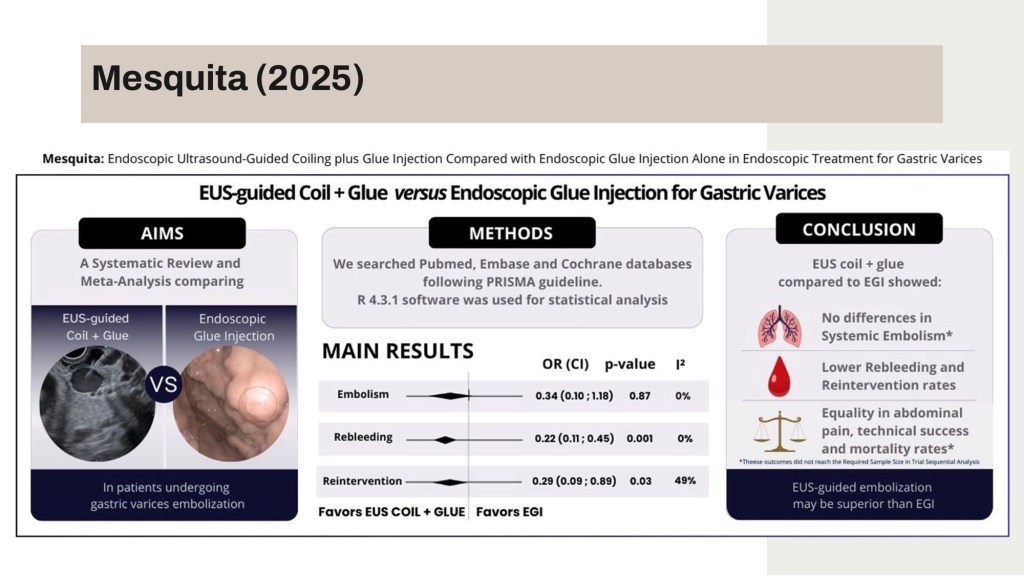
EBM方面,統合分析研究顯示使用EUS-guided coil embolization plus glue injection相比於Endoscopic glue injection,rebleeding rate與reintervention rate皆較低。但要注意的是,由於現有臨床試驗人數較少、觀察時間較短,其餘證據多數為觀察性研究,因此仍需更多設計良好的臨床試驗的證據。

在本院臨床實作上,病人acute GV bleeding生命徵象穩定後,可安排Endoscopic glue injection。Secondary prophylaxis方面,若病人經濟狀況允許,可找GI評估EUS-guided treatment。
C2 王鎮洵 心得
本次講座聚焦於肝硬化合併胃底靜脈曲張(Cardio-fundal varices)的治療演進,核心議題在於探討 EUS 引導下靜脈曲張栓塞術(EUS-guided variceal embolization) 相較於傳統內視鏡膠水注射(Endoscopic glue injection)在預防再出血上的數據表現與臨床價值。
首先講者比較了新舊治療方式在治療效果的差異講座引用了近期多篇匹配研究與系統性研究。數據顯示 EUS 引導技術在長期療效上顯著優於傳統方法。再出血風險(Rebleeding Risk)上, 傳統 END-G 的再出血率約在 23.7% 至 39.1% 之間;而採用 EUS-guided Coil 合併 CYA 膠水(EUS-CG)後,再出血率大幅下降至 8.8% 至 13.8%(RR 0.36)。 根據 Robles-Medranda 等人的 RCT 研究,EUS-CG 的完全閉塞率(Obliteration Rate)接近 100%。相較於單純使用 Coil,組合治療能更有效地達成影像學上的血流完全消失。最後,EUS 引導組患者平均僅需 1.0 次 療程即可達成閉塞,遠低於傳統組的 1.5 次 以上,顯著降低了再介入需求及帶來的風險與醫療成本。
新式治療也必須維持安全性,而異位栓塞(Systemic embolization)一直是胃底靜脈曲張治療的噩夢。講座中對比了不同術式的安全性研究結果。併發症發生率: 單純內視鏡 CYA 注射的不良反應發生率高達 21%,其中包含令人擔憂的肺栓塞。 統合分析顯示,EUS 引導下先置入 Coil 作為「支架」能有效降低膠水流失。數據指出,組合治療(Coil + CYA)的不良反應率僅約 10%。Coil 產生的物理性阻礙(Flow reduction)提供了穩定的平台,讓膠水能在目標血管內精確聚合。
而從研究的次族群分析中可以觀察到,EUS 之所以能取得優於傳統治療的結果,關鍵在於其對血流動力學(Hemodynamics)的精確調控:研究發現,傳統內視鏡失敗常是因為無法處理黏膜下的粗大供血血管。EUS 搭配 Doppler 則能實現「標靶式」栓塞。在 EUS 導引下,因為有 Coil 的錨定作用,所需的 CYA 膠水體積顯著減少,這從源頭降低了化學性血栓性靜脈炎與栓塞的風險。
透過這次講座對研究數據的梳理,我認識到 EUS-guided Coil + CYA 已不再僅是「替代方案」,而是基於高證據等級的優選策略。雖然 EUS 設備門檻與操作時間較長,但為了更低的再出血率與更高的安全性,這種精準醫療的介入模式在現代照護中不可或缺。
這次的講座讓我理解到:臨床決策不應僅憑經驗,更應建立在對於再出血風險比(RR 0.36)等量化數據的深刻理解上。 在未來的臨床實務中,針對高風險、具備自發性分流(SPSS)的患者,我更理解 EUS 介入的介入時機,以提供患者更具實證支持的預防措施。
/////感謝徐毓均醫師提供以下重點簡報/////
2026/4/16 (四) Grand Rounds
腫瘤科 郭永嘉 醫師

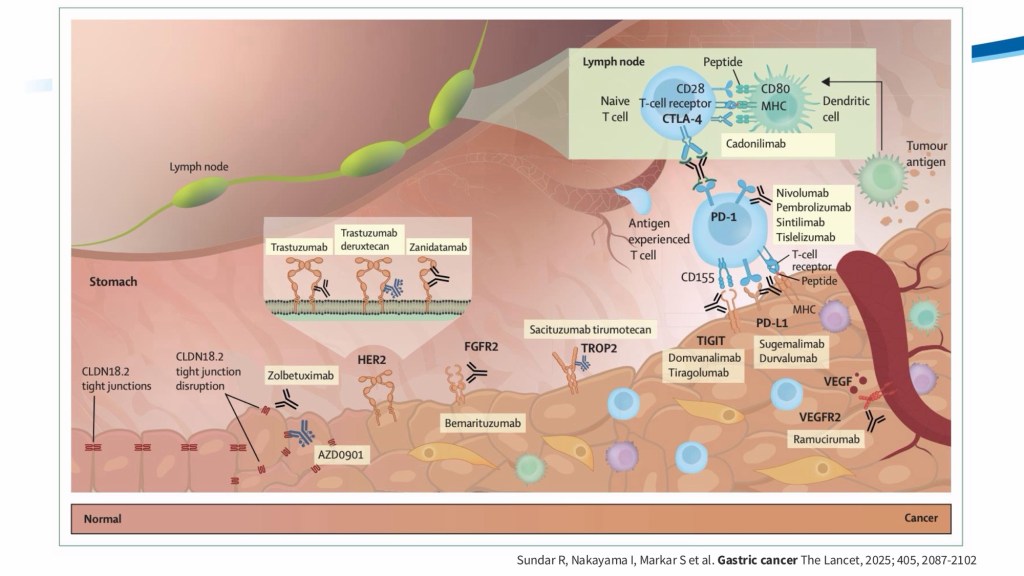
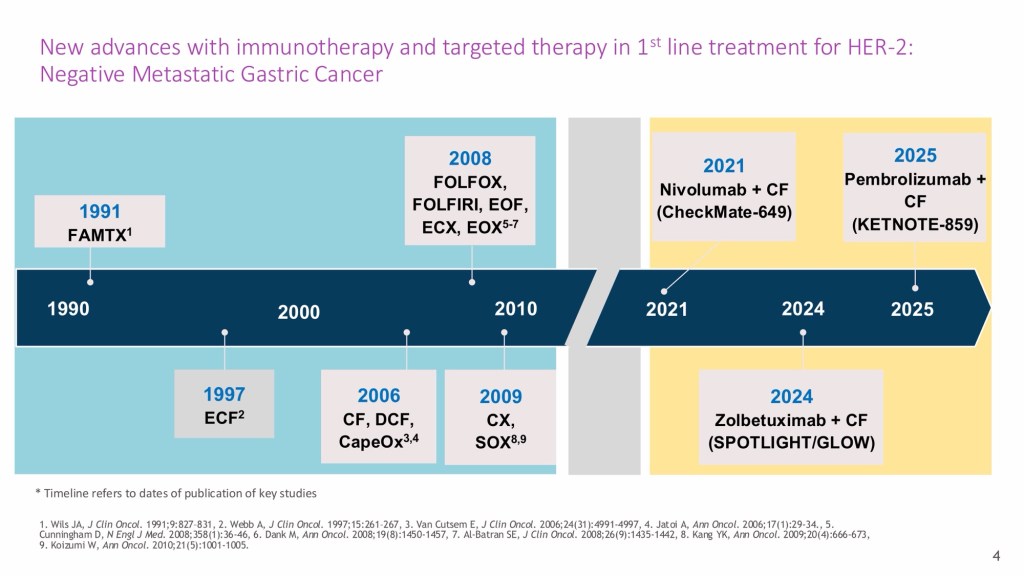
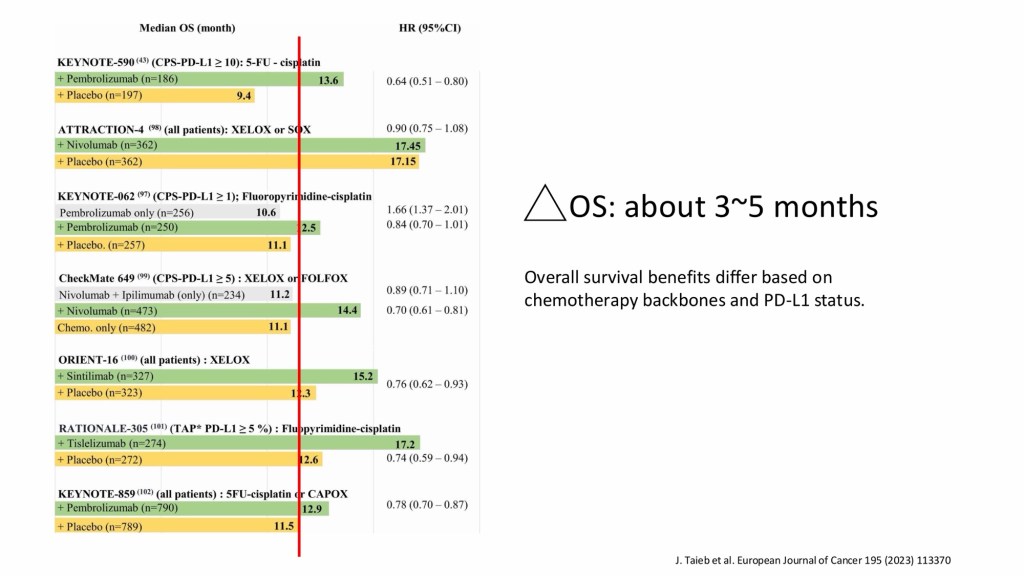
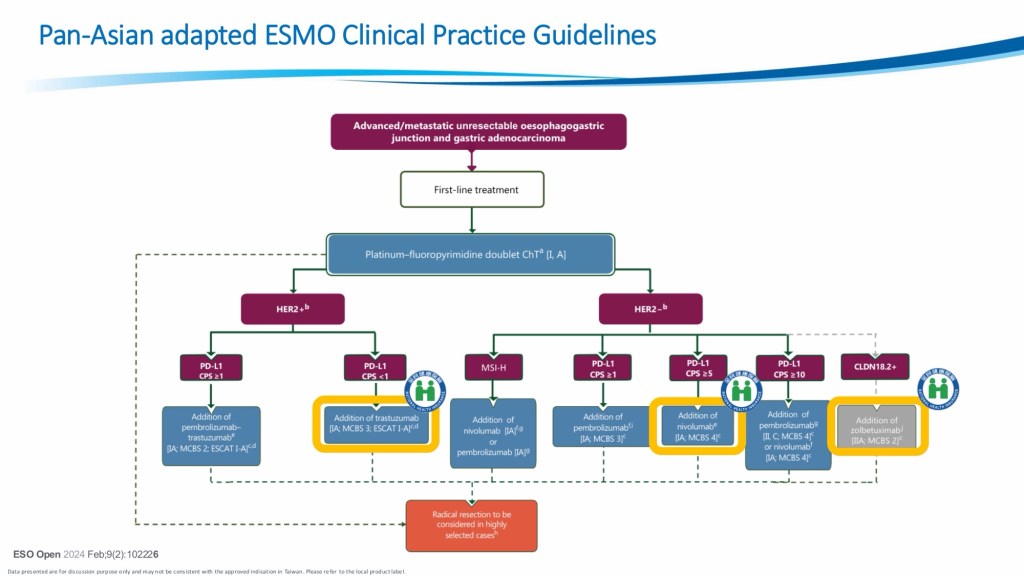
轉移性胃癌仍然是一種治療選擇有限的棘手疾病。目前的治療方式重點在於全身性治療,治療目標主要以減緩疾病惡化,提高生活品質並延長生存期。隨著分子診斷分類的進步及近期第三期臨床試驗結果的發表,第一線治療處方通常包括以鉑類和氟尿嘧啶類藥物為基礎的化學治療,並加用標靶藥物或是免疫治療藥物,例如針對HER2陽性腫瘤的Trastuzumab,或針對部分患者(尤其是PD-L1表現為陽性的患者)的免疫檢查點抑制劑(Pembrolizumab、Nivolumab、Tislelizumab),這些藥物也都陸續取得其相應的適應症及健保有條件的給付。

而於根據SPOTLIGHT臨床試驗結果,Zolbetuximab合併化學治療可延長具有Claudin18.2表現陽性之轉移性胃癌病患中位數存活期達18個月左右;而基於以上實證,歐美及亞洲各國均有共識,在診治轉移性胃癌病患時,都建議檢測以下幾項重要生物標記,如:HER-2、PD-L1、Microsatellite instability、Claudin18.2等,以做為選擇處方的依據。對於治療反應良好的病患,更有文獻指出,可考慮進行轉化手術,或許能更進一步改善病患之預後。

儘管近年來在轉移性胃癌的治療藥物選擇上,已取得了一些進展,但與其他癌別相比,胃癌治療的預後仍然較差,這凸顯了胃癌早期診斷、發展新型標靶療法以及個人化治療策略等研究方向的必要性,也期待後續更多臨床結果的發表,提升病患治療的成效。

C2 魏廷芮 心得
本次內科部晨會主題為「局部晚期胃癌之現⾏治療策略」 ,內容涵蓋胃癌的流⾏病學、 治療發展演進,以及近年標靶與免疫治療的應⽤,讓我對胃癌的整體照護有更全⾯且深入的理解。
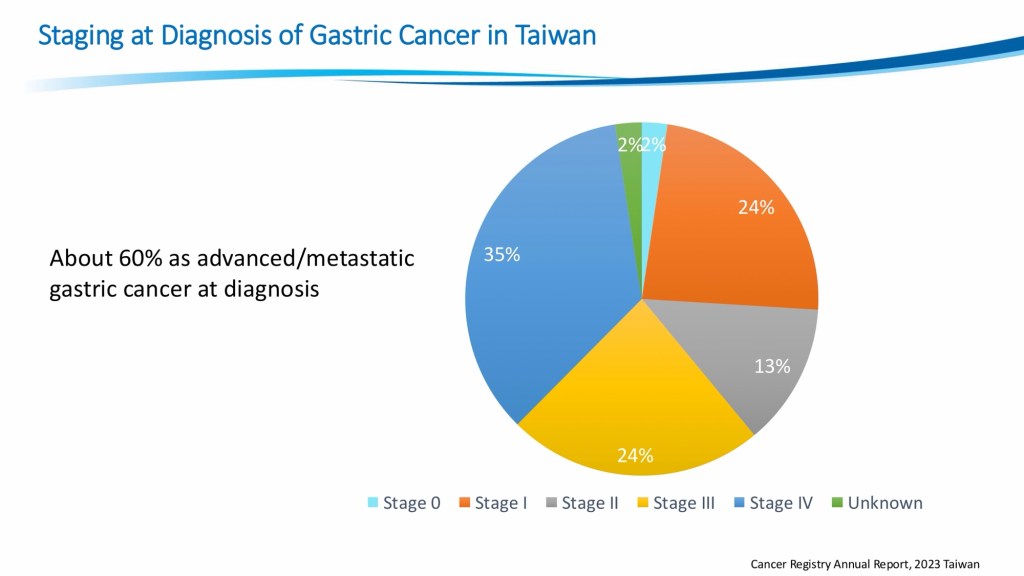
在流⾏病學⽅⾯,胃癌為全球第五常⾒癌症,死亡率⾼居第四位,其中約有75% 病例發⽣於亞洲地區,這與⼀些飲食習慣較有關聯,也顯⽰胃癌在本區域的重要性。在台灣,胃癌的發⽣率與死亡率雖非最⾼且有逐漸下降的趨勢,但在常⾒度跟死亡率都還有在前⼗名內。特別值得注意的是,多數患者在診斷時已為第三或第四期,屬於局部晚期甚⾄已有轉移,這反映出⽬前在「早期診斷」上的不⾜,也成為影響預後的關鍵因素。這讓我體會到,在臨床⼯作中,對於長期上腹不適、體重減輕或貧⾎等症狀,應提⾼警覺並及早安排進⼀步檢查,以期能在可治癒階段即發現疾病。
在治療策略⽅⾯,胃癌已由過去以傳統化學治療為主,逐步邁向結合標靶治療與免疫治療的多元整合模式。對於HER2 陽性患者(約5%) ,加入 trastuzumab 可顯著提升存活期,⽽進⼀步合併免疫檢查點抑制劑(如pembrolizumab)時,更可延長整體存活時間,顯⽰精準醫療在胃癌治療中的重要性。然⽽,臨床上約95% 的患者屬於HER2 陰性族群,因此仍以doublet 或 triplet chemotherapy 為治療基礎,並依據 PD-L1 表現考慮是否加上免疫治療。這讓我了解到,雖然新興治療持續發展,但實際應⽤仍受到分⼦表現與病⼈條件的限制,不過也因為多種多樣的治療存在,病⼈的可能治療⽅向與治療成效及預後都有較好的發展。
此外,本次也提及新興標靶CLDN18.2,其為細胞間tight junction 相關蛋⽩,已被證實可作為治療標的,並在合併化療時能進⼀步延長患者存活時間,對於⼀些Her2 negative 的病⼈之中也有健保給付保障。這顯⽰胃癌治療正朝向更細緻的分⼦分型與個別化治療發展。不過,講者亦指出⽬前仍存在多項臨床挑戰,包括早期篩檢不⾜、健保給付限制、後線治療選擇有限,以及在營養⽀持與⽣活品質⽅⾯仍有待加強。這些問題提醒我,臨床治療不僅是藥物選擇,更涉及整體醫療資源與照護品質。
另外⼀個令我印象深刻的重點是,接受免疫治療合併化療的患者,在後續⼿術治療中的預後可能優於單純接受化療者,表⽰系統性治療不僅能控制疾病,也可能影響⼿術可⾏性與長期預後。因此,在規劃治療時,需考量不同治療模式的時機與整合,包括neoadjuvant therapy、⼿術時機及salvage 治療策略等,這些都是未來臨床決策的重要⽅向。
透過本次晨會,我深刻體會到胃癌治療已進入多專科整合與精準醫療的時代。未來在臨床照護中,除了熟悉各類治療⽅式外,也需能依據病⼈個別狀況(如分⼦標記、疾病分期、⾝體狀態)進⾏整體規劃。同時,也應更加重視早期診斷與全⼈照護,包括營養⽀持與⽣活品質的維持,才能真正改善病⼈的整體預後。
此次晨會不僅加深我對胃癌治療現況的理解,也讓我反思在臨床實務中,應如何將新興治療與病⼈照護整合,提供更完善且個別化的醫療服務。
/////感謝郭永嘉醫師提供以下重點簡報/////

2026/4/23 (四) Morbidity and Mortality Conference
R3 張庭豪 醫師

今年在物色MMI case的時候,偶然看見這床蜂螫病人,當初進來病況很差,多重器官衰竭,然而最後卻成功活著回家,並且沒有明顯的後遺症,讓我很好奇照顧的箇中秘辛,也很欽佩長庚急重症團隊對於關鍵決策的判斷。

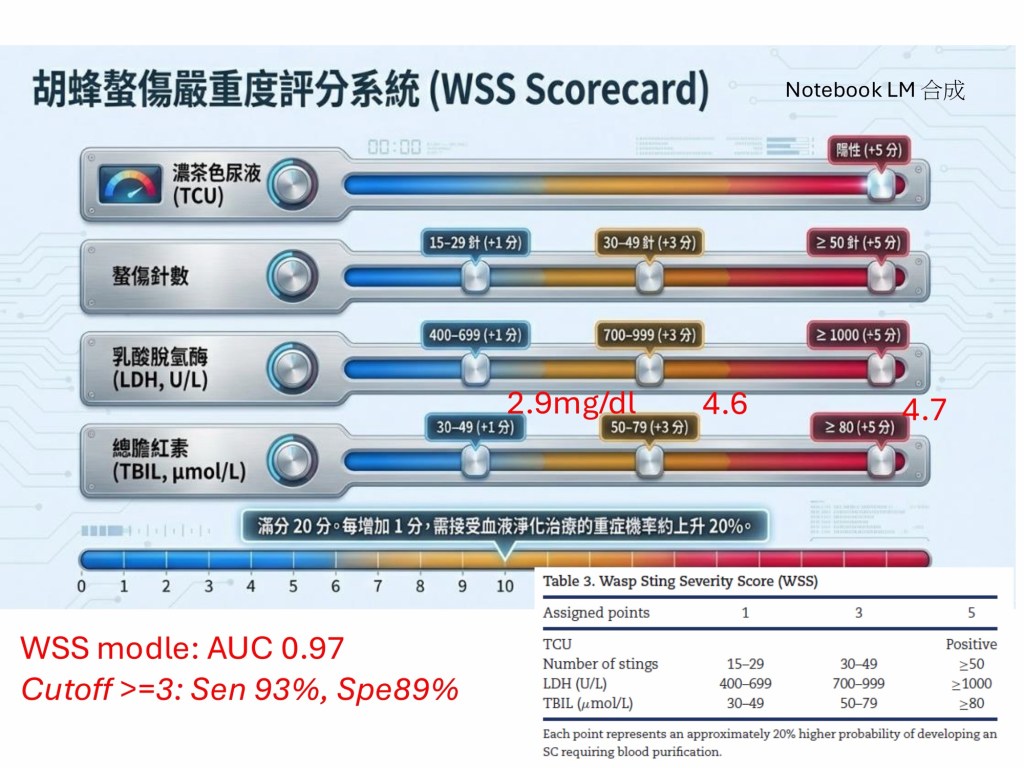
急診病例寫著病人被螫116個傷口,我有點納悶,急診這麼忙碌,為什麼還要去一個一個數蜂螫的傷口數量,是不是吃飽太閒。進一步查詢文獻才發現,原來疾病的嚴重度、死亡率,和蜂螫數量息息相關,也不禁讓我對長庚急診同仁有耐心、有警覺的處置感到欽佩萬分。

很感謝胸腔科洪巍訓醫師、以及腎臟科李承家醫師,在討論個案過程給予許多回饋和經驗交流,讓這場MMI能夠順利完成,也讓我了解在閱讀文獻時要獨立思考,避免不小心「照單全收」,落入太武斷的結論,期許自己未來閱讀文獻的能力更加進步。

最後蜂螫在我們生活中不算少見,不論是假日出門踏青、又或者是鄰居朋友的生活經驗,偶有遇到蜂螫的情況,希望大家都從今天的報告有所收穫,學會初步的處置,藉此幫助更多的人。

C2 林世軒 心得
本次晨會由張庭豪醫師主講,分享一例罕見且具高度臨床挑戰性的病例:「大量胡蜂螫傷併發多重器官衰竭」。內容從急診初始評估與診斷出發,延伸至加護病房的整體處置策略,並進一步探討蜂毒的病生理機轉,以及透過文獻回顧比較不同腎臟替代療法於相似情境下的治療成效。
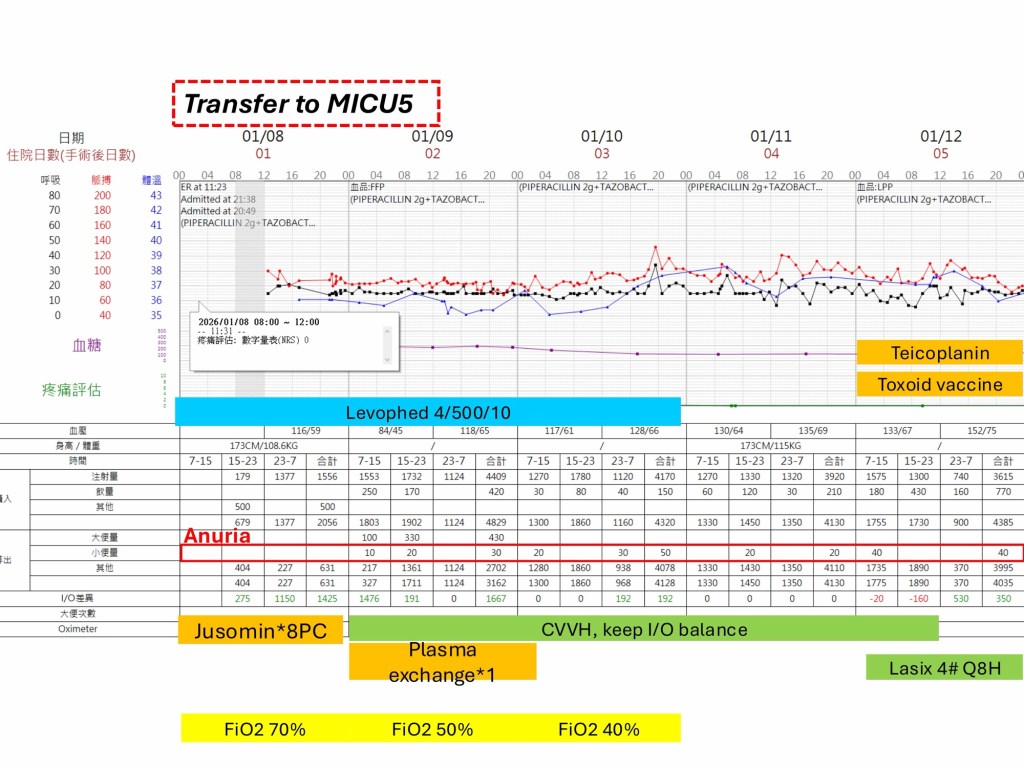
病患為一位 60 歲男性農夫,於田間作業時遭受多達 116 處胡蜂螫傷。初期表現為呼吸困難與過敏性休克,隨後病情迅速惡化,進展為多重器官衰竭,包括橫紋肌溶解併急性腎損傷、肝衰竭及急性呼吸窘迫症候群。此案例顯示,大量蜂螫所導致的臨床表現,已超越單純過敏反應,轉為毒素引起之全身性發炎與細胞損傷。
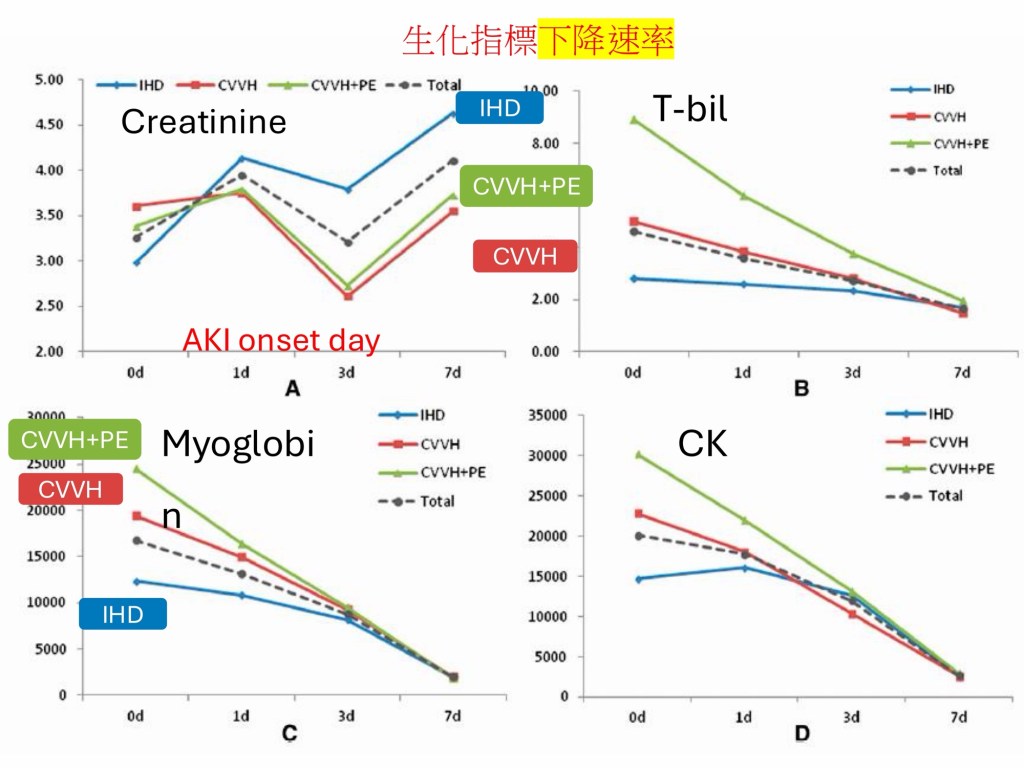
在治療方面,急性期即進行氣管插管。考量毒素負荷高且病程進展快速,醫療團隊早期使用CVVH合併血漿置換。相較於傳統iHD清除蜂毒效果有限,血漿置換可直接降低循環中毒素濃度,而 CVVH 則透過convection等機制,有效清除中大分子物質,並提供血流動力學不穩定病人所需的腎臟支持。最終,在醫療團隊即時且精準的處置下,病患順利出院。
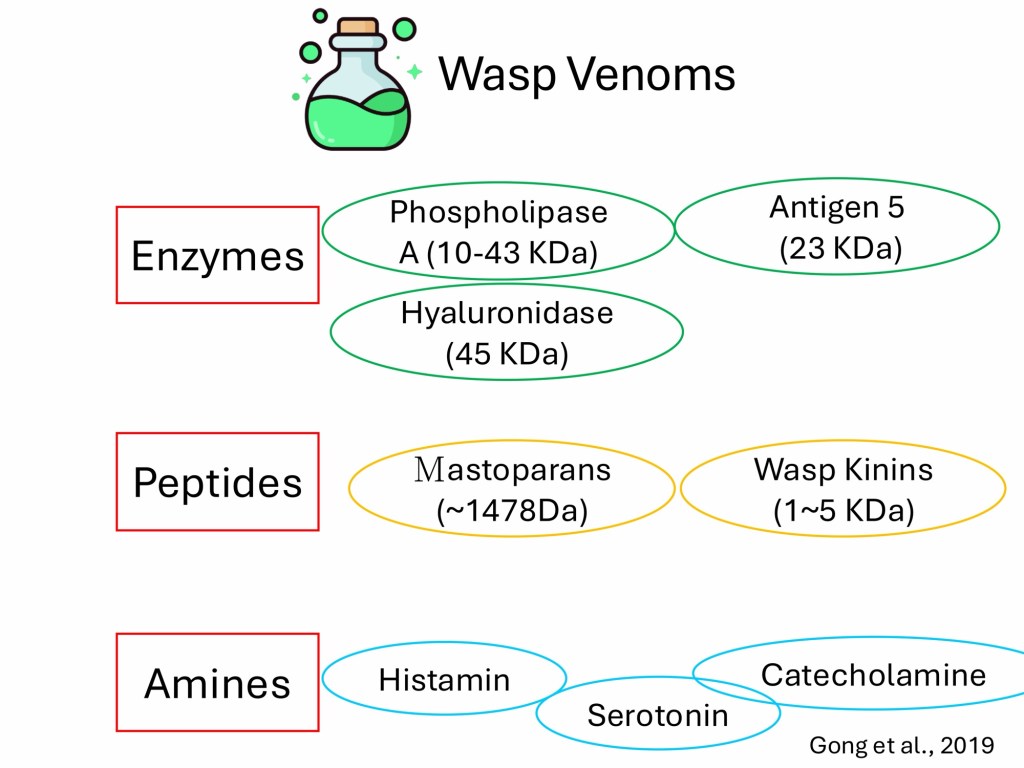
討論部分,醫師首先說明不同蜂類的毒性特性,其中胡蜂科有可反覆螫刺及毒性較強的特點,於大量暴露時可能造成致命性後果。其毒素中以 phospholipase A₂ 與 hyaluronidase 為代表,能破壞細胞膜結構,導致溶血與肌肉細胞壞死,進而釋放大量細胞內容物進入循環系統。這些物質經腎臟代謝排除,合併休克造成的腎灌流不足,最終導致急性腎損傷的發生。
此外,針對腎臟替代療法的選擇亦進行文獻回顧與比較。相較於傳統 iHD,在血流動力學不穩定且伴隨中大分子毒素累積的情境下,CVVH 具備較佳的療效。而早期介入 CVVH,也會改善病患的預後。此外,血漿置換與hemoperfusion亦可作為輔助性的治療。
本案例改變了我對蜂螫傷的既有認知。過去多將其視為局部反應或過敏性疾病,但當螫傷數量達一定程度時,臨床表現可能迅速轉為系統性毒性反應,且病程進展難以預測。從本例可見,病患由呼吸困難進展至過敏性休克,最終發展為多重器官衰竭,顯示早期辨識疾病嚴重度的重要性,必須要及早給予適當的治療,避免疾病快速惡化,進展至無法收拾的結局。
另外,這個案例也讓我感受到文獻閱讀的重要性。在面對像蜂螫這種相對少見、但變化很快的臨床情境時,單靠既有經驗其實不一定足夠。透過查詢相關文獻,比較不同 renal replacement therapy 在這類病人中的效果,可以幫助臨床上做出更有根據的選擇。文獻的閱讀,不只是看懂一篇文章,而是慢慢學會怎麼把不同研究的結果整理起來,然後思考怎麼用在眼前的病人身上。像這個案例,從病人的狀況、毒素的特性,到最後選擇 CVVH 加上 plasma exchange,其實都是把文獻和臨床判斷結合的過程。這也讓我覺得,未來在臨床上不只是要會處理病人,更要有能力在資訊不完整的情況下,主動去找答案,並做出相對合理的決策。
/////感謝張庭豪醫師提供以下重點簡報/////
白袍夜航
醫學生的夜間學習筆記
C2 詹琮渝

升上Clerk2後,雖然比起去年剛進醫院時更能勉強跟上學長姐們的腳步,但每每天真地自以為更接近專業一點時,寶貴的夜間學習經驗總會適時讓我明白自身尚有許多不足。
一次風濕免疫科的學習中,我遇到一位 72 歲患有SLE的女性因左上腹疼痛伴隨發冷與發燒入院。然而與過去接觸到的病人有些不同,她從被送入院內急診起便持續呈現明顯的心情低落與抗拒,不僅拒絕所有抽血、給藥甚至理學檢查,在問診時也僅是蜷在床上以棉被裹蓋自身,絲毫不願意理會任何醫護人員─不論是我、學長姊抑或護理長。她的舉手投足間盡顯疲憊和厭倦,比起以往遇見的任何病患都令我強烈感受到疾病對她心理與精神層面的巨大負擔。
理論上SLE患者合併發燒與腹痛時需要做的鑑別診斷十分廣泛,然而在無法安排血檢、影像學甚至理學檢查的窘境下,令我很快意識到問題不再是平時訓練的DD熟悉與否,而是病人是否願意接受醫療。長年的慢性病、反覆就醫與未知的預後,想必已讓她感到對身體失去控制,甚至懷疑治療意義所在,這位病人的負面態度也許並非拒絕醫師,而是拒絕「再次面對疾病」。
儘管說服病人失敗,學長仍藉由這個Case提醒我:當病人拒絕醫療甚至Sign DNR時,我們更需要根據臨床需要完整開立檢驗單並在病歷清楚註記病人拒絕,後續的交班與向上提報亦不可少,畢竟溝通、紀錄和治療同等重要,尤其是在牽涉到DNR、末期照護與拒絕治療的情境中,我們更需要在倫理、法律與人性之間小心拿捏分寸以避免任何爭議發生。
內科好事
2026/4/11 (六) 參與PGY2 內科組甄試業務小記
PGY CR黃仕鴻 醫師

上週六,以工作人員的身份參與了 PGY1 晉升 PGY2 內科組的面試。從以往坐在桌子對面接受考核的考生,轉變為協助引導、負責計時的旁觀者,心境上有了截然不同的體會。

在面試空檔,我和宜鈞與學弟妹們偶爾簡單聊了幾句。看著他們神情中帶著一絲緊張、卻又不掩對未來規劃的堅定眼神,彷彿看見了幾年前的自己。

雖然內科的生活繁重且充滿挑戰,但看到這群新血,自己心中好像也被重新充了電。由衷祝福這群優秀的準 PGY2 都能順利晉升內科組,在接下來的住院醫師生涯中,繼續保有這份溫度與執著。

以上是第一百三十四期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言