
接續DeepSeek的席捲浪潮後
又有號稱地表最聰明的AI Grok 3
於上週加入了人工智慧軍備競賽的行列
相信會為醫師們提供更多便利性的!
((小編又可以教新AI寫病歷了😆
近期適逢Y1升Y2選組
也剛好面臨換月的工作交接
預祝讀者們工作順利
都能選到心儀的分組💓
工作之餘也別忘了
來參加精彩的學術活動呦~
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 2/24 (一) 11:00-12:30 醫學大樓 5AB內科會議室 | 【內科部基礎風濕病訓練帶狀課程】 分類診斷標準介紹: 以全身性紅斑狼瘡的分類診斷標準為例 風濕過敏免疫科 張哲慈 醫師 | 實體無視訊 |
| 2/25 (二) 07:30-08:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 粘晉同 F1 謝宜蓁/ 田亞中 部長 | https://cgmh.webex.com/cgmh/j.php?MTID=mc2f916ae69d94dd394aa090160d5d4d3 |
| 2/25 (二) 12:00-13:30 醫學大樓 5AB內科會議室 | CXR reading R2 潘政宇 R2 李貞儀/ 黃建達 教授 | https://cgmh.webex.com/cgmh/j.php?MTID=m810427a9999798fb8303141cacc65f4a |
| 2/25 (二) 12:30-13:30 醫學大樓 5AB外科會議室 | 【2025胸腔內科重症系列課程】 Surviving sepsis and septic shock 胸腔內科 黃繼賢 醫師 | https://cgmh.webex.com/cgmh/j.php?MTID=m98047e0514509f03018b7a6b0f9f1ab0 |
| 2/26 (三) 07:30-08:30 醫學大樓 第二會議廳 | 【全院性演講】 醫療品質討論會CQC | 會議連結詳見Team+ |
| 2/26 (三) 12:00-13:00 醫學大樓 第二會議廳 | 【全院性演講】 我在長庚的三兩事 護理管理部 陳淑賢 組長 | 會議連結詳見Team+ |
| 3/6 (四) 07:30-08:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 陳敏庸 F1 吳懷珏/ 田亞中 部長 | https://cgmh.webex.com/cgmh/j.php?MTID=m4c6118ea3e0f42741a4de04abcf30633 |
| 3/6 (四) 12:00-13:00 醫學大樓 5AB內科會議室 | ECG Reading 心臟內科 何明昀 醫師 | https://cgmh.webex.com/cgmh/j.php?MTID=m6b043ff631f5e632fb718e610c1de419 |
| 3/7 (五) 07:30-08:30 復健大樓 第一會議廳 | 【全院性演講】 臨床病理討論會CPC 實習醫學生等 | 會議連結詳見Team+ |
| 3/7 (五) 12:30-13:30 醫學大樓 5AB內科會議室 | 【2025胸腔內科重症系列課程】 胸腔內科 邱立忠 醫師 | https://cgmh.webex.com/cgmh/j.php?MTID=m28c003ac278a31a5f7777da4ea5f9f55 |

2025/2/25 (二) Morbidity and Mortality Conference

2025/3/6 (四) Morbidity and Mortality Conference

推薦活動
內科部基礎風濕病訓練帶狀課程 (第六梯次)



學術活動回顧
2025/2/18 (二) Morbidity and Mortality Conference
R3 郭怡珩 醫師

在R2最後一個月,我遇到了這位病患,當時第一眼心裡便有個聲音:「就是你了!我的MMI!」。他是一位近70歲男性,起初因COVID-19肺炎住院,經過兩週後面臨呼吸衰竭而插管,隨後病情急轉直下,進而發現合併右心衰竭。我記得剛交班接手時,他的狀況危急複雜,我腦海中各項資訊與疑問交織難解。

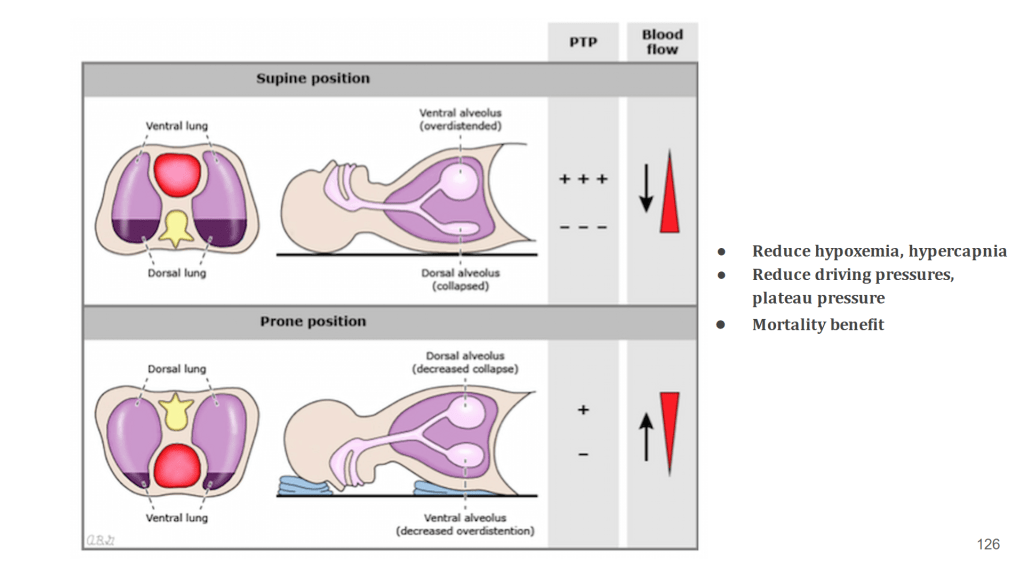
在呂醫師嚴謹清晰的分析下,我們確定病患的右心衰竭是由急性呼吸窘迫症候群合併肺高壓所致,其病理機轉包括低血氧、高碳酸血症、嚴重發炎反應、呼吸器的影響等。呂醫師為ICU團隊指示了明確的治療方向,我們專注於改善病患的肺部氣體交換、精細調整呼吸器,以及維持體液平衡與器官灌流,最終肺部獲得改善,右心衰竭也隨之好轉。其他值得深入探討的議題包括COVID-19與非COVID-19 ARDS影響右心機轉的差異、類固醇的使用、插管最佳時機以及俯臥通氣治療的角色等。

這個案例不僅帶來深刻的學習,也讓我體會到重症照護的魅力,在變化快速、分秒必爭的臨床現場,每個決定跟細節都是關鍵,需要精確思考、果斷決策、耐心與團隊合作,我很幸運能成為團隊中的一員,在可靠的環境中學習成長。
準備MMI的過程並不容易,選擇了龐大深奧的主題,投入不少時間查詢資料,期間還穿插會考、面試、其他任務跟諾羅病毒,使過程更加曲折。吸收學問是一回事,要有條理地組織,並清楚呈現又是另一個挑戰,雖然艱辛,但也讓我見識到病生理學結合臨床實踐的有趣。內科就是如此迷人,內科醫師就像偵探兼作家,推理病程同時也參與其中。

特別感謝呂紹煒醫師的帶領,無論是在MICU5期間,或準備MMI的過程,都給我明確方向,以及珍貴的指導、啟發與鼓勵,呂醫師也給我充足的發揮空間,讓我自在地表達想法與提問。感謝吳家棟醫師的指導,讓我對心臟生理學和超音波有深入的認識,也協助我站在聽眾的角度,將艱深的學問轉化為平易近人的表達。感謝過程中給我幫助、鼓勵和支持的每個人。
報告結束後,我感到非常踏實與值得,這次MMI經歷將是我住院醫師生涯中難忘的一頁。

/////感謝郭怡珩醫師提供以下重點簡報/////

Clerk2 蔡昀珊 心得
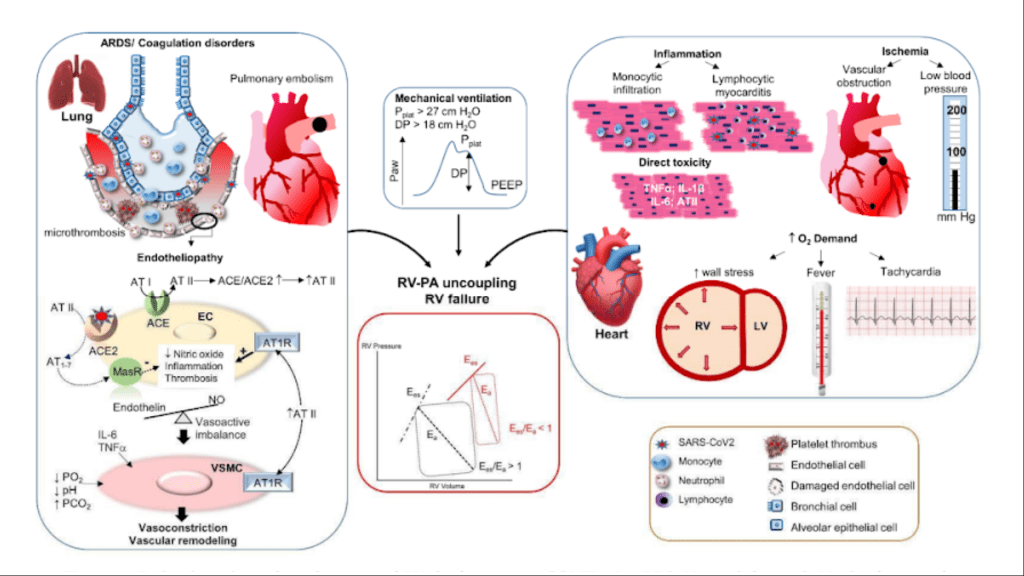
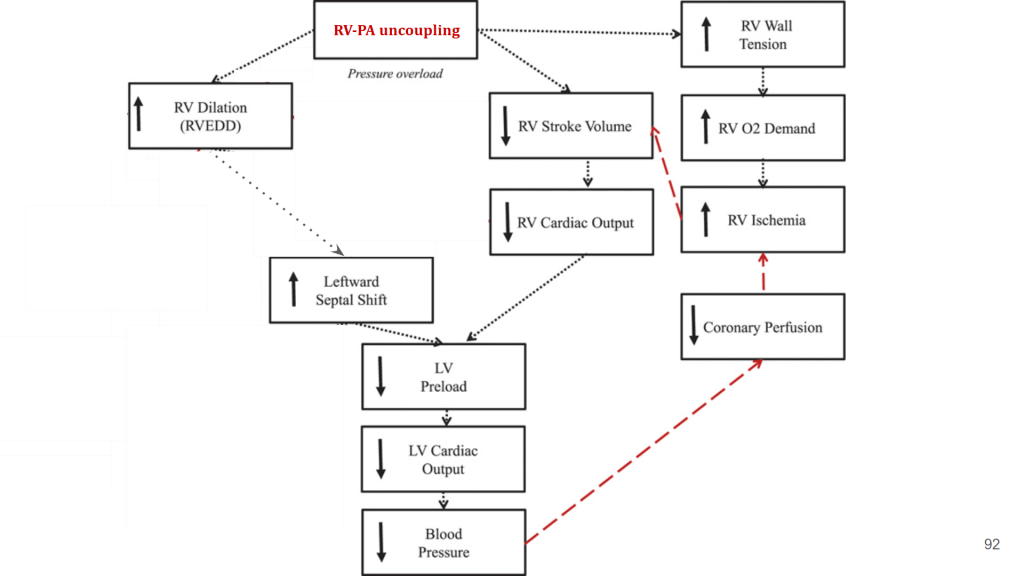
今天早上的晨會討論了一位ARDS合併右心衰竭的病人,學姊分享了一名感染COVID並接受R+D治療的案例。接著,在討論中深入比較了non-COVID ARDS與COVID ARDS的病理機轉,比如RV-PA uncoupling、Vasoactive mediator imbalance、Hypoxic pulmonary vasoconstriction與Hypercapnic acidosis等,並透過圖表清楚地說明。例如,RV擴張導致LV呈現D shape,或是hypoxic alveolus如何引發肺動脈高壓,進一步影響RV的preload等。此外,COVID-19的出現也讓我們更關注血栓在亞洲族群中的影響,並且由於心肌細胞表現ACE2受體,因此也成為COVID-19攻擊的目標之一。
在治療急性右心衰竭的部分,學姊依照Preload、Afterload optimization及RV contractile support三個層面進行清晰的講解。會後,老師們也針對報告中的病人治療計畫進行討論,思考是否有進一步改善的空間,這也讓我們對臨床決策有了更深入的反思。這次晨會不僅讓我更理解ARDS與右心衰竭的機轉與治療,也從學姊的報告中學習到內科醫師應有的思考邏輯與臨床判斷能力,對我未來的學習帶來很大的啟發!
2025/2/20 (四) Medical Pearls/EBM
血液科 陳寧君 醫師

本次EBM主要探討免疫球蛋白G替代療法(IgG-RT)在血液科患者因後天性免疫缺陷(SID)所引起的hypogammaglobulinemia(HG)中的應用。隨著血液惡性腫瘤治療方式的進步,如CAR-T細胞療法、雙特異性抗體等免疫療法(BiAbs),患者可能面臨免疫過度反應、副作用(如Cytokine release syndrome (CRS), Immune effector cell-associated neurotoxicity syndrome (ICANS), secondary HLH/MAS)及HG等問題。
根據文獻資料顯示,HG是增加感染風險的單一因素,涵蓋了多種患者群體,包括實體器官移植患者(如心、肝、腎移植術後的證據較為充分)、蛋白流失疾病患者(例如nephrotic syndrome患者)、以及血液科病患(如多發性骨髓瘤和慢性淋巴性白血病)。除上述情況外,其他疾病及藥物也有可能引起HG(詳見圖表)。特別是在接受治療的多發性骨髓瘤患者中,臨床試驗發現,那些達到治療反應的患者,其血中免疫球蛋白數量隨著治療次數的增加而逐漸減少,而需住院治療的三級或以上感染機率也相應提高。

我們目前提出一個問題:在MM患者接受Anti-BCMA BiAbs治療並伴有HG的情況下,是否能夠通過在感染前預先給予患者IgG-RT,以降低其感染的風險?
為了治療病人有更好的EBM,我們首先搜尋了Cochrane library,發現2008年一篇探討預防性IgG-RT在血液科與移植後患者的systematic review。該研究顯示,IgG-RT對於移植後與LPD患者的all-cause mortality沒有顯著影響。然而,由於研究時間久遠且細胞免疫治療樣本數量有限,結果可能無法適用於我們目前的患者。我們進一步在PubMed搜尋,發現兩篇回溯性研究在primary prophylaxis(未感染前於先給予IgG-RT)皆可減少約10倍需住院治療的三級或以上感染機率,故面對前述問題,答案是IgG-RT能夠減少該患者後續嚴重感染的機率。

目前國際大型指引(AAAAI, 2022)對於HG患者與IgG-RT使用建議如表所示,面對HG患者除了需要review可能相關疾病與藥物外,亦須評估患者目前感染負擔,是否在抗生素使用狀況下仍控制不佳;台灣專家共識指出,IgG濃度低於4 g/L並在6個月內經歷兩次以上嚴重感染的SID患者,IgG-RT有助於降低感染發生率(on demand),建議IgG-RT每3-4週注射一次,每次劑量依體重計算約0.2-0.4g/kg,並須每3個月評估IgG濃度及感染情況以決定療程續用與否;而prophylaxis則僅限用於造血幹細胞移植後患者。
在報告結束後,田部長提到HG常見於nephrotic syndrome患者,但是否因此造成嚴重感染,目前臨床上尚無明顯察覺,建議未來可多留意這群患者中IgG與感染的相關性;腎移植患者因同時使用免疫抑制藥物,其細菌和CMV等感染的機率也增加,是否與HG有關可作為未來追蹤方向。余主任則分享了類風濕性關節炎患者在接受Rituximab治療後,由於藥物作用機轉會導致HG,但目前該群患者沒有顯示出嚴重感染的經驗,且IgG level也不常被追蹤。他建議以後在照顧這些患者時,可以考慮追蹤IgG level。
整體而言,IgG-RT在SID合併感染高風險患者中具有臨床價值,但需依據嚴謹的標準進行個別化治療,且因IVIG為高價藥品,其健保給付相關條文解釋與臨床運用需謹慎。

/////感謝陳寧君醫師提供以下重點簡報/////




內科活動回顧
2025/2/17 (一) 內科客廳小聚
Clerk2 高采凡 心得

今天的內科小聚邀請到PGY2楊欣琳醫師來分享他們的經驗。 一開始同學們分享著各自先前與目前在的科別以及學習到的經驗。印象最深刻的是同學分享上一科在腎臟科學習了很多與電解質不平衡相關的知識和處理方式,原以為自己都學會了,結果換到血腫科才發現自己有缺失的地方。此刻才發現大家目前都會遇到相同的窘境,或許就是要透過重複遇到相似的臨床情節搭配複習所學才能加深印象。

在同學們分享完實習經驗後,由楊醫師分享從clerk銜接到PGY的小撇步,學姊將主題區分為上班前、上班中、上班後。上班前最重要的是建立一個健康的心態,因為在成為PGY後,需要承擔的責任和工作內容便和學生時期不同了,難免會遇到自己不會又有時處理不好的事。從錯不好的地方中學習到可以改進的地方,避免下次失誤遠比內耗來的重要許多。

此外,學姊也提供了小撇步,比如在醫院裡在同儕間建立consult小圈圈,如此一來就多了一層backup。學姊也鼓勵我們在內科學習時可以收集各科的工作手冊以爲日後上工做準備。 上班中的情境則和現在clerk的生活大相徑庭,除了要照顧更多病人,還會不時的被旁支的任務打斷。因此,建立自己appoarch病人的SOP特別重要。

鄭昌錡老師也提醒我們要學習事半功倍的精神,例如將整理primary care的筆記與平時打admission note或progress note結合,如此才不會浪費時間。建立好自己的SOP與primary care筆記系統不僅可以讓自己更清楚病人的動向,也有助於順利交班。

最後,建立工作能力與臨床知識固然重要,擁有舒壓的管道更是讓我們能在從醫之路走更久的能力。偶爾和三五好友約出來聊天、走走,抑或是培養良好的運動習慣都是避免burnout的好方法。
好文推薦
歡迎來到醫教週刊的全新欄目🙌
這裡會刊出想與大家分享的優質好文
並提供連結供有興趣的讀者前往閱覽
本期以葉勇信副部長的推薦文打頭陣
帶來與天才小提琴家陳正玹有關的故事
小編曾有幸聽過曾宇謙的演奏會🎻
現場是真的座無虛席
也能從他琴弦中流淌出的弦律中
感受靈魂的共振與藝術帶來的寬慰
演奏生涯正飛揚,卻罹白血病……
陳正玹,刻在醫師和小提琴家曾宇謙心底的名字
推薦者 葉勇信 副部長
推薦好文全文連結🔗
https://cancer.commonhealth.com.tw/article/1493

(上方圖文皆引用自康健雜誌文章頁面)
以上是第一百零三期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言