
天氣逐漸轉涼,好希望能住在被窩裡呀!!下週日即將迎來冬至,大家準備好吃湯圓了嗎?聖誕節也即將來臨,不知道有沒有將塵封已久的聖誕樹拿出來裝飾啦!最重要的是大家要注意保暖,千萬別感冒啦~
本週週報充滿豐富的學術活動回顧,帶來滿滿的內科知識,讓我們能再重溫晨會提過的各種案例及處理方式,除此之外也能跟著內科好事前往美麗的中歐探險~一起來看看吧!
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 12/15 (一) 7:30-8:30 醫學大樓 第二會議廳 | 【全院】臨床醫學進修學成歸國系列演講 吳昱甫醫師 蔣春福醫師 | 實體無視訊 |
| 12/16 (二) 7:30-8:30 醫學大樓 第二會議廳 | Medical Pearls / EBM 何文佑醫師/ 余光輝主任 許翔皓主任 田亞中部長 | 實體無視訊 |
| 12/17 (三) 12:00-13:30 醫學大樓 第二會議廳 | 【外賓演講】 我的臨床研究之路:從B型肝炎中學到的啟示 Anna Suk-Fong MD/ 林俊彥院長 | 實體無視訊 |
| 12/17 (三) 12:00-13:00 醫學大樓 5AB內科會議室 | 【心臟內科專題演講系列】 Heart Failure Treatment: Challenges, Current Trends and the Impact of Intensive Care 呂侑穎醫師/ 謝明哲主任 | 實體無視訊 |
| 12/17 (三) 20:00-21:00 | 【線上】 2025線上心電圖課程 Bradycardia and conduction block 吳家棟醫師 | 連結公布於社群 |
| 12/18 (四) 12:00-13:00 醫學大樓 5AB內科會議室 | 【心臟內科專題演講系列】 Unraveling the hidden clues of PE in CTEPH 張捷宇醫師/ 謝宜璋主任 | 實體無視訊 |
2025/12/16 (二) Medical pearls/EBM

推薦活動
密西根大學Prof. Anna S. F. Lok教授蒞臨教學系列活動

2025/12/17 (三) 外賓演講

學術活動回顧
2025/11/20 (四) Medical pearls/EBM
感染科 黃柏諺 醫師
Clerk2 劉俊彤 心得

本次由黃柏諺醫師主講的Medical pearls,以台灣65歲以上成人肺炎鏈球菌疫苗施打策略為主軸,透過臨床情境的導入、流行病學數據的分析以及最新疫苗指引的比較,與我們分享在疫苗選擇日新月異的現在,如何為高齡族群制定最佳的疫苗策略。

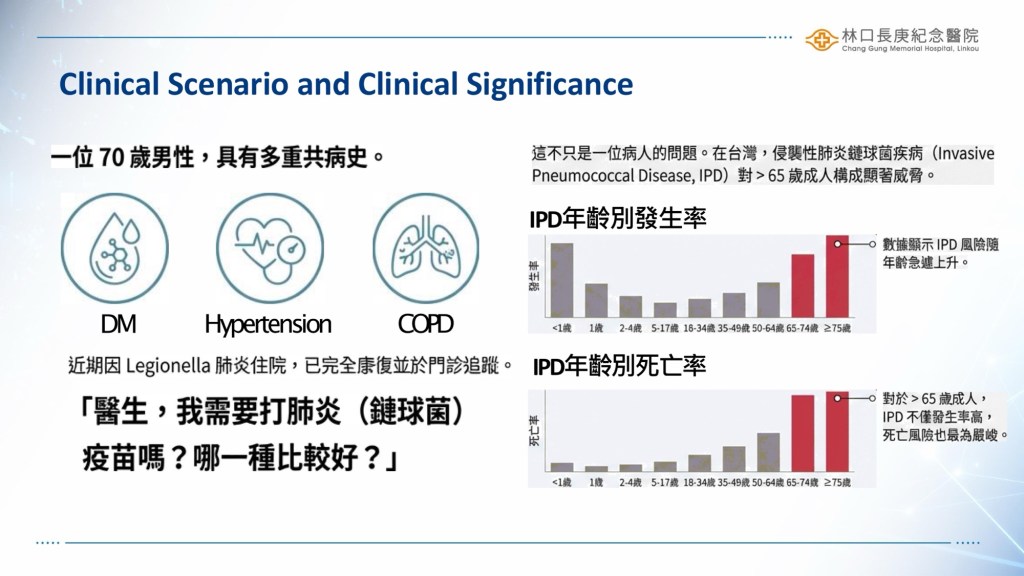
黃醫師首先用臨床案例指出本次晨會的核心議題:一位65歲以上 vaccine-naïve的病患詢問:「醫生,我需要打肺炎鏈球菌疫苗嗎?哪一種比較好?」。黃醫師強調,肺炎鏈球菌疾病(Pneumococcal Diseases)從輕微的中耳炎、鼻竇炎,到嚴重的侵襲性疾病(IPD)如腦膜炎、菌血症等,對老年人的威脅極大,尤其可歸因死亡率多集中在 65 歲以上的族群,因此疫苗的預防角色至關重要。
進一步的探討中,黃醫師帶我們了解群體免疫(Herd Immunity)的概念。值得注意的是,自從公費疫苗政策開始補助兒童施打 PCV13(13價結合型疫苗)後,不僅小朋友受到保護,連帶使得成人及老年人的感染率也隨之下降,顯示疫苗政策的全面性影響。然而醫師也指出,血清型的分佈正隨著時間推移在改變,台灣目前侵襲性肺炎鏈球菌感染的案例中,依然有不少是舊有疫苗涵蓋範圍之外的型別,而這也正是引入新型疫苗的考量因素。

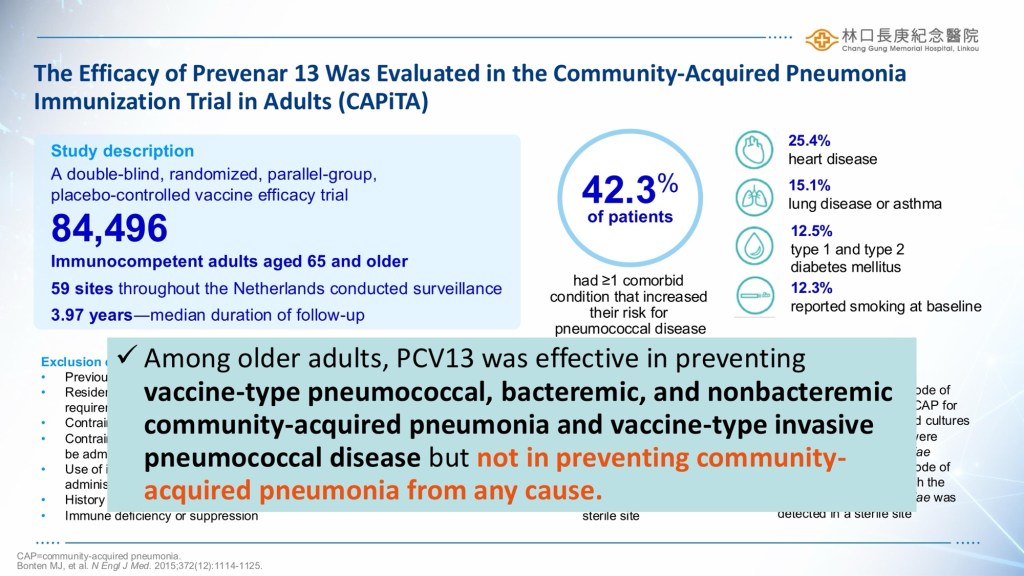
黃醫師與我們詳細比較了各類疫苗的特性,包括我們較為熟悉的PCV13、PPSV23,以及最新的PCV15、PCV20與 PCV21。黃醫師特別透過 PICO剖析臨床決策:對於一位 65 歲以上、從未施打過疫苗的長者,究竟是施打一劑最新的 PCV20好?還是維持傳統的「先打 PCV13,再打PPSV23」的序列施打策略?透過關於Immunogenicity 與Opsonophagocytic Activity的數據,指出PCV20雖然只要打一劑,方便性高且覆蓋了更多血清型,但在某些研究中,傳統的序列施打方式對於特定型別的免疫反應似乎仍有其優勢,這讓我體會到公共衛生醫學的決策並無絕對,而是需要在覆蓋率、免疫效力與病人依從性之間取得平衡。

除此之外黃醫師也比較了美國CDC 2025 年的最新建議與台灣目前的公費政策–美國傾向推薦年長者直接施打 PCV20或PCV21以簡化流程;而台灣目前公費政策則是針對 65歲以上長者提供先打PCV13 再打PPSV23的接種模式,並且透過其他位醫師的補充說明,我們了解到針對高風險族群(如洗腎、移植、脾臟功能缺損、人工電子耳植入、腦脊髓液滲漏等)有更積極的建議。醫師更深入分析了 PCV21 這支新疫苗,雖然它包含了許多成人特有的血清型,但對於某些型別的交叉保護力(cross-protection)可能不如預期,這些細節都是選擇疫苗時需考慮的。

這次晨會開拓了我對疫苗預防醫學的認識。在簡單的「打針」背後,需要考慮血清型的流行病學演變、疫苗的免疫記憶特性以及各國政策的差異,而隨著更多新型疫苗(如 PCV20, PCV21)的問世,想見未來的預防策略將會變得更全面但也更個人化。很謝謝黃醫師準備如此充實且貼近臨床乃至日常的演講,讓我對於疫苗接種的公共衛生政策考量有了更完整的邏輯架構,收穫非常豐富

/////感謝黃柏諺醫師提供以下重點簡報/////



2025/12/4 (四) Mortality and Morbidity Conference
R3 陳芷芸醫師

本次 Mortality & Morbidity Conference 對我來說是一個重要且深刻的學習經驗。其實我第一次比較完整認識白毛黴菌感染,並不是在臨床上,而是先前參加感染科舉辦的餐會。當天白毛黴菌感染雖然只是一個小主題,但透過系統性的介紹,讓我對 rhino-orbito-cerebral mucormycosis 的臨床表現、影像特徵及治療原則有初步認識。回顧這次照顧病人的經驗,起初鼻樑病灶看起來很像單純的瘀青或壓傷,直到後續出現較典型的 eschar,才讓我聯想到當天課程的內容,也因此深刻體會到,臨床判斷不僅來自病房經驗,平時參與課程與會議的累積同樣重要。
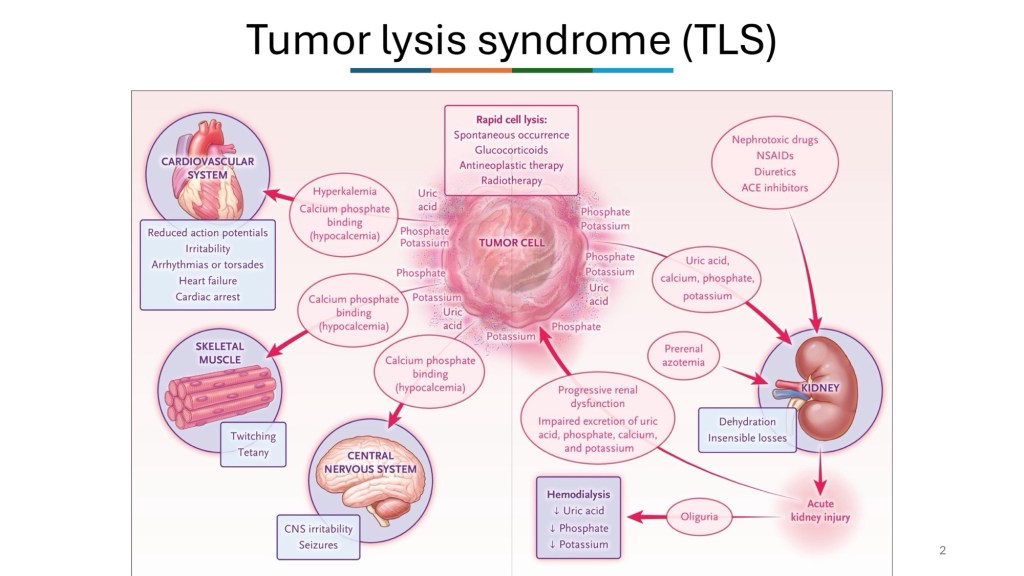
本次個案為一位 75 歲女性,因新診斷 Ph-positive B 細胞急性淋巴性白血病住院治療,過程中合併腫瘤溶解症候群、嚴重中性球低下及反覆感染。住院期間逐漸出現鼻背及眼眶周圍進行性壞死性病灶,經耳鼻喉科內視鏡檢查、病理切片與真菌檢驗後,確診為 rhino-orbito-cerebral mucormycosis。儘管已盡早給予 liposomal amphotericin B 等抗黴菌治療,但因病程進展迅速,且病人整體免疫狀態不佳,最終仍演變為多重器官衰竭。
毛黴菌感染是一種致死率極高的侵襲性黴菌感染,常見於血液惡性腫瘤病人、長期使用類固醇者、糖尿病控制不佳及其他免疫低下族群。本病例提醒我們,當免疫低下病人出現不明原因的顏面或鼻腔症狀時,應及早將侵襲性黴菌感染納入鑑別診斷,並迅速啟動跨科別合作,以爭取治療時機。
最後,誠摯感謝感染科、血液腫瘤科、胸腔內科及過程中協助診斷的專科老師們,在臨床照護與討論上給予許多指導,也感謝指導老師在病例整理與報告架構上的建議,讓我能從此次報告中獲得寶貴的臨床經驗與反思。

Clerk2 陳昀陞 心得
Case information:
The patient was a 75 y/o female without underlying diseases.
Her chief complaint was: dyspnea on exertion for two months.
She also had intermittent fever, pitting edema, and body weight loss.
Physical examination showed: pale conjunctiva and ecchymosis.
Lab showed: WBC 118k with blast cells and acute renal failure.
Therefore, acute leukemia with tumor lysis syndrome was the tentative diagnosis.
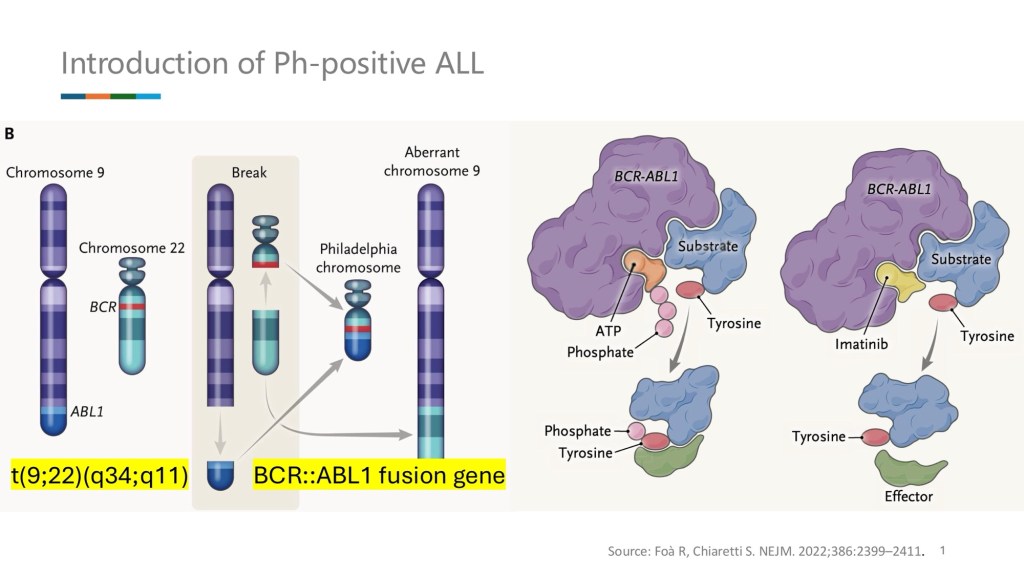
Bone marrow of the patient showed: B-cell acute lymphoblastic leukemia.
Gene survey showed: Ph-positive.
Ph-positive->The most common type. Used to be poor prognosis. Now TKI and chemotherapy increase survival rate.
Morbidity: (1) septic shock, with three bacteria cultures, suspect central catheter-related. (2) Gangrene, progressing, without pain or sepsis. Suspect invasive fungal rhinosinusitis after ENT consultation. (3) Invasive candidiasis.
In the end: Gangrene kept progressing. Blood pressure unstable->signed DNR and then critical AAD.
Discussion: mucormycosis
存在於環境中,只會感染immune deficient或特定用藥的族群。
死亡率高 40-80%,尤其是CNS infection預後最差。
最常見於肺(pulmonary mucormycosis),CT可見reversed holo sign。
此病人則是orbital-rhino involvement
Recommended treatment: surgical debridment and amphotericin B
心得:
此病人的年齡與疾病進程,使醫療團隊猶疑於是否要積極介入。
家屬考量到,病人仍有留念、仍有想完成的事情,因此中途一度取消DNR,希望能抓住最後的希望。
在如此罕見又複雜的病程上,未來的發展誰都說不準,因此醫療團隊與家屬和病人本人的shared decision making就更加重要。
/////感謝陳芷芸醫師提供以下重點簡報/////
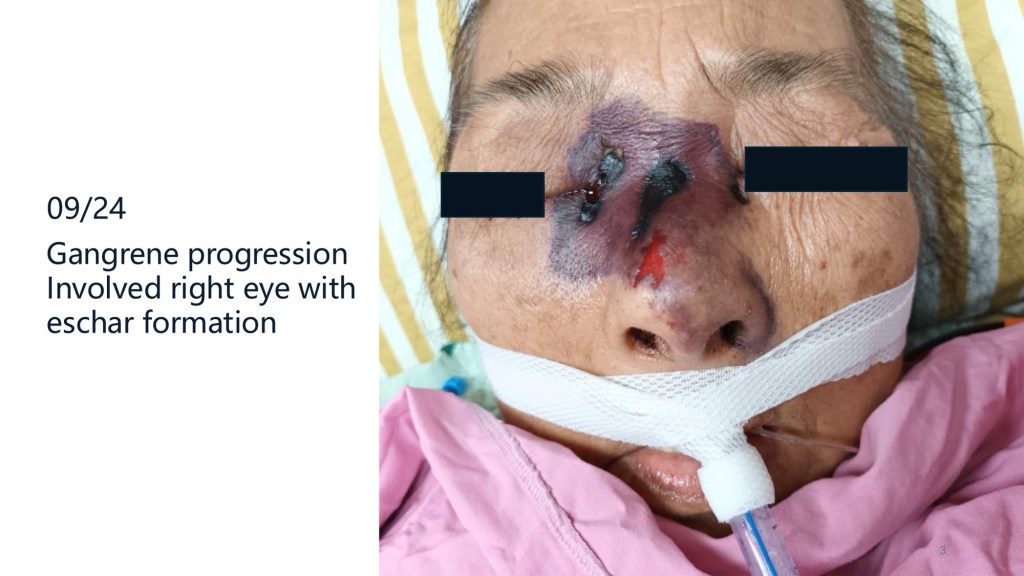

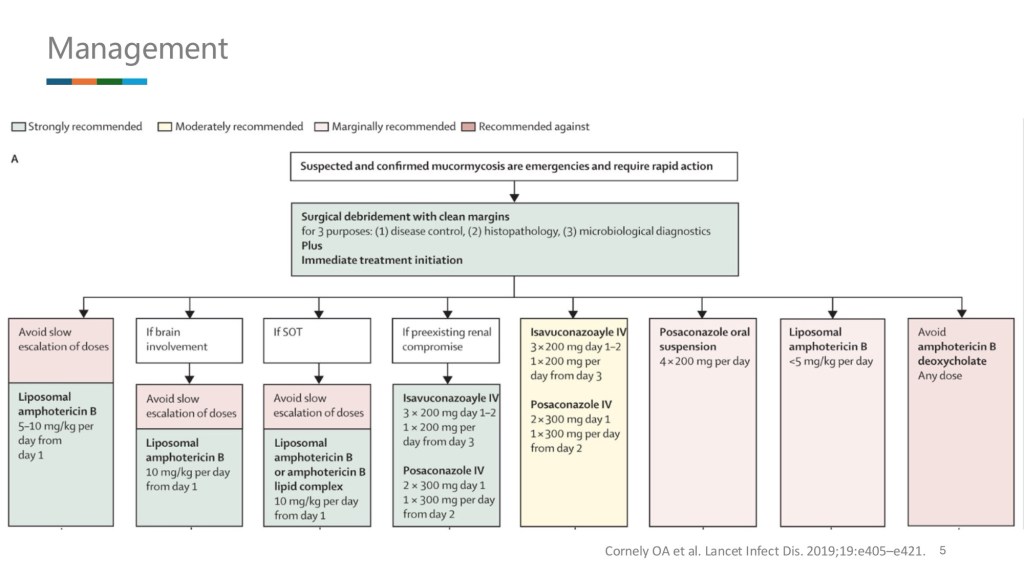
2025/12/9 (二) Mortality and Morbidity Conference
R3 謝佳辰 醫師

MMC是每個R3的年度重點項目之一,起初在ICU找CASE時要不就是被別人拿來報了,不然就是有別的原因不適合報告,很謝謝我的導師黃繼賢醫師毫不猶豫的就說有一個有趣的病人可以指導我報告,謝謝學姊~

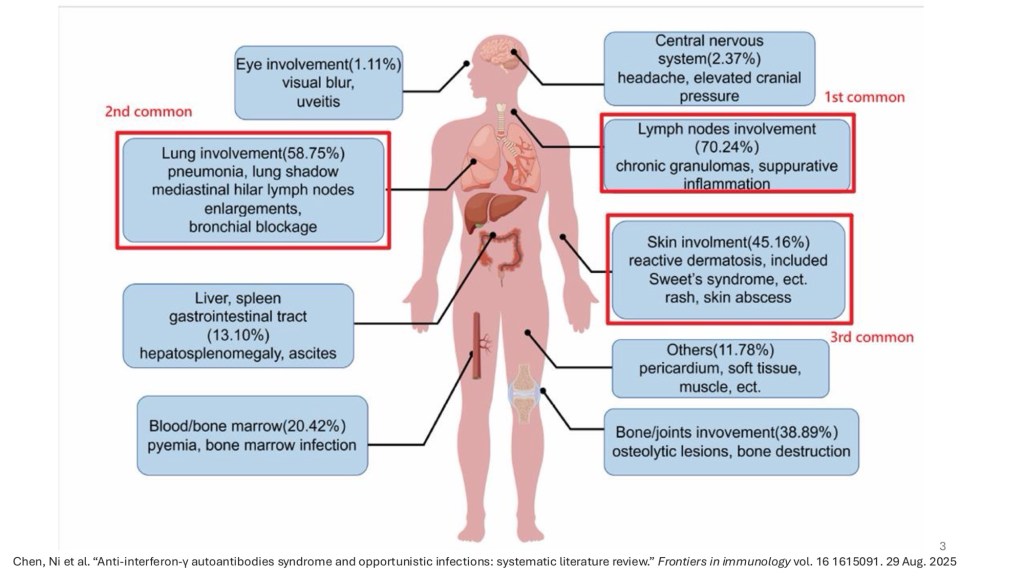
這次報告的病人因為長期咳嗽、不明原因脖子有腫塊,在求診其他地區醫院以後仍未見改善,但經過外院電腦斷層卻發現除了脖子,縱膈腔也有淋巴腫大,因此到我們醫院胸腔科門診求助。淋巴結腫大其實並不是少見的主訴,這次的病人是以NTM感染造成的淋巴結腫大表現,其實也並不是太罕見,但後續卻開始有Salmonella bactermia、NTM multiorgan involvement(LN、lung),以及特殊的pustular dermatosis 。這些看似零散的拼圖(肺部、淋巴、皮膚、腸胃道症狀),在排除了 HIV 感染與惡性腫瘤後,最終隱含了免疫功能某方面也受到影響。

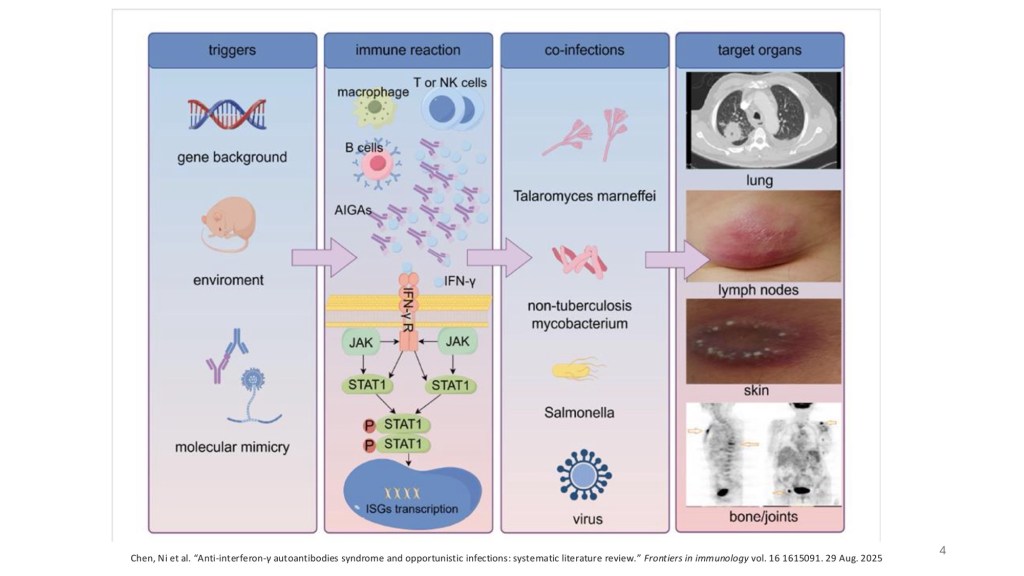
Anti-interferon-gamma autoantibody-associated immunodeficiency,具有強烈的地域與基因關聯性,好發於東南亞族群,6成的病人影響至少3個器官以上(淋巴、肺部、皮膚軟組織),而病原體的前三名分別是NTM、M.marneffi、Salmonella,在皮膚表現上則是以reactive dermatosis為主要表現,最終治療主要先針對病原體下手,但有高比例的人容易復發,而在難以治療的個案中就需要考慮免疫調節藥物(rituximab/cyclophosphamide)的使用。

在Review paper的過程中才發現這些臨床表徵看似分散但串在一起卻是有相當的臨床意義,而在查詢的過程中也才發現,在這個疾病真正的專家其實就在台灣,幾乎搜尋到的review paper、引用的論文都有長庚大學顧正崙教授的名字出現(雖然同時害怕的是這位桃李滿天下的教授學生眾多,會不會報告的時候直接被海電一頓XD,甚至寄信想要問問題卻發現自己的基礎科學知識問不出什麼好問題,對顧教授真抱歉)以前大學學的免疫學其實更是臨床的基礎,再複習以前大學所學的NK/T cell pathway以後才更了解這個疾病的治療機轉,也看到其實現在的學者早就已經就這些機轉在研發更新的藥物(CAAR-T),或許在不久的將來,影響到免疫細胞的疾病就能夠更加根本的解決問題。
非常謝謝黃繼賢醫師在面對評鑑之際還是撥出非常多的空檔來幫我修改、給予意見,黃柏諺醫師也是花了許多時間聽我試報給予意見,皮膚科陳俊賓醫師總是不厭其煩回覆我對於皮膚科的疑問,病理科黃彥霖醫師耐心帶我看玻片,也幫我簡介了許多病理科醫師角度怎麼看待這些findings,謝謝對於這個疾病深入研究的台灣學者讓我能在巨人的肩膀上比較看得清全貌。

Clerk2 許維芳 心得
本次由謝佳辰醫師主講的內科晨會,以一例「全身性淋巴結腫大合併膿皰性皮膚病灶」為題,帶領我們走過了一趟極具挑戰的診斷之旅,這不僅僅是對罕見疾病的知識學習,更是一場跨團隊整合能力的展現。
然而,單純的 NTM 感染無法解釋後續複雜的病程,這位病患的臨床狀況並未隨著治療而穩定。在住院過程中,她出現了發燒、腹瀉、強烈腹痛等症狀,糞便檢驗及全身電腦斷層掃描證實她併發了困難梭狀芽孢桿菌感染,隨後又在血液培養中發現了沙門氏菌,多重且不尋常的病原體感染組合,強烈暗示著病人具有潛在的免疫缺陷。而關鍵的轉折發生在她四肢出現了紅斑膿皰,經皮膚科會診後被診斷為中性球增生性皮膚病變(最終被認定為與免疫缺陷相關的 Sweet 氏症候群)。
本病例的起始症狀看似普通—該病人是一位 五十餘歲的越南籍女性,無特殊過去病史,但因長達八個月的乾咳合併頸部腫塊而就醫。最初的症狀從持續咳嗽開始,初步影像學檢查顯示多發性淋巴結病變(包括縱膈腔、肺門、雙側頸部)及肺部實質化,起初讓人懷疑是否為淋巴瘤或結核病等惡性或慢性感染。入院後,雖然淋巴結切片顯示為非特異性的慢性發炎,但後 續 的 檢 驗 及 培 養 確 立 了 她 罹 患 了 非 結 核 分 枝 桿 菌 感 染 , 且 為 少 見 的 Mycobacterium parascrofulaceum 和 Mycobacterium asiaticum,並因此開始了標準的抗分枝桿菌治療。
這種「全身性 NTM 感染+ 沙門氏菌感染 + 膿皰性皮膚病灶」的組合,在一位 HIV 陰性的東南亞成人身上同時出現,促使醫療團隊將懷疑的目光投向了罕見的成人發病型免疫缺陷(AOID), 最終,透過檢測 Anti-IFN-gamma autoAb 並呈陽性結果 , 臨床醫師終於撥開迷霧,確立了 AIGA (Anti-IFN-gamma antibody syndrome)的診斷。這段跌宕起伏的病程,從最初的單純腫塊評估,到後續感染不斷惡化、皮膚病變的線索,最終導向罕見的免疫缺陷,完整呈現了重症感染症背後隱藏的複雜病因,以及臨床決策必須隨著動態數據不斷調整的挑戰。後半部的討論中,謝醫師針對 AIGA 進行了深入的探討,帶領我們更認識這個疾病。
AIGA 雖為一種罕病,但其流行病學在東南亞的非 HIV 成人上具有顯著的傾向,而臨床症狀上,患者的核心表現是反覆或廣泛性的感染,其中以非結核分枝桿菌為主要病原體,此外,患者也易受沙門氏菌、水痘帶狀疱疹病毒等病原體侵襲。透過檢測 Anti-IFN-gamma autoAb來確診後,治療上又會遇到另一個挑戰,由於免疫缺陷的機制,患者對抗感染藥物的反應差且復發率極高,因此,治療策略上必須是進行長期的抗分枝桿菌療程,並且為了改善預後,對 於 嚴 重 或 反 覆 發 作 的 患 者 , 應 考 慮 早 期 介 入 免 疫 調 節 治 療 , 如 使 用 Rituximab 或Cyclophosphamide 來從根本控制此疾病。
謝醫師的報告為所有與會者帶來了一次深刻的學術洗禮。本病例的病程橫跨數十個月,從最初的乾咳和淋巴結腫大開始,每個後續出現的症狀,都像是一塊塊新出現的拼圖,隨著時間的緩慢展開,為我們提供了更深層的資訊與線索,因此對於這種病程冗長的慢性疾病,絕不能在找到單一病原體後就停止思考。此外,我也深刻體認到多系統角度審視病情的重要性,如果我們僅將注意力集中在 NTM 感染,將很難與後續的腸胃道感染和皮膚病變建立起連結,而正是因為串連起胸腔科、皮膚科、感染科等多方的臨床團隊,才能將線索整合,最終指向 AIGA 的診斷。這提醒了身為醫學生的我們,在未來行醫的道路上,必須培養出敏銳度,才能將看似不相關、各系統間的臨床表現融會貫通成一個有意義的病理學解方。
Clerk1 徐湘婷 心得
此次的M&M Conference案例是一位以全身性淋巴結腫大伴隨膿疱性皮膚病變的病人,最終診斷為 Anti-interferon-gamma autoantibody-associated immunodeficiency(AIGA)。此疾病雖屬後天獲得性免疫缺陷,卻經常導致反覆且廣泛的胞內病原感染,包括非結核分枝桿菌與 Salmonella 等,呈現出臨床上極具挑戰性的多面向病程。很幸運有機會能透過這次MMC深入了解此罕見疾病的臨床診斷過程。
AIGA 的發生來自病人體內產生針對 Interferon-gamma(IFN-γ) 的自體抗體,使得原本負責清除胞內病原的重要免疫訊息傳遞被抑制。 IL-12 會刺激 T cell 或 NK cell 產生 IFN-γ,進而活化吞噬細胞內的殺菌能力,是對抗 Mycobacteria、Salmonella、Talaromyces marneffei 等胞內病原的核心。然而當自體抗體阻斷了 IFN-γ 的作用時,免疫系統雖看似完整,卻無法有效執行殺菌任務,因而發展成反覆、遷延且廣泛的感染。在理解AIGA的機轉後,病人多個部位的病灶、菌血症與皮膚膿疱等看似分散的表現,便能被完整串聯起來,這讓我體會到掌握疾病生理基礎對臨床推理的重要價值。
回顧此病例的診斷歷程,可以感受到臨床推理的細膩與不確定性。病程初期僅呈現淋巴結腫大,影像卻逐漸揭露更多病灶位置,血液培養又顯示 Salmonella 菌血症,皮膚則出現膿疱性病變,不同系統的訊號相繼浮現,引導診斷逐步邁向免疫缺陷的方向。這是一段從有限線索中找尋關聯、在不斷修正假設中接近真相的過程,也提醒在面對複雜症狀時,鑑別診斷必須隨臨床情報的累積而不斷擴展。 對於仍在實習階段的學生而言,這樣的診斷旅程宛如一場層層推進的臨床解謎,每一項新檢查都可能改變方向,使疾病的輪廓愈趨清晰,也帶來極具深度的學習啟發。
此外,這個病例強調了多專科協作的不可或缺。病人的問題牽涉感染、肺部、皮膚及免疫系統,各專科團隊的合作讓診斷與治療方向更為完整。這提醒我,在臨床上面對跨系統疾病,醫療思維更應著眼於整體,而非侷限於單一器官或單一病灶。
整體而言,本次 M&M Conference 不僅拓展了對 AIGA 的臨床認知,也提醒我在面對症狀多元、線索分散的情況下,必須具備整合資訊的能力與對不尋常臨床表現的敏銳度。複雜病程背後往往隱藏著決定性的線索,而系統性思考與縝密推理正是揭開真相的關鍵。
/////感謝謝佳辰醫師提供以下重點簡報/////
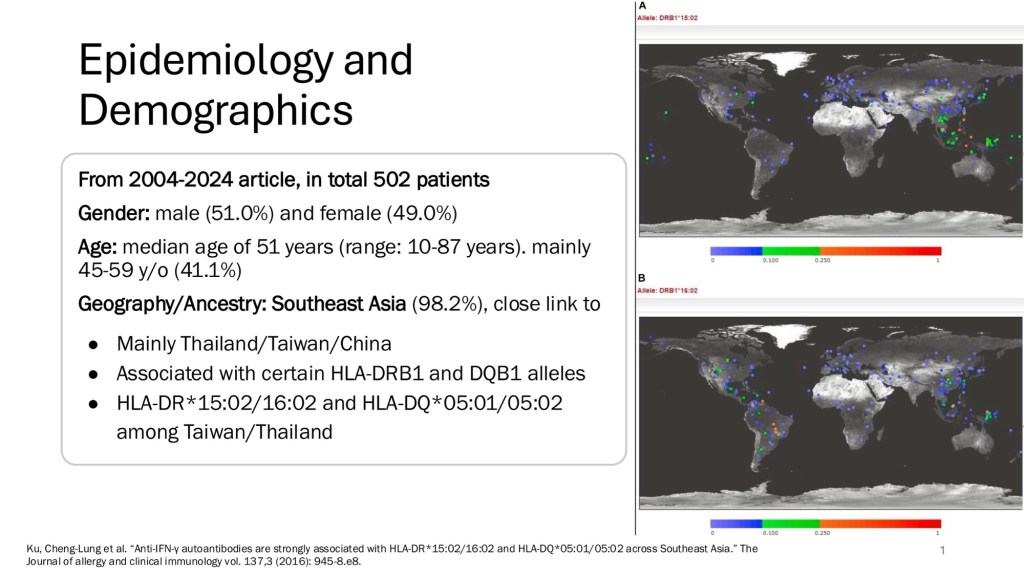
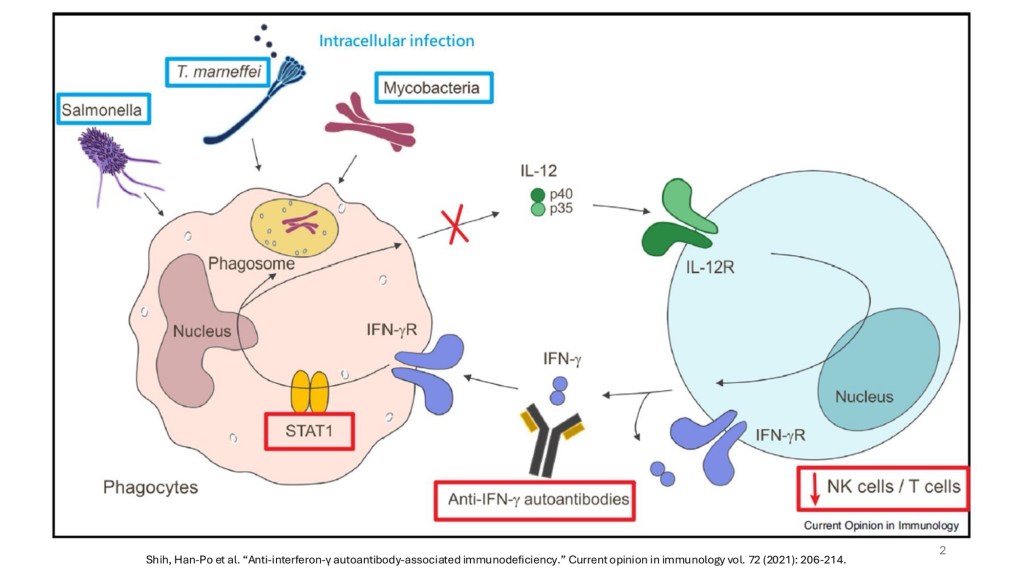

2025/12/11 (四) Grand rounds
胸腔科 邱立忠 醫師

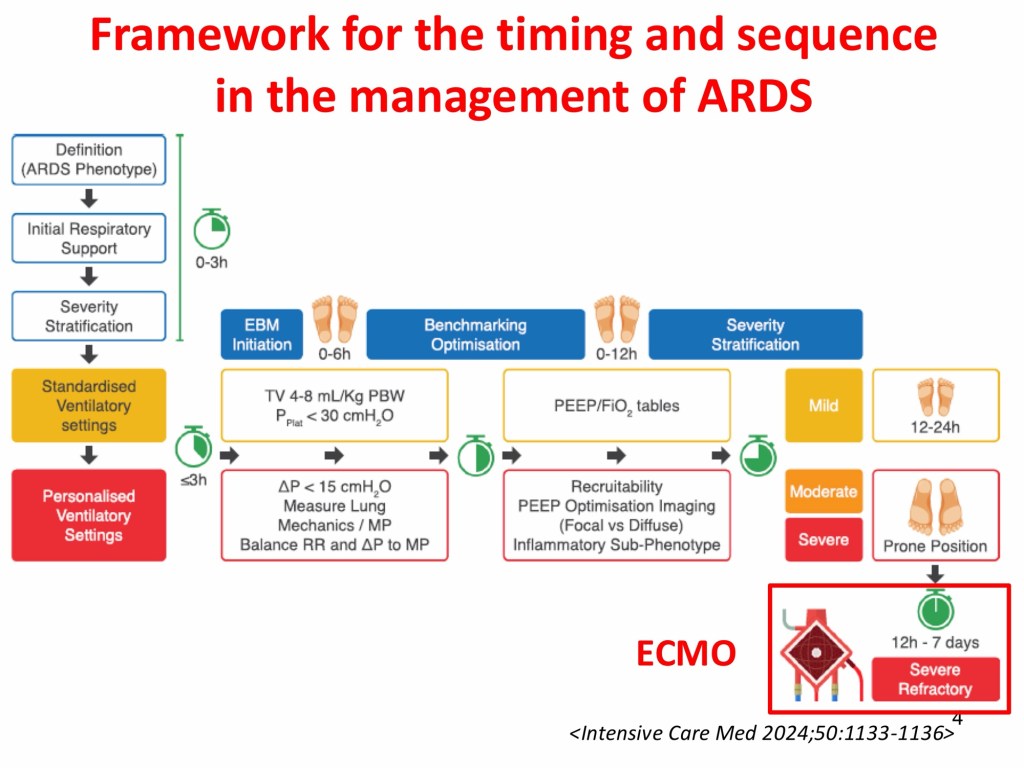
Acute respiratory distress syndrome (ARDS) is a heterogeneous clinical syndrome caused by either direct lung injury (local damage to the lung parenchyma) or indirect lung injury resulting from extrapulmonary insults. ARDS has a complex pathophysiological mechanism characterized by alveolar epithelial injury and the accumulation of protein-rich inflammatory edematous fluid within the alveolar space, which can lead to life-threatening refractory hypoxemia, multiple organ failure, and a high mortality rate of up to approximately 50% in severe cases.
The pathogenesis of ARDS involves three phases: the exudative, proliferative, and fibrotic phases. During the exudative phase, alveolar macrophages are activated and secrete proinflammatory cytokines, resulting in neutrophil recruitment and activation of alveolar epithelial cells. This process promotes sustained inflammation and tissue injury, which may subsequently progress to multiple organ failure and death. Despite extensive research, there are still no well-defined biomarkers that can accurately predict disease progression, prognosis, or therapeutic response in ARDS.
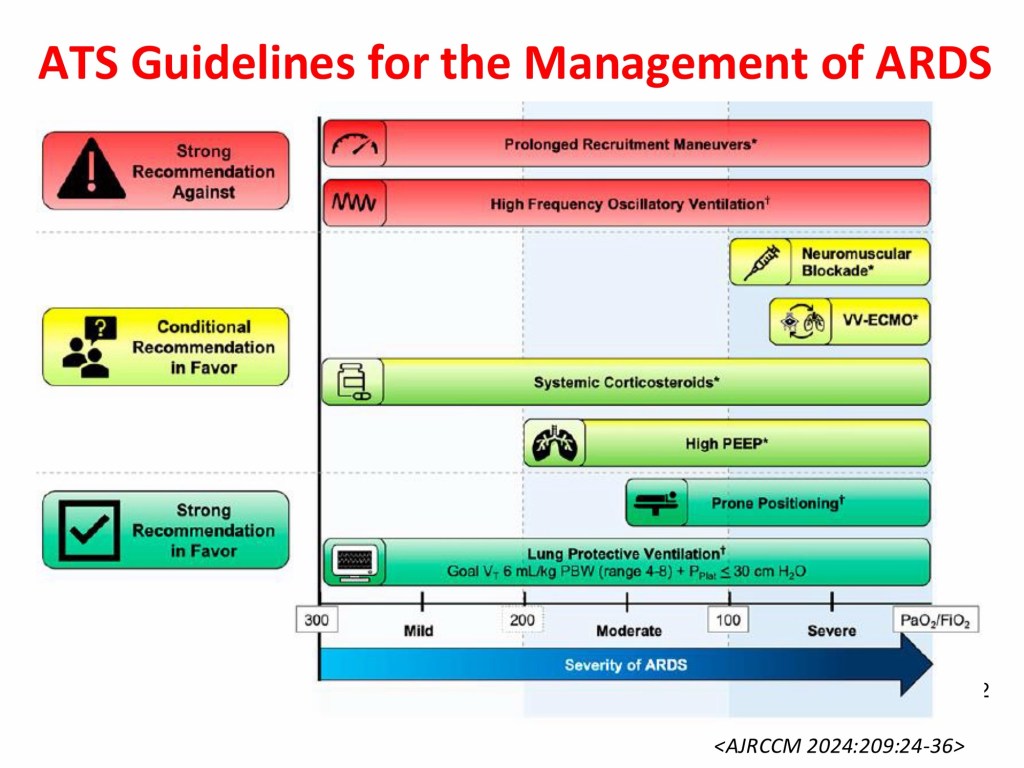
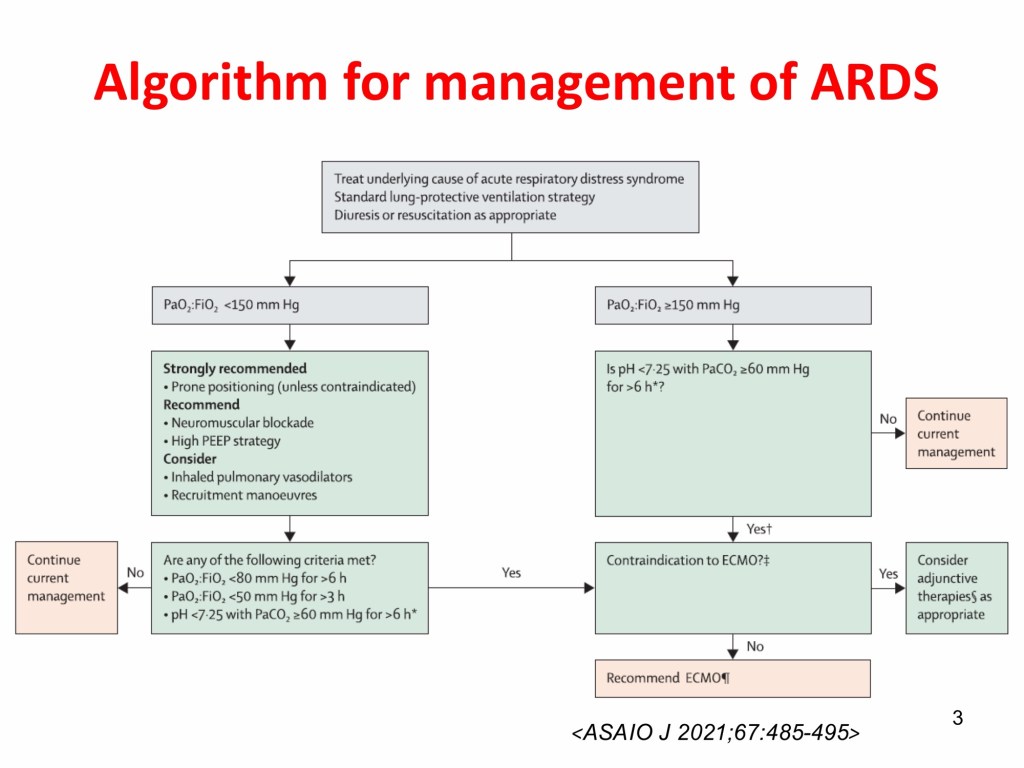
Mechanical ventilation remains the cornerstone of management for ARDS. Lung-protective ventilation strategies using lower tidal volumes and lower airway pressures are the mainstay of treatment. In addition, early application of prolonged prone positioning is recommended for patients with moderate to severe ARDS to improve oxygenation and increase the likelihood of survival. When lung-protective ventilation fails to achieve adequate oxygenation, extracorporeal membrane oxygenation (ECMO) may be used as a rescue therapy for refractory hypoxemia in patients with severe ARDS. ECMO allows the lungs to rest and reduces the risk of further ventilator-induced lung injury by enabling lower airway pressures, tidal volumes, and fraction of inspired oxygen, a strategy referred to as ultra-protective ventilation.
Phenotypic heterogeneity is a defining feature of ARDS. Future research should integrate clinical characteristics with biological markers and focus on individualized management strategies to facilitate precision medicine and improve patient outcomes.
/////感謝邱立忠醫師提供以下重點簡報/////


白袍夜航
醫學生的夜間學習筆記
C2 羅承恩

在心臟內科夜間值班時,我接觸到一位八十三歲女性病人,是一次讓我印象深刻的臨床經驗。病人有冠狀動脈三條血管病變,曾多次接受心導管治療,並合併有心衰竭、持續性心房顫動、糖尿病與高血壓。她這次因胸痛惡化、呼吸困難入院。根據她的描述,胸痛位於胸前區,並非劇烈壓迫感,也沒有放射到左臂或下頷,伴隨平臥時喘和夜間呼吸困難。這些症狀讓我一開始思考的鑑別診斷包括:心絞痛或再狹窄導致的缺血、急性心衰竭惡化、心律不整導致的血流動力不穩等其他原因。
身體檢查中,我聽到雙側肺底有 crackles,心音不規則,並沒有明顯水腫,胸部X光只有cardiomegaly ,沒有肺炎的情形,這讓我更傾向心衰竭急性惡化合併心房顫動為主要原因。她的 BNP 顯著上升、心臟超音波顯示射出分率下降到 43%,也支持這樣的推論。雖然她主訴胸痛,但 hs-Troponin 並未上升,急性心肌梗塞的可能更低了。這些臨床線索讓我理解到,胸痛不一定都是缺血造成的,也可能是心衰竭或心律不整引起的心臟張力變化所導致。
後續住院醫師和我說明治療計畫時,特別提到病人因為持續性心房顫動、藥物控制效果有限,考慮安排電燒治療以改善心律不整,降低症狀反覆發作的機會。他也解釋,心房顫動病人由於心房血流滯留,容易形成血栓,因此必須長期使用抗凝血劑預防中風。這些討論讓我更清楚臨床決策背後的邏輯與風險評估。
在與病人及家屬互動時,我能明顯感受到他們的焦慮。病人剛於一週前因心因性休克住院,如今又因胸痛與呼吸困難再度入院,讓家屬非常擔心。住院醫師花了不少時間解釋治療計畫,而我也在過程中學習如何以平和且有條理的方式協助溝通,安撫他們的情緒。
這次經驗讓我更理解到臨床判斷的複雜性——同樣的症狀背後可能有不同的原因,而病歷書寫不只是記錄,更是推理與思考的過程。同時,我也體會到醫療的核心不只是治病,更是與病人和家屬共同面對疾病的不安,這是我未來希望持續學習的方向。
內科好事x新鮮的R點將錄
R2 張渠 醫師

趁著PGY結訓後休息的一個月,我和大學同學相約去中歐自由行。在結訓前幾個月看到很多朋友的動態去克羅埃西亞和斯洛維尼亞,因此就決定了這次的目的地。由於克羅埃西亞是「權力遊戲」(Game of thrones)中King’s landing的取景地,在出發前兩個月,狼吞虎嚥把8季總共73集全數看完,誠意滿滿。

這次去的大城市包括Dubrovnik, Split, Zagreb, Ljubljana, Kotor,在台灣名聲並不響亮,但總是擠滿了西方的觀光客。除了歐洲旅行標配的數不清的古城以及總是清澈見底的湖水和海水,這次也認識了很多外國的遊客,和新認識的朋友一起吃晚餐、半夜去海邊散步聊天、相約去其他城市一日遊,對身為I人的我絕對算是人生重大突破。

自由行總是可以有許多驚喜,這次旅程最讓我難忘的,是當我去Montenegro的高山上參觀國王陵寢時,意外被蜜蜂蜇,當下看到一根針直直地立在我的手臂上,十分驚恐,不斷杞人憂天地想著該不會我就要死在這個我前一個月甚至還沒聽過名字的國家了。諷刺的是,對於被蜜蜂蜇我完全沒有經驗,也沒有想太多就直接把針拔出來,接著在有限的網路下查ChatGPT要如何處理。整個下午就在非常頻繁的確認紅腫的範圍有沒有擴大、呼吸是否急促之下度過,所幸之後真的無大礙。總之,感謝AI,讚嘆AI。另外的小插曲是,在伊斯坦堡轉機入境土耳其時遇到同樣休息一個月的台北馬偕兒科住院醫師,世界真的很小!
以上是第一百二十五期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言