
近期香港發生駭人大火造成百人以上失聯及死傷,願逝者安息🙏傷亡者家屬也能早日走出哀痛。
本週週報帶來滿滿精彩內容,除了學術活動、青年研究論壇活動回顧,還有飽受好評的胸管置放工作坊及PGY POCUS小夜聚!另外,PGY POCUS小夜聚12月場次報名截止日至12/5,歡迎大家踴躍參加!
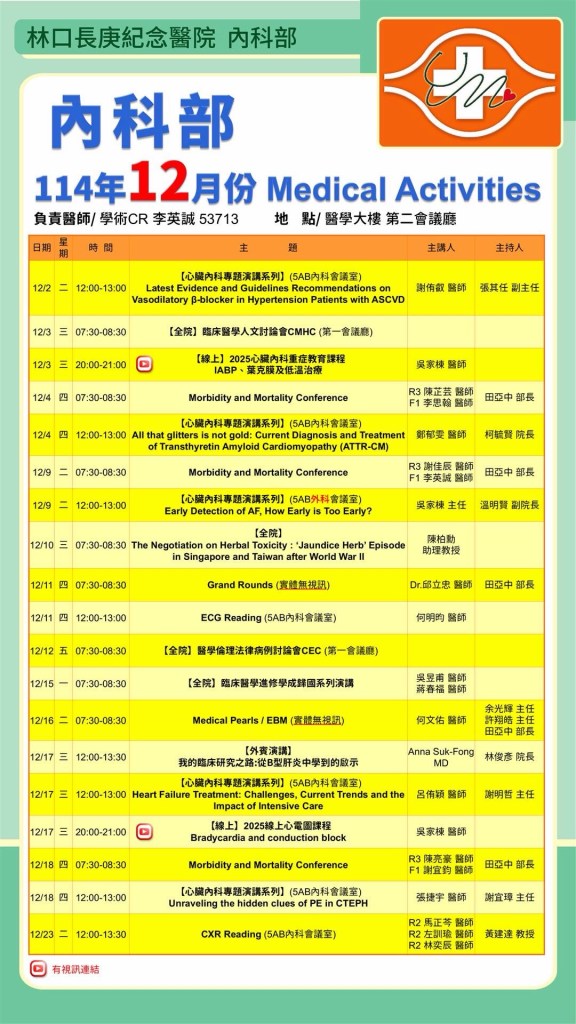
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 12/2 (二) 12:00-13:00 醫學大樓 5AB內科會議室 | 【心臟內科專題演講系列】 Latest Evidence and Guidelines Recommendations on Vasodilatory β-blocker in Hypertension Patients with ASCVD 謝侑叡醫師/ 張其任副主任 | 實體無視訊 |
| 12/3 (三) 7:30-8:30 復健大樓 第一會議廳 | 【全院】 臨床醫學人文討論會CMHC | 實體無視訊 |
| 12/3 (三) 20:00-21:00 | 【線上】 2025心臟內科重症教育課程 IABP、葉克膜、及低溫治療 吳家棟醫師 | 連結公布於社群 |
| 12/4 (四) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 陳芷芸 F1 李思翰/ 田亞中部長 | https://cgmh.webex.com/cgmh/j.php?MTID=me62f7e0789f12198bc238c0903fa02bd |
| 12/4 (四) 12:00-13:00 醫學大樓 5AB內科會議室 | 【心臟內科專題演講系列】 All that glitters is not gold: Current Diagnosis and Treatment of Transthyretin Amyloid Cardiomyopathy (ATTR-CM) 鄭郁雯醫師/ 柯毓賢院長 | 實體無視訊 |
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 12/9 (二) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 謝佳辰 F1 李英誠/ 田亞中部長 | https://cgmh.webex.com/cgmh/j.php?MTID=md145e05980d5bd1385fe5b0e2f2529cf |
| 12/9 (二) 12:00-13:00 醫學大樓 5AB外科會議室 | 【心臟內科專題演講系列】 Early Detection of AF, How Early is Too Early? 吳家棟主任/ 溫明賢副院長 | 實體無視訊 |
| 12/10 (三) 7:30-8:30 | 【全院】 The Negotiation on Herbal Toxicity : ‘Jaundice Herb’ Episode in Singapore and Taiwan after World War II 陳柏勳 助理教授 | 實體無視訊 |
| 12/11 (四) 7:30-8:30 醫學大樓 第二會議廳 | Grand Rounds Dr.邱立忠/ 田亞中部長 | 實體無視訊 |
| 12/11 (四) 12:00-13:00 醫學大樓 5AB內科會議室 | ECG Reading 何明昀醫師 | https://cgmh.webex.com/cgmh/j.php?MTID=m597ba85145af4f21c23988a9cc139dd3 |
| 12/12 (五) 7:30-8:30 復健大樓 第一會議廳 | 【全院】 醫學倫理法律病例討論會CEC | 實體無視訊 |
2025/12/4 (四) Morbidity and Mortality Conference

2025/12/9 (二) Morbidity and Mortality Conference

2025/12/11 (四) Grand rounds

推薦活動
PGY POCUS小夜聚
報名連結:https://docs.google.com/forms/d/e/1FAIpQLSdfwJdMPkeSClfjqttTUDvxNLqNDqj68T-nAfoOOy0K-xSp0w/viewform
報名至12/5 (五)截止,歡迎大家參加!

2025/12/4(四) 特別演講

2025/12/5 (五) 研究新知學術演講系列

密西根大學Prof. Anna S. F. Lok教授蒞臨教學系列活動

2025/12/17 (三) 外賓演講

學術活動回顧
2025/11/18 (二) Mortality and Morbidity Conference
R3 王芊蘋 醫師

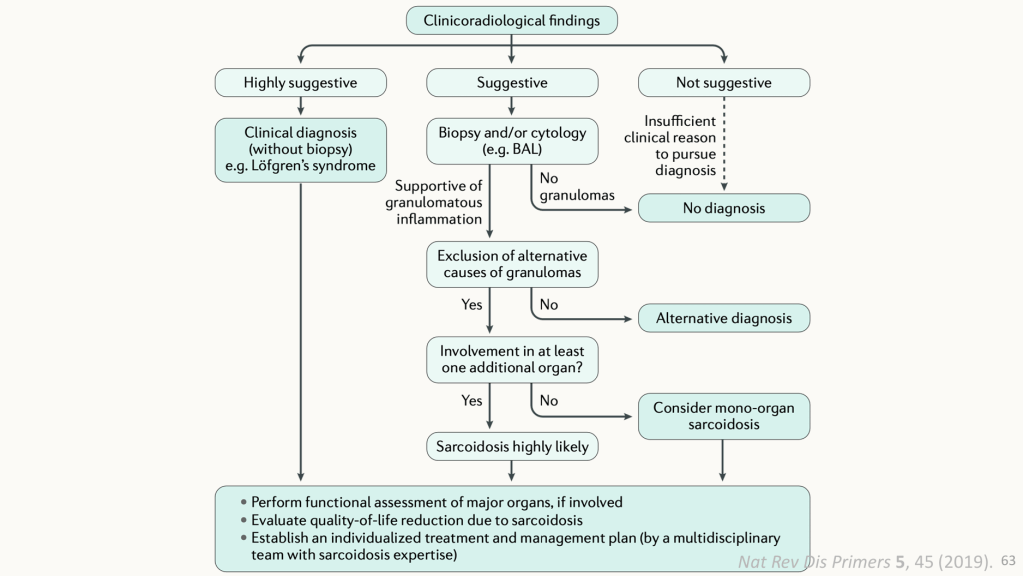
八月的CCU是我輪訓ICU的最後一站,在這之前我一直沒有碰到屬意的案例,又想著十一月就要報告,相當擔心。有緣份地碰到這位病人時,就一直在想是不是可以成為我MMI討論的主題。除了因為病人的主訴是許多人不熟悉的心律不整以外,也因為病人的診斷並不是一開始就明朗。


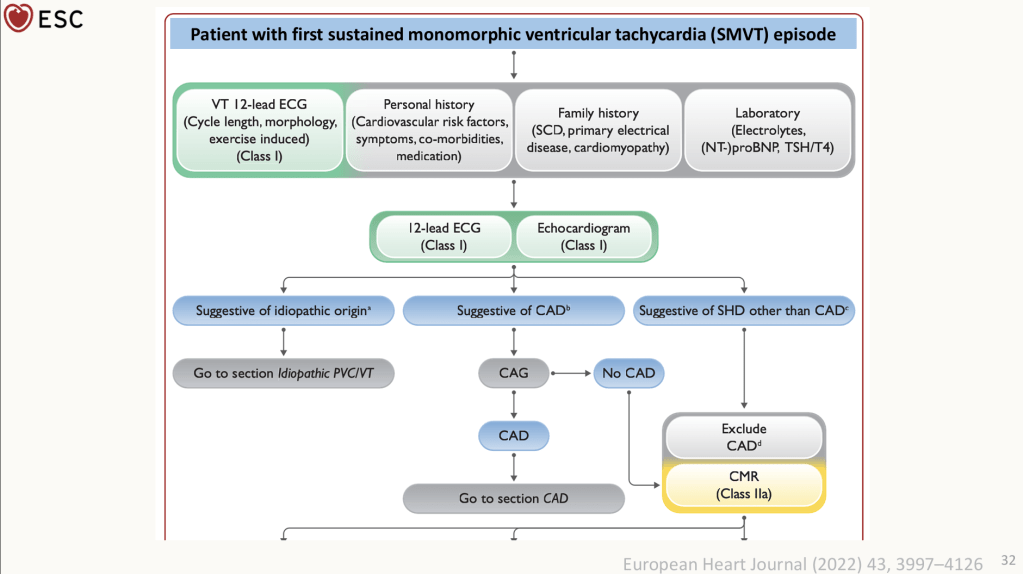
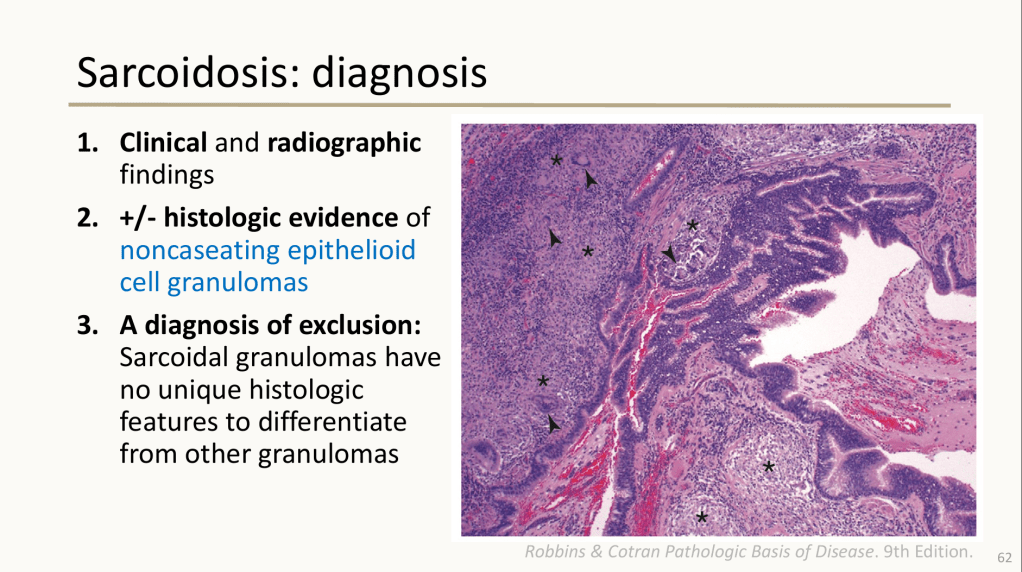
不論是在CCU的當下,或是後續準備報告的過程中,我都一而再地感受到Sarcoidosis/Cardiac sarcoidosis診斷上的困難。而閱讀文獻以及治療指引時,我不斷地因現實中所碰到的臨床情境無法和教科書、文獻完美相合而感到衝擊。主治醫師整合病人的病程以及臨床表現,進行每一步的醫療決策,讓我體認到一位醫師累積的臨床經驗有多麽重要:在CCU的我只是小小的住院醫師躲在主治醫師們所撐起的傘底下,而現在我只能先從診斷治療指引著手,並且期許自己能藉實戰的累積在未來不被指引框架住。


非常感謝吳家棟醫師在CCU的教學以及後續準備報告中的指導,黃建達醫師、秦嗣騏醫師、吳振德醫師、黃奕修醫師、陳昱琇醫師、張馨允醫師、所有曾經在10CD被我諮詢的學長姐及同學們協助我準備這份報告。因為有和大家的討論,才能讓我順利抽絲剝繭、釐清好這位病人跨科別的疾病表現。

Clerk2 王瀚德 心得
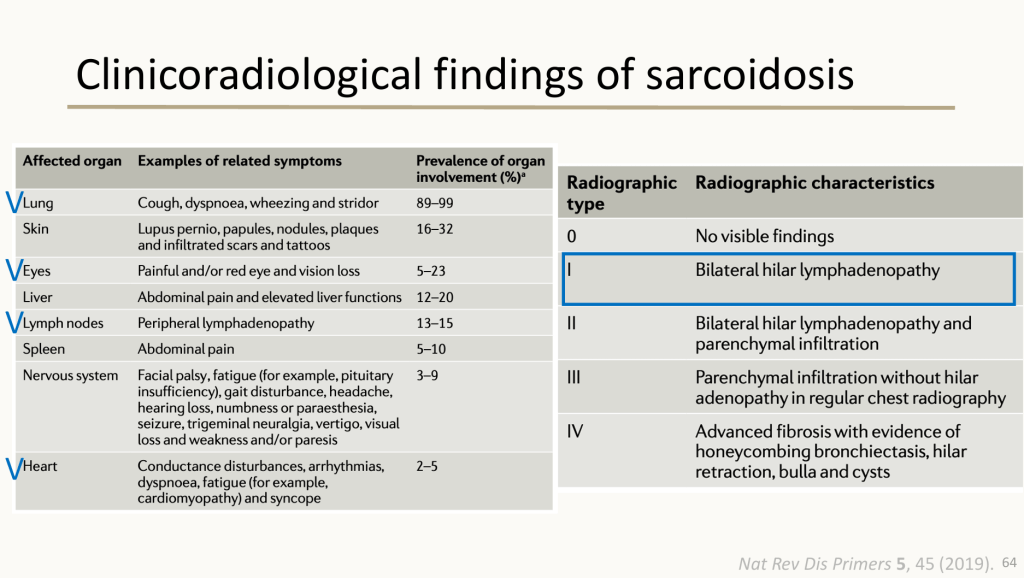
一位五十餘歲女性,既往病史僅有高血壓,無手術史,也無不良嗜好。職業為製造業,家族史方面,母親曾罹患乳癌,父親有高血壓,其餘親屬皆健康。她開始出現心悸、頭暈、胸悶、呼吸困難與冷汗等症狀,並於家中發生短暫昏厥,緊急送醫。抵達外院時,心跳高達194次/分鐘,收縮壓僅90/64 mmHg,初步懷疑為PSVT合併心因性休克,收治加護病房。心臟超音波顯示LVEF約21%,伴隨明顯的global hypokinesia及中重度二尖瓣逆流,但冠狀動脈攝影僅發現LCx輕微狹窄,無法解釋如此顯著的心臟衰竭。住院期間出現反覆的有脈性心室頻脈(VT),稍穩定後轉送林口長庚急診。抵達時生命徵象已相對穩定,NT-proBNP及高敏感度troponin I均有變化,白血球略升高,但腎功能、電解質及肝功能均正常。動脈血氣呈現輕度呼吸性鹼中毒。回溯病程,她早於心臟事件前便有臉神經麻痺、嗅覺下降與視力模糊等症狀,之後出現咳嗽、胸悶、呼吸急促,並被懷疑為肉芽腫性疾病。胸部CT過度顯影住院,影像顯示需鑑別淋巴瘤與肉芽腫疾病,後續淋巴結切片證實為granulomatous inflammation,胸腔門診傾向診斷為肺部肉芽腫疾病,開始類固醇治療。然而,她再次因sustained VT引發syncope而急診就醫。住院中安排心肌切片,但意外併發心包膜填塞,需要緊急心包穿刺與引流,甚至短暫出現PEA型態的院內心跳停止,好在經CPR恢復。後續心臟MRI高度支持心臟肉芽腫性疾病,因此在類固醇治療之外加上第二線免疫抑制劑。考量病患曾反覆VT,接受ICD植入。之後病況逐漸穩定,順利出院。最終診斷包括:sarcoidosis侵犯肺臟、心臟與眼部、Ventricular tachycardia secondary to cardiac sarcoidosis、院內心跳停止(IHCA)及心臟衰竭。

身為正在心臟科輪訓的學生,再加上之前曾經做過 Pulmonary Sarcoidosis 的報告,這次看到這位病患的完整病程,心裡其實有很深的震撼。原本只在文獻裡閱讀過 sarcoidosis 可能侵犯多器官,尤其是心臟受累時的高度危險性,但在真實病例中看到它如何一路從眼部、肺部逐漸影響到心臟功能,甚至最終造成致命性的心律不整與心因性休克,這種「病例活過來」的感覺非常強烈,也讓我對這個疾病的臨床重要性有更深刻的體會。

其中最讓我印象深刻的,是病患在進行心肌切片時因為 iatrogenic tamponade 而發生的院內心跳停止(IHCA)。雖然最後只 CPR 一分鐘就恢復循環,但那種「醫療程序本身也可能帶來重大風險」的實例,讓我在現場聽到時是真的會起雞皮疙瘩。心臟科處理的疾病往往生死一線,這個案例讓我更能理解主治醫師們在決定某些侵入性檢查時所承受的壓力,也提醒我在思考檢查與治療策略時,不能只看到診斷價值,還必須同時考慮風險與時機。
另外,由於我之前做過 pulmonary sarcoidosis 的報告,所以在看到她早期的顏面神經麻痺、嗅覺下降、前房炎、胸部 CT 肉芽腫等線索時,會有一種「串在一起了」的感覺。這種熟悉感讓我意識到,多系統角度看病真的很重要,而 sarcoidosis 又是最典型會跨器官表現的疾病之一。從肺、眼睛到心臟的連續演變,在這個案例中展現得非常典型,也非常具有教育意義。
/////感謝王芊蘋醫師提供以下重點簡報/////

2025/11/27 (四) Mortality and Morbidity Conference
R3 陳迺文 醫師

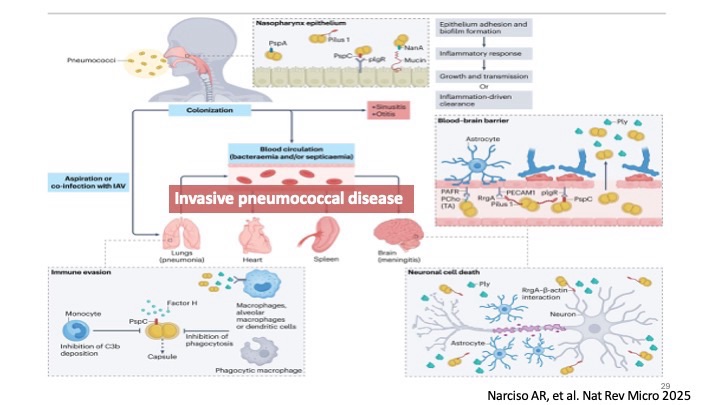
本次 M&M 以侵襲性肺炎鏈球菌感染合併敗血性休克與多重器官衰竭為主題。病人在發病初期即出現嚴重 hypoxemia 及 profound septic shock,需要三線升壓藥物支持並合併經驗性廣效抗生素治療。

後續血液培養確認為肺炎鏈球菌菌血症,亦突顯 urine antigen 在重症感染病人中,作為快速診斷工具的臨床實用性。抗生素治療方面,團隊依培養結果進行適當降階,但因病程中出現反覆高燒與新發醫院性肺炎(HAP),最終仍需轉為針對 MDRO 的 combination therapy,顯示重症感染中抗生素決策在「即時控制感染」與「降低抗藥性壓力」之間的選擇。

此病人亦併發 DIC、急性加重慢性肝衰竭與急性腎損傷,臨床上需在液體復甦、利尿治療、血液製品補充以及多重器官支持之間取得平衡。會中也有討論到 PiCCO 監測在液體管理中的角色,即便篇幅有限,仍有助於重新思考 cardiac output、extravascular lung water 與 tissue perfusion 之間的互動關係,提醒臨床醫師避免僅依賴單一指標進行容量判斷。

後續討論延伸至侵襲性肺炎鏈球菌疾病(IPD)的治療原則、抗生素抗藥性趨勢變化,以及新一代 PCV 疫苗的預防價值,提供從急性治療到公衛預防的完整視角。針對 CAP 第一線抗生素選擇,師長們意見不一:從長遠抗藥性控制角度,需審慎使用 carbapenem 類藥物;但在病人病況危急、資訊不完整的情境下,初期廣效抗生素仍具合理性。折衷策略則是:在病情穩定後儘早進行抗生素降階,降低後續 CR/MDR 菌株篩選的風險,但其時機仍高度仰賴臨床判斷,難以以單一指標量化決策。
感謝各位師長在會中給予的建議,我也從中獲得許多重症照護與疫苗策略相關的啟發,期望未來能將這些經驗實際應用於臨床照護中。

Clerk2 韓子鳴 心得
本次由陳迺文醫師主講的內科晨會,以Case presentation帶出以「侵襲性肺炎鏈球菌感染與重症治療策略」為題的演講,並且結合重症生理、抗生素選擇、流病資料與疫苗政策的統整,讓我學習到臨床的判斷與選擇以及其所造成的結果。

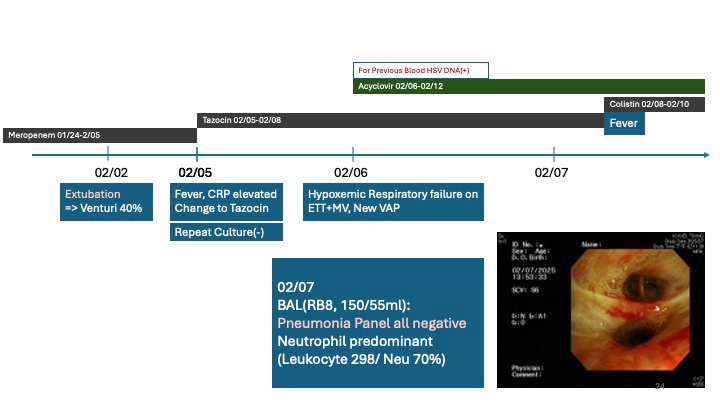
在病歷介紹中,陳醫師呈現一位 45 歲男性,具長期大量飲酒、吸菸與嚼檳榔等高風險因子,因高燒與呼吸窘迫就醫,隨後在急診便呈現乳酸高度上升、DIC、AKI 及休克的危急狀態。醫師整理出清楚的時間軸,帶我們回顧患者在 ICU 的治療歷程,包括早期插管、升壓劑、抗生素調整、PiCCO 監測、反覆肺炎惡化、再插管、酒精戒斷處置、疑似 HSV viremia 介入治療,以及後續合併 MDRAB 所需的廣效抗生素策略。複雜的病程讓我感受到重症患者的狀態常在短時間內不斷變化,而決策必須建立在動態數據與病人生理的綜合判斷上。

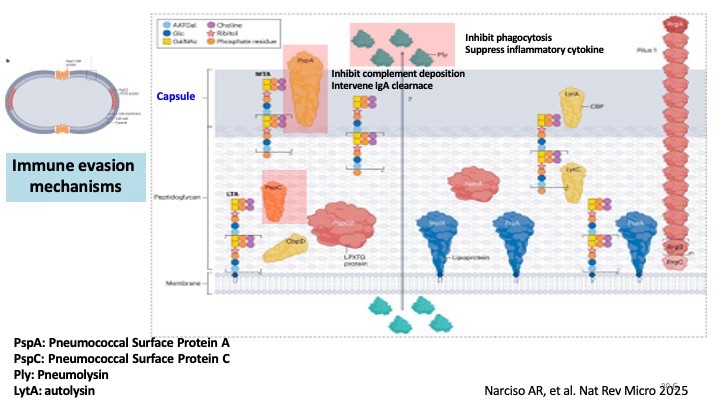
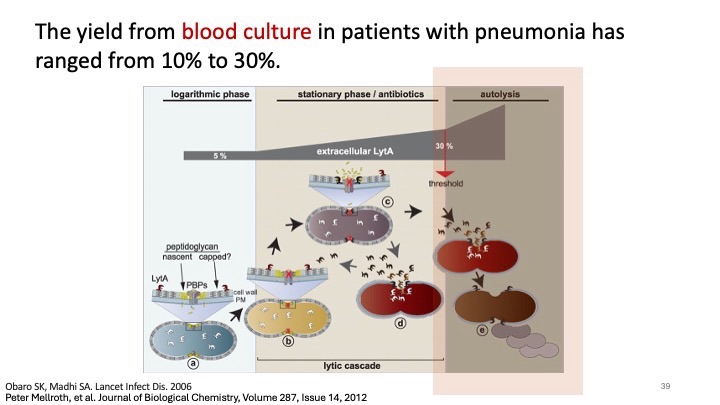
在鑑別診斷與治療的解析中,陳醫師針對侵襲性肺炎鏈球菌疾病(IPD)做了非常完整的講解,包括感染路徑、免疫逃脫機制、血流感染的臨床型態、尿抗原與血培養的敏感度與限制。讓我印象深刻的是醫師提到 IPD 在成人重症肺炎中還是佔有非常高的比例,而這位病人的三套blood culture都在早期就長出 S. pneumoniae,呼應了文獻中高度菌血症的特性,也強化了及早給予適當抗生素的重要性。

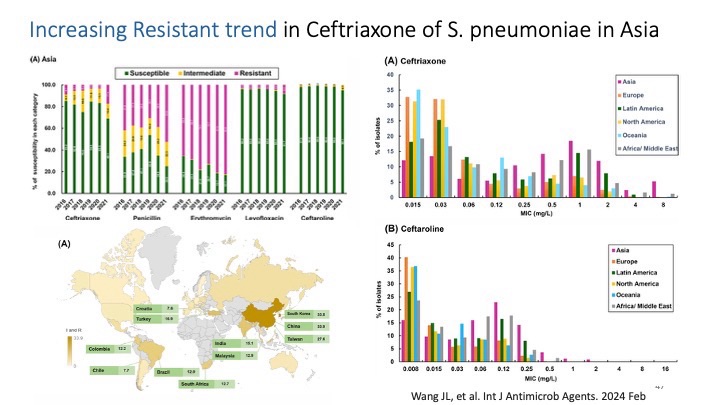
接著陳醫師延伸說明台灣與全球肺炎鏈球菌的血清型分布、抗藥性趨勢以及不同疫苗(PCV13、PCV15、PCV20、PPSV23)涵蓋的血清型差異。透過多篇大型研究比較,包括 CAPiTA trial、PCV20 免疫原性試驗與 COPD 族群的疫苗比較研究,使我們更清楚疫苗在成人中的保護力,尤其是對 IPD 的顯著保護效果。醫師也在最後說明台灣公費疫苗政策在不同年齡層與高風險族群的適用條件。
在重症治療策略部分,醫師分享了 PiCCO 監測、升壓劑調整、肺保護通氣策略以及 DIC 管理等 ICU 重要概念,也特別提到多重抗藥性 Acinetobacter(CRAB)的抗生素選擇須以HD sulbactam合併Tigecycline或colistin等組合治療為主,要避免單獨使用 colistin,這些都是目前感染科多重抗藥菌的重要議題。而感染科陳南伃醫師也有提出,在一個CAP的病患使用Meropenem + Levofloxacin + Teicoplanin不太合適,縱使患者之前已在別間醫院住院過並且病情較重,但對於抗生素的選擇應該要更保守,後續產生的CRAB導致抗生素使用有些捉襟見肘或許與我們一開始的選擇有關。這讓我了解到雖然廣效或後線的抗生素很強很好用,但有時還是要考慮到降階的部分。

這場晨會讓我對 IPD 的危險性、重症敗血症的處置流程、抗生素選擇及疫苗的重要性有更全面的理解。非常感謝陳迺文醫師準備如此完整又臨床導向的分享,讓我對重症醫學與感染症有更深的了解。雖然我目前仍是醫學生,似乎與所謂的重症還相隔甚遠,但也讓我意識到身為臨床醫師需要具備的敏銳度與整合能力,以及自己還需要努力成長並學習的地方。

/////感謝陳迺文醫師提供以下重點簡報/////
內科活動回顧
2025/11/8 (六) 胸管置入進階工作坊
R1 詹博穎 醫師 心得
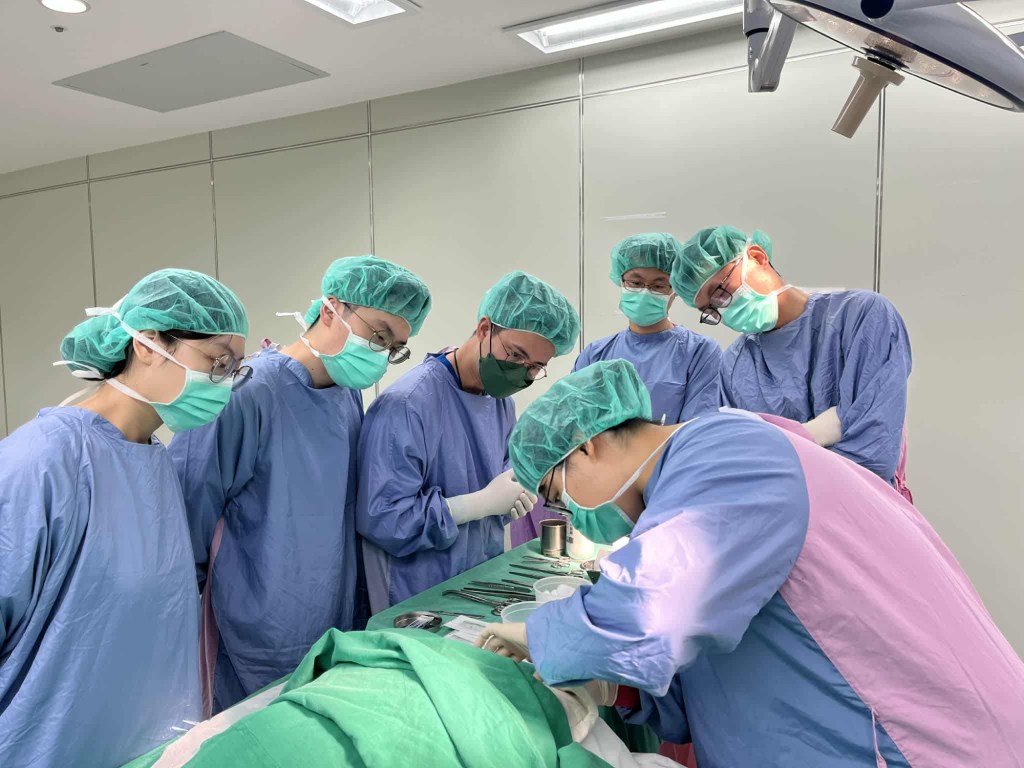
11 月 8 日參加了由胸腔科舉辦的胸管置入進階工作坊,從備物、尺寸選擇到定位技巧,內容相當扎實。課程一開始由講師詳細示範置放胸管所需的器材,包括大整縫包、空針、11 號刀片、有水封的胸瓶與縫線,並解釋不同臨床情況下的胸管 French size 選擇原則。例如,一般多使用 28–32F;大型氣胸若病況穩定可選 16–22F,而不穩定、合併慢性肺病或預期有大量 air leak 的患者,則建議使用 24–28F;血胸或使用呼吸器的氣胸則以 28–32F 為主;較小的氣胸或malignant pleural effusion則可以 pigtail 處理,但也需大於 14F。
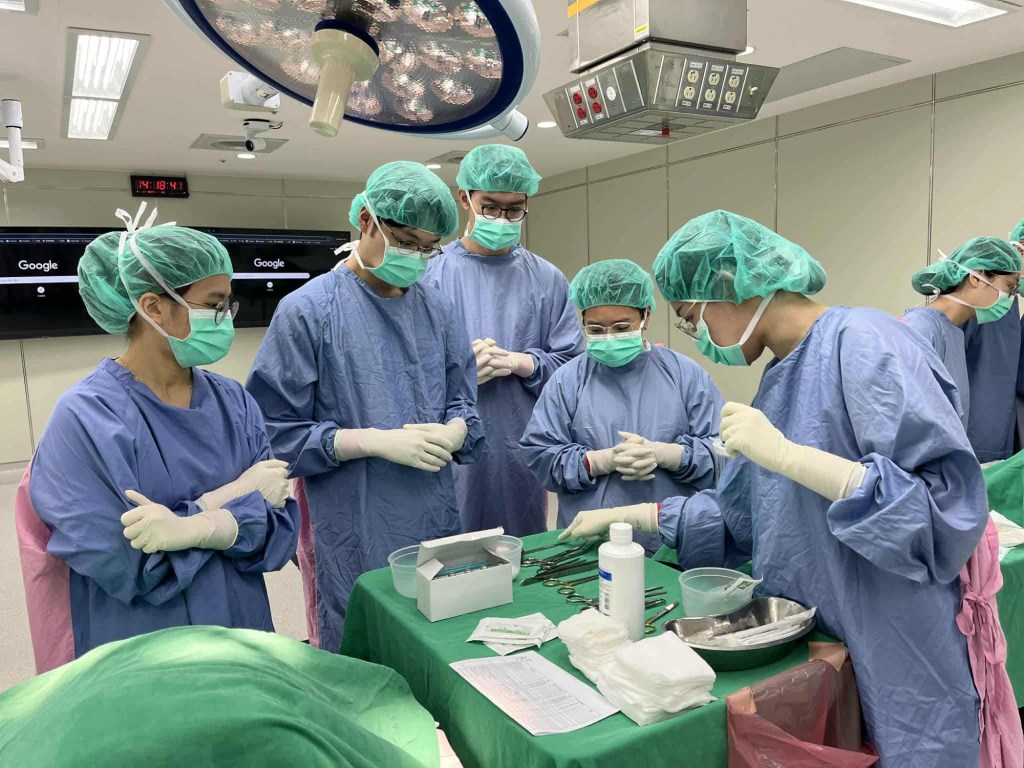
課程亦強調病人擺位的重要性,通常採躺平、施術側手枕在頭下。講師也示範如何以超音波在床邊判定最佳穿刺位置,強調「triangle of safety」的解剖標誌,並提醒腋中線仍有血管分布需避免誤傷。胸管放置後若功能不佳,學長姐也逐一示範 troubleshooting 的步驟,非常實用。

另外,這堂課難得的是能在大體老師上實際練習,這些寶貴的機會讓我能從單純觀摩,跨出一步到親手操作。像是選擇incision位置、爬肋骨、在Kelly dissection之後能順利順著tract把胸管置放到正確位置,讓胸管往肺尖引流氣體等等,也久違的練習tie線。回想四月與十一月的兩次練習,確實讓我對未來在臨床上獨立執行胸管置放更具信心,雖然心裡仍難免緊張,但至少多了一些踏實感與準備。

2025/11/15 (六) 林口長庚內科研究論壇暨青年研究獎
學術CR 粘晉同 醫師

一年一度的內科研究論壇暨青年研究獎再次登場,今年參與人數同樣踴躍,來自內科部各次專科的年輕主治醫師、總醫師與住院醫師齊聚一堂,分享與交流近期的研究成果。程文俊主委亦親臨現場,全程聆聽並勉勵,對內科部持續推動研究風氣表達大力支持。
本次論壇分為上午與下午兩場口頭報告,中場則安排海報展示與茶敘時間。

上半場首先由謝彝中醫師以「血清 HBcrAg 與肝細胞癌之關聯性」揭開序幕,一開始便引起熱烈討論;接著由風濕免疫科宋昭榕醫師、陳孟萱醫師先後報告,分享運用 Mendelian randomization 進行之研究成果。其後,陳昱廷醫師嘗試為糖尿病病人的肝纖維化建立改良之診斷流程;馬立宜醫師探討腹膜透析合併心衰竭病人使用icodextrin 所造成的影響;最後由黃元駿醫師呈現本院第三期胃癌病人在接受 adjuvant chemotherapy 後的治療成效。

下半場則同樣精彩。黃振洋醫師報告馬兜鈴酸相關突變與腎細胞癌之關聯性;吳泰錡醫師分享肝癌病人接受atezolizumab 聯合 bevacizumab 治療時,免疫相關肝炎與腫瘤治療反應之關係。徐振荃醫師探討慢性腎臟病(CKD)對慢性阻塞性肺病(COPD)病人預後的影響;詹天明醫師則分析抗核抗體(ANA)在類風濕性關節炎中的角色;游仁醫師嘗試建立代謝症候群病人罹患大腸腺瘤(adenoma)風險之預測模式;壓軸由吳聲旻醫師報告代謝症候群與類風濕性關節炎之間的關聯性。

在上下半場之間,與會者齊聚海報展示區,一邊享用咖啡與點心,一邊就各篇海報的研究設計與結果熱烈交流,現場學術氣氛濃厚。
各科專家難得同場,共同與台上的年輕研究者互動。每一場報告結束後,台下師長從臨床與研究方法等不同角度提出問題與講評,與發表者深入討論,也讓大家對於各專科領域與研究方向有了新的啟發。林永昌副院長亦於會中講評指出,本次多數為回顧性研究,並鼓勵未來能持續朝向具較高證據等級的前瞻性研究努力。

今年的內科研究論壇暨青年研究獎在熱烈的討論聲中順利落幕,期待明年能有更多創新而紮實的研究成果,再次在論壇中與大家相見。
精彩照片雲集




















2025/11/19 (三) 內科PGY POCUS小夜聚
PGY2 鄭群瀚 醫師 心得
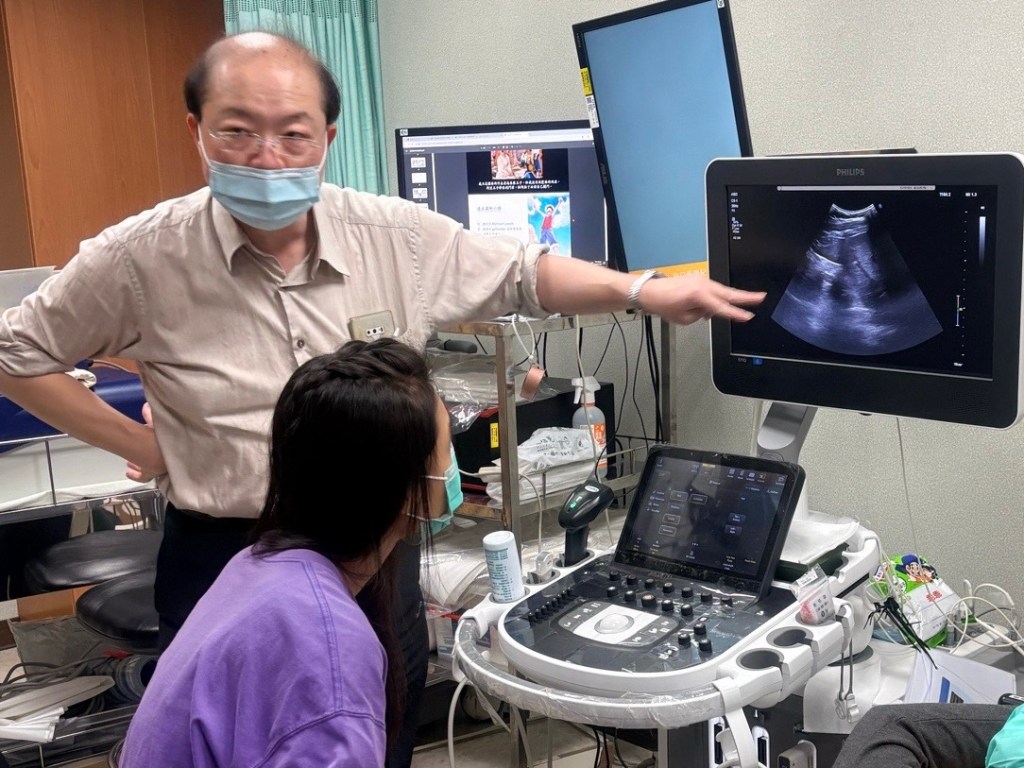
此次參與由內科部舉辦的「PGY POCUS 小夜聚-GI 超音波」課程,對我而言是一個將臨床思維與實作技能緊密結合的重要學習經驗。課程不僅有紮實的理論講解,更安排了標準病人讓我們實際操作,對於仍在學習曲線上的 PGY 來說,非常難得且受用。
課程一開始以臨床情境作為導入:一位因疑似泌尿道感染住院的高齡患者,在右上腹觸診時出現明顯不適。這個案例強調了腹部超音波在臨床評估中的即時性與決策價值——當抽血與檢查需要等待時,POCUS(Point-of-care ultrasound)可立即改變診斷方向,提醒我們在不確定情況下尋找更快的答案 。
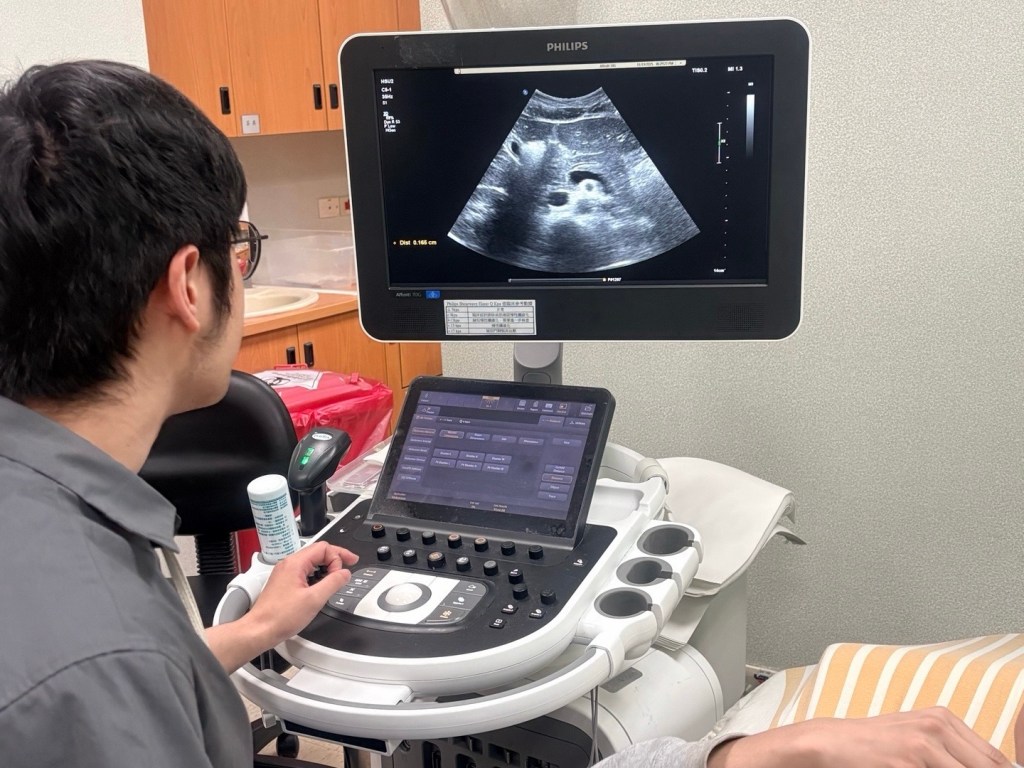
課程內容涵蓋 liver、bile duct、gallbladder、pancreas、spleen,以及腹腔液體判讀等重點器官。老師清楚示範超音波基本操作,包括不同掃描位置(epigastric、subcostal、intercostal)與方位(longitudinal、transverse、oblique)的選擇方式,並提醒我們操作探頭六式:平移、扇、切、搖、旋轉與擠壓,必須靈活運用才能真正找到器官最佳顯影角度 。
在操作標準病人時,我更深刻體會到「按圖索驥、胸有成竹、熟能生巧」的意義。每位學員都必須依序找到 Morrison’s pouch、掃出 gallbladder 並測量壁厚、量脾臟大小以及測量 CBD 等任務。以 gallbladder 為例,除了要看到完整形狀之外,更要注意其 wall thickness、是否有sludge、polyps 或 adenomyomatosis 等變化。這些影像特徵以前只在課本看過,但在實作中親手掃到時,理解程度完全提升到不同層次 。
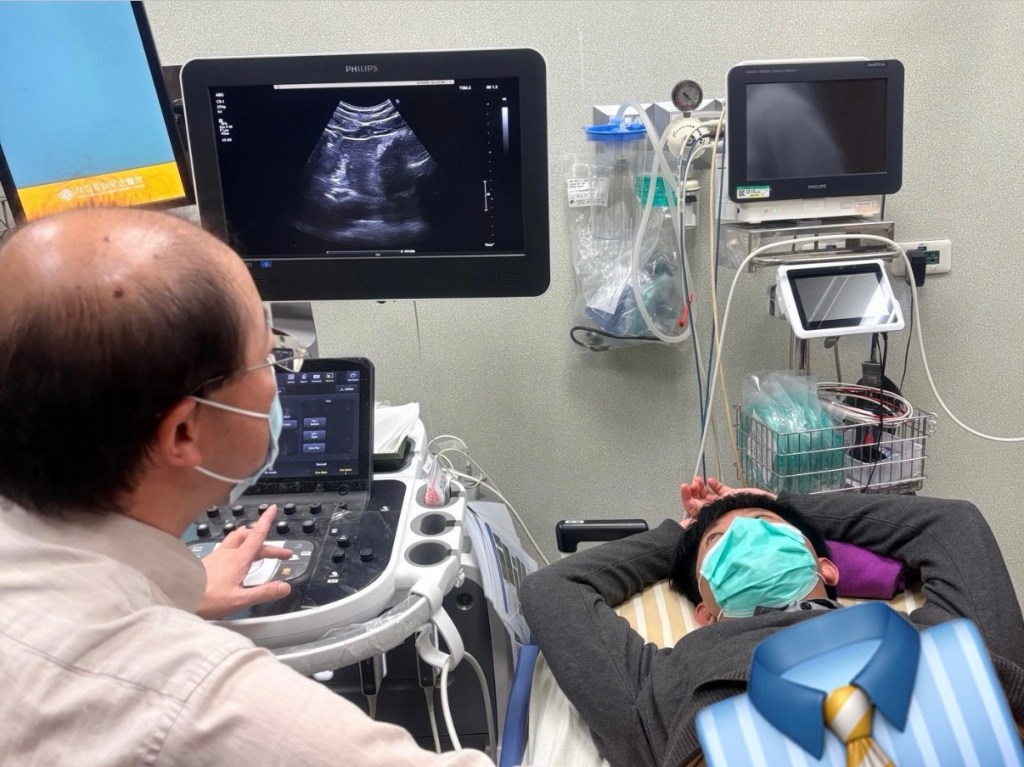
我認為這堂課最大的收穫,不僅是技術上的提升,更重要的是讓我體會到 POCUS 在臨床即時判斷的力量。許多疾病——如膽囊炎、肝硬化併腹水、CBD 擴張、甚至 SBO 的初步判讀——都能在第一線快速掌握方向。作為 PGY,在臨床上越能迅速掌握資訊,就越能有效協助主治醫師做出正確決策。
未來我會持續練習掃描技巧,並在臨床中積極應用 POCUS,以期能在住院醫師階段更熟練、也更有信心地面對腹部相關的臨床問題。
2025/11/20 (四) 內科PGY POCUS小夜聚
PGY2 呂芝瑋 醫師 心得
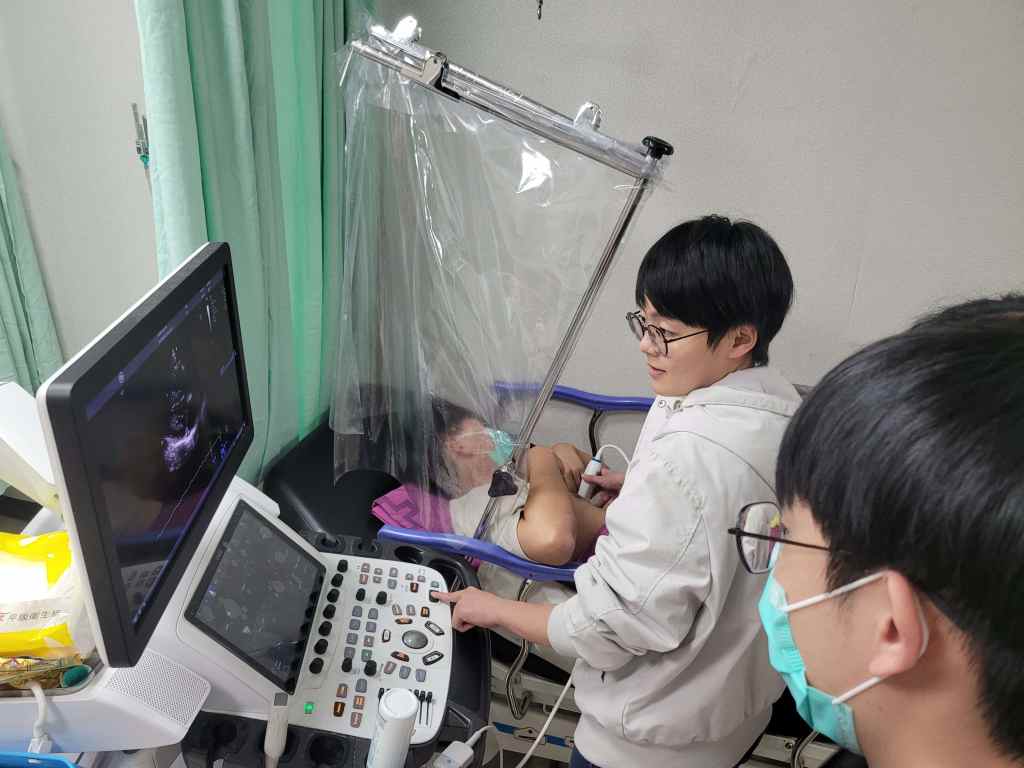
這次內科部舉辦的「內科知音-心臟超音波課程」,由徐子哲醫師教導大家使用心臟超音波探頭去觀察,主要是執行 long axis, short axis 以及 apical 4 chamber view 三個面向。

首先是landmark 定位,第一步會先將探頭放在病患左胸骨第二肋間處去尋找 long axis view 最完整的角度,再來眼睛鎖定影像上瓣膜的位置並置於正中心後看著螢幕旋轉至 short axis view,再往上往下 tilting 去尋找 aortic valve, mitral valve, papillary muscle 等構造。在 long axis view, 徐醫師教導大家利用 M mode 定位freeze 後去計算收縮期與舒張期容積來得到 LVEF,讓大家能更清楚知道如何量測,從過去只會看報告上打的LVEF但不太知道怎麼量,透過這次練習,對如何判讀有更深的了解。

講師另外示範了如何以IVC進行體液評估,測量點抓在 HV-IVC junction or 3 cm before IVC-RA junction,去看寬度是否dilatation 以及深呼吸時是否有 collapse 超過50 %,可以用來確認病人目前休克狀態是否屬於低體容,有沒有給水的空間,學會這項技巧對於日後值班時評估休克患者十分有幫助。
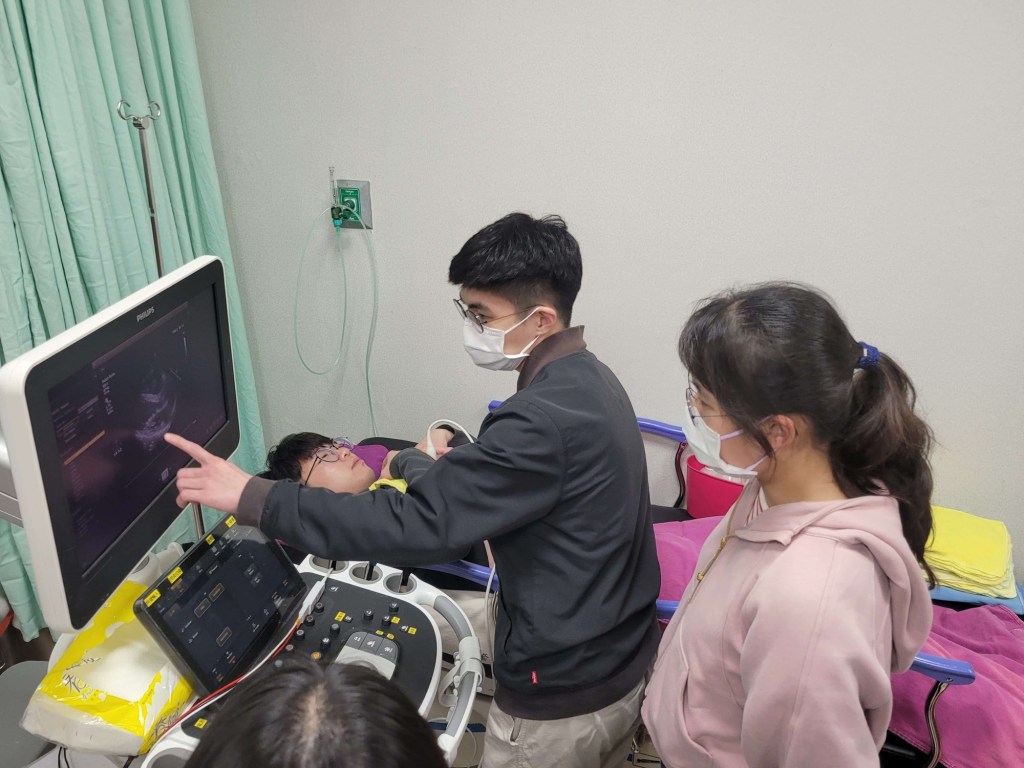
本次被操作的醫學生是相當健康、landmark也十分明確的標準病人,但在操作過程中仍然還是有不確定自己是否操作正確的疑惑,幸好有老師能夠及時在一旁提點與手把手教學,對於操作技巧會更有把握,也更知道如何快速地搜尋到想看的畫面,期許自己在學會這些技巧後未來能實際操作於各形各色沒那麼標準的病人身上。
白袍夜航
醫學生的夜間學習筆記
C2 顧永安
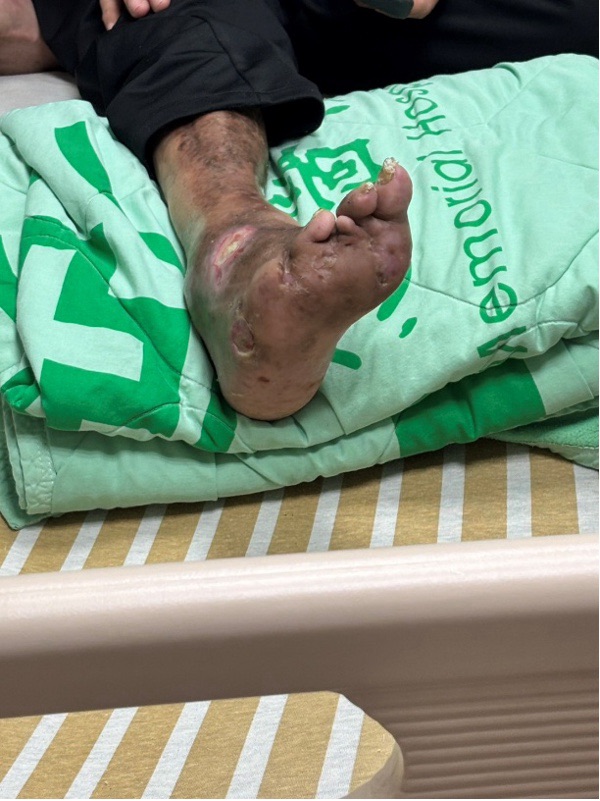
本次於新陳代謝科夜間病房的學習中,我印象最深刻的是對糖尿病足(Diabetic foot ulcer, DM foot) 的臨床觀察與整體思考。過去我對DM foot的理解多停留在「糖尿病導致傷口癒合不良」的層面,但實際接觸病患後才發現,DM foot所代表的,並非單純的局部傷口,而是一個反映全身慢性代謝異常與多重併發症交織的臨床縮影。
在觀察DM foot時,我們不僅要注意糖尿病的控制狀況,更要仔細觀察傷口的顏色變化(color change)、壞疽形成(gangrene),以及有無神經壞死(neuropathy)。有時在清創(debridement)時,病人因神經受損而不覺疼痛(老師說可以從病患會不會皺眉來判斷),正是糖尿病性神經病變的具體表現。這樣的經驗提醒我,DM foot不只是「腳的病」,而是整個「人」的病。
此外,我也學習到,DM foot 的形成往往與多重併發症環環相扣。糖尿病長期控制不良會導致神經病變(neuropathy)、視網膜病變(retinopathy)、腎病變(nephropathy),以及影響心血管與腦血管系統。例如周邊動脈疾病(PAD)會造成循環不良,使足部傷口難以癒合;冠狀動脈疾病(CAD)可能導致心衰竭;腦中風(CVA)則可能讓患者長期臥床,進一步產生褥瘡與感染。這些併發症又可能互相影響,例如心血管疾病與糖尿病共存時,常會加重高血壓(HTN)與代謝負擔,形成惡性循環。
透過這次的夜間學習,我深刻體會到,醫師在面對DM foot病患時,不能僅著眼於表面的壞死或感染,而應從系統性疾病的角度思考,理解各併發症間的關聯,進而提供更全面的治療與照護。作為一名實習醫學生,我們應該學會從「一隻腳的傷口」看到「整個人的疾病」。
內科好事x新鮮的R點將錄
R2 白唯揚 醫師
大家好,我是剛升上R1 的白唯揚,在長庚實習與畢業、PGY也在長庚。最近發生的好事想了想大都零星分散這一兩個月的各處角落,主要都是讓人放鬆為主的小行程,想來和大家分享一下。
從小就很喜歡在夏天的夜晚邊升著營火邊手動烤肉的感覺,但在如今不知不覺卻覺得懶人露營才是最棒的(?) 在八月底的閒暇時間選了個露營區後就動身出發! 到了營地後已是接近傍晚,夜晚的星空非常漂亮, 當時邊烤肉煮火鍋邊聊天,愜意的氛圍十分幸福,微焦的烤棉花糖更是畫龍點睛,讚讚。



除此之外,最近也迷上了益智類遊戲,從密室逃脫到大富翁,很喜歡解謎思考的感覺。喜歡和他人一同歡笑也偶爾喜歡一人慢慢思考,這時候拼圖咖啡廳就是讓人放鬆的好選擇。在一個安靜的午後一人躲進城市的一角,吃完點心後邊喝著下午茶,開始慢慢地拼起屬於自己拼圖,遠離一切紛擾。切記,我們是來讓自己放鬆的,所以不要選個太難的這樣不但沒放鬆到還會莫名的氣自己。個人經驗200-300片左右的拼圖就十分適合,拚完十分有成就感。


最後,自己PGY的第二年在不分組,剛入科雖然已經過了一個月,但仍有許多的不足,仍有好多可以好好學習與精進的,也期望接下來能更加地將自己準備好,迎接後續的挑戰。
AI工具筆記
擴散模型(Diffusion Models)對醫學研究的革新
Clerk2 藍文晞
醫療AI的訓練過去通常依賴大量且標註完整的真實病患資料,這些資料的取得不僅費時費力,更受到嚴格的法規限制。資料不足、無法自由共享,以及跨機構合作困難,成為限制醫學AI發展的重要瓶頸。為了解決這些問題,「生成模型」技術正逐漸受到醫學界與工程界的重視,它提供了一種嶄新的方法:用 AI 來合成出新的醫療影像,取代部分真實資料使用。而目前最常見的做法之一,便是「擴散模型(Diffusion Models)」,相較於傳統的生成對抗網路(GAN)效果更勝一籌。
擴散模型的基本原理是,先將一張影像加入隨機高斯雜訊,逐步擴散(diffuse)成幾乎完全無結構的白噪聲,接著透過一個學習到的神經網路,反過來從噪聲中一步一步「去雜訊」,最後重建出原始影像。
在醫療應用上,擴散模型能夠用於生成高品質的醫學影像,舉例而言,若研究者想要生成患有腦瘤的 MRI 影像,但在真實資料中此類影像不足,便可使用擴散模型訓練一個生成器,學習正常與腦瘤的影像分布,再根據特定條件(例如腫瘤位置或大小)產生相應的合成影像。不僅可用於資料擴增,還能提升模型在罕見案例上的泛化能力。
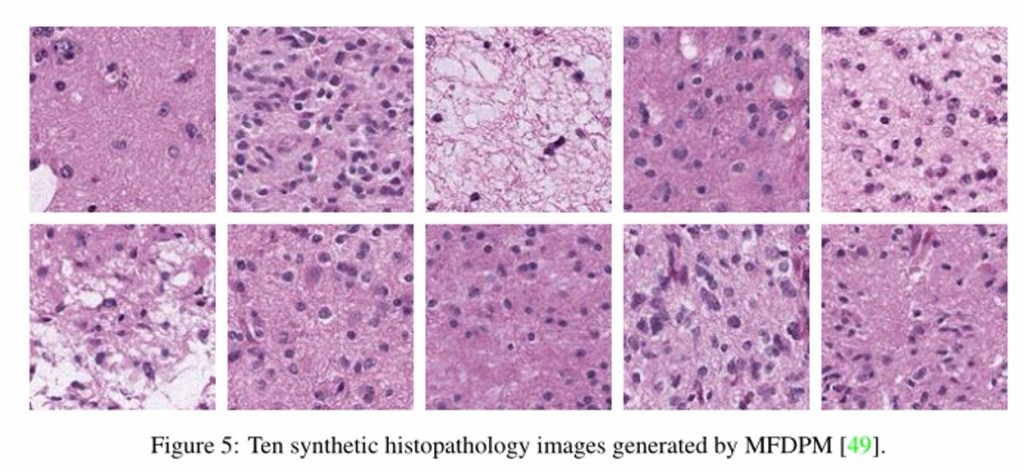
(圖片來源:Kazerouni, A., Aghdam, E. K., Heidari, M., Azad, R., Fayyaz, M., Hacihaliloglu, I., & Merhof, D. (2023). Diffusion models in medical imaging: A comprehensive survey. Medical image analysis, 88, 102846.)
此外,由於生成出來的影像並非來自現實中的病患,這也起到了隱私保護與資料共享的效果,因此可以作為分享平台上模型訓練的替代資料來源。某些研究也開始探索「去識別化」的技術,即從真實資料學習後使用擴散模型合成對應資料,再進行研究分析,而不暴露原始身份。
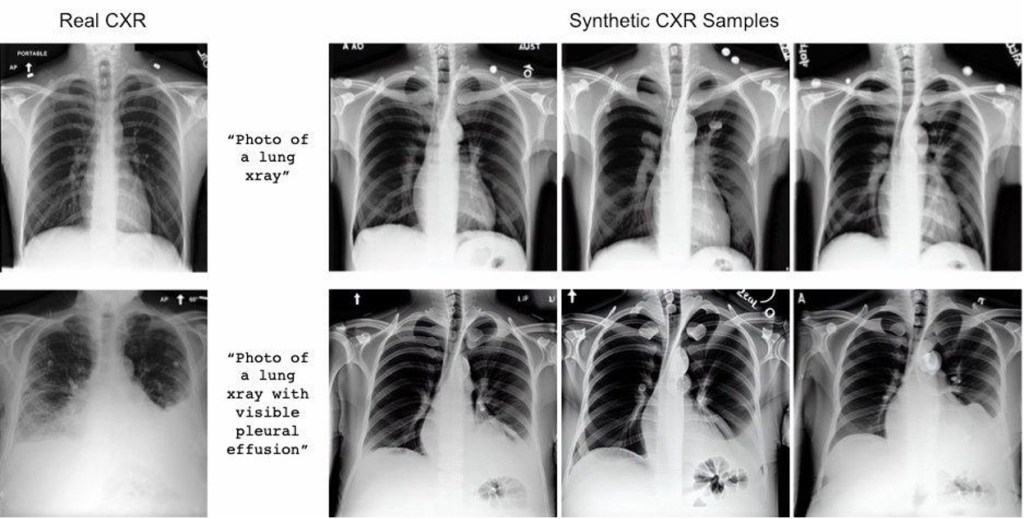
(圖片來源:Nikki goth itoi. (2022, November 29). Could Stable Diffusion Solve a Gap in Medical Imaging Data? Stanford University Human-Centered Artificial Intelligence. https://hai.stanford.edu/news/could-stable-diffusion-solve-gap-medical-imaging-data)
現實中也經常面臨拍攝品質不佳的圖片,而擴散模型能根據周圍結構重建缺失或模糊的區域,使得影像更完整,有助於後續診斷或訓練模型的準確性。此外,影像風格轉換(modality translation)也是一個新的研究方向,例如從MRI影像預測對應的CT圖片,或從低解析度合成高解析度圖像,降低臨床上進行檢查的時常與成本。
然而,即便擴散模型有機會解決長期以來醫學資料集的問題,但其生成圖像的穩定性與真實性仍然需要進一步的驗證,若能做到使經驗否富的臨床醫師都感到「以假亂真」,那麽便能帶來極大的效益。但無論如何,這個研究方向都提供了一個改善資料短缺與隱私問題的解方,亦可結合多模態、個人化醫學影像分析等面向,是近年來值得關注的領域。
以上是第一百二十四期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言