
本週末迎來教師節,第一次過教師節連假就遇上好天氣,真是幸運又開心!也特別感謝每位在臨床上辛勤指導的老師們,因為有你們的耐心與專業,我們才能在學習路上不斷成長。希望大家都能在這次的連假中好好充電,收穫滿滿能量,迎接接下來的挑戰💪💪
前幾日的颱風重創花蓮,許多地方仍在復原中,願花蓮能早日恢復原本的美麗樣貌,也邀請大家在力所能及的範圍內,一起伸出援手,傳遞溫暖🙏
本期週刊內容十分精彩,除了學術活動回顧外,還有敬師活動花絮與住院招募醫師博覽會的熱鬧現場照片,快跟小編一起來看看吧!!
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 9/30 (二) 7:30-8:30 醫學大樓 第二會議廳 | 生與死案例討論會 F1陳昱翰 高振益醫師/ 田亞中部長 | https://cgmh.webex.com/cgmh/j.php?MTID=md87fd9ef286be3f96bcd8947689d05e6 |
| 10/1 (三) 20:00-21:00 | 【線上】 2025心臟內科重症教育課程 急性心衰及心因性休克的處置 吳家棟醫師 | 連結公布於社群 |
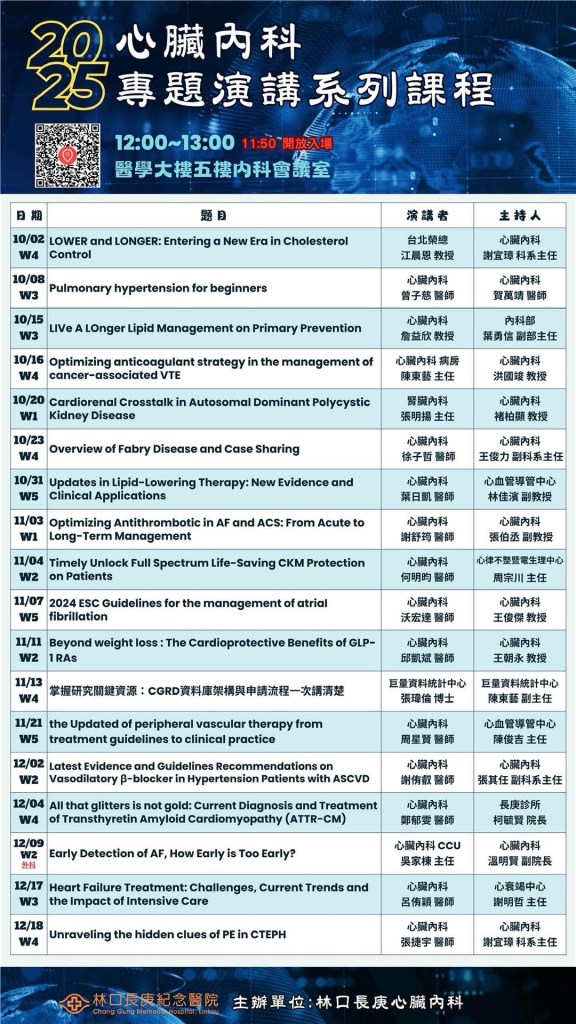
| 10/2 (四) 12:00-13:00 醫學大樓 5AB內科會議室 | 【心臟內科 專題演講系列】 LOWER and LONGER: Entering a New Era in Cholesterol control 台北榮總 江晨恩教授/ 謝宜璋主任 | 實體無視訊 |
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 10/7 (二) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 黃淳 F1 洪睿嶸/ 田亞中部長 | https://cgmh.webex.com/cgmh/j.php?MTID=m934fdeab64f7673b7f5dc70f864d37a5 |
| 10/8 (三) 12:00-13:00 醫學大樓 5AB內科會議室 | 【心臟內科 專題演講系列】 Pulmonary hypertension for beginners 曾子慈醫師/ 賀萬靖醫師 | 實體無視訊 |

2025心臟內科專題演講系列課程
2025/10/7(二)Morbidity and Mortality Conference
推薦活動
內科Clerk1的日與夜
內科部新活動,開辦兩場學習經驗傳承!由六位Clerk2學長姊傳授初次到內科部輪訓時,該如何學習的經驗給學弟妹,歡迎Clerk1參加(不限目前有無在內科部輪訓)
歡迎大家踴躍報名~
https://forms.gle/tybKyMsfytfCmTpd9


學術活動回顧
2025/9/16 (二)Mortality and Morbidity Conference
R3 李貞儀 醫師

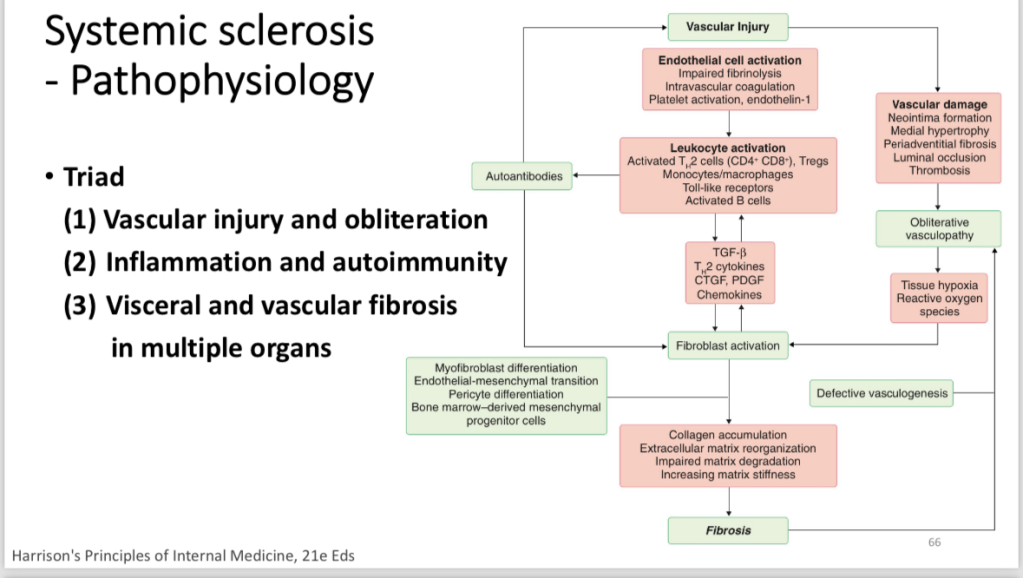
從clerk時期開始大概聽了快要到100場的MM,沒想到竟然到了要自己報MM的時刻。很榮幸在R2的一開始就遇到我MM的case,當時對於scleroderma、scleroderma renal crisis是什麼樣的疾病都相當的陌生,只是看到一個年輕正直青春洋溢的女性,因為疾病的關係而使得外表最直接的被別人所看到的皮膚出現疾病典型的表徵,我時常在想自己說出的每一句話會不會傷到她的自尊心。

在我遇到她的住院期間,很碰巧的遇到了她的30歲生日,主治醫師同意讓她出去一個下午的時間過生日,那是我在整個住院期間看過她露出微笑的時刻。

在做MM的最後一個部份,back to our patient 時,我整理了她從開始出現Raynaud’s phenomenon的時間點直到我遇到她出現scleroderma renal crisis時,不禁讓我感嘆,做為住院醫師,我們常常都只會在某個時刻點遇到病人,而對於她的以前和未來並不一定會參與到,也許我們能做的就是在那個當下好好的盡自己所能幫助她。

也希望這次的MM和大家分享了這個case,能幫助大家對於scleroderma、scleroderma renal crisis 以及TMA有更多的認識。謝謝我的兩位指導老師、心臟科的柏棣學長、病理科醫師以及學長姊的各種協助,最後也特別感謝願意撥空聽我試報的同學!

Clerk2 邱建瀧 心得
這場演講以一位30歲女性全身性硬皮症(Systemic Sclerosis, SSc)病人的案例為核心,她在數月內從穩定迅速惡化至腎臟危機與心臟受損,病程發展令人震撼。病人因呼吸困難與高血壓危象兩度急診,第一次住院雖稍有改善,但腎功能持續惡化。第二次入院時,血壓難以控制,肌酸酐快速上升,並出現貧血、血小板下降與碎裂紅血球,最終確診為硬皮症腎臟危機(Scleroderma Renal Crisis, SRC),需要長期透析。
治療過程中,團隊以 ACE inhibitor 為主軸,但腎功能仍急速惡化;是否使用類固醇則陷入兩難:若為心肌炎可能有效,若是單純 SRC 反而有害。後續心臟檢查顯示大量心包膜積水與疑似心肌炎,進一步加重病情。這顯示 SRC 即使早期治療,預後仍差,且常合併心臟等多重器官受損。
專家反思,若能在首次住院就檢測溶血指標,也許能更早識別病程,但整體預後仍受限於疾病的凶險性。這提醒臨床醫師,對於 SSc 病人必須嚴密監測血壓、腎功能與血液學變化,保持高度警覺。
這場演講讓我體會到醫學的挑戰不只在於診斷與治療,更在於跨科合作與臨床敏銳度。醫師要像偵探一樣善於發現線索,也要像守門人一樣努力守護病人的生命。雖然醫學並非總能治癒,但持續嘗試與合作,就是醫療最動人的價值所在。
Clerk1 賴柏穎 心得
Scleroderma renal crisis is one of those conditions every internist dreads. It tends to appear early in the course of diffuse scleroderma, often without warning. What we see is a sudden surge in blood pressure, sometimes to dangerous levels, paired with kidney failure that can unfold in a matter of days. Some patients also develop anemia because fragile red blood cells break apart as blood is forced through narrowed vessels. While most cases come with very high blood pressure, a smaller group can present “silently,” with kidney injury but no hypertension, which makes them especially hard to catch.
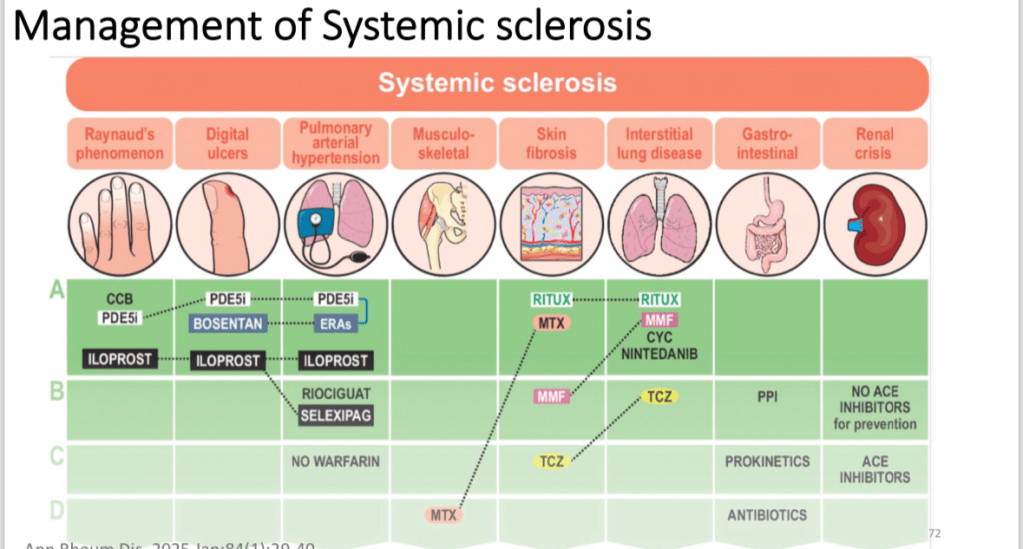
Once recognized, the treatment is clear: start an ACE inhibitor immediately, even if kidney numbers keep getting worse at first. This drug interrupts the runaway hormonal loop that fuels the crisis and has dramatically improved survival. Other blood pressure medicines can be added if needed, and many patients will need dialysis at least for a time. Importantly, we avoid high-dose steroids, as they can actually trigger the crisis. The challenge for clinicians is also to separate this problem from similar ones—like vasculitis, clotting disorders, or rare complement diseases—that look alike but require very different treatments.
But if we stop at the science, we miss the heart of the story. For the patient, this is more than a kidney problem. It is the shock of going from independence to dependence almost overnight. It is hearing words like “dialysis” or “transplant” for the first time, and wondering whether life will ever return to normal. For families, it is the fear of losing a loved one to something they had barely heard of.
So how can we help beyond the prescription pad? First, by teaching patients to monitor their own blood pressure at home. A simple skill can give them a sense of control and may lead to earlier recognition. Second, by communicating clearly and compassionately—explaining what we know, what we don’t know, and what the road ahead might look like. Even when we cannot promise recovery, we can promise honesty and presence. Third, by addressing the emotional weight of the crisis: involving social workers, psychologists, or support groups when needed, and reminding patients that feeling overwhelmed is part of the process, not a personal failing. And finally, by acknowledging their resilience—celebrating small wins like a blood pressure under control, or the first steps off dialysis, which restore hope in a long journey.
For us as physicians, there are lessons too. This crisis forces humility; sometimes we do everything right and still face unpredictable outcomes. It reminds us that our treatments can both heal and harm, as in the paradox of steroids that help many autoimmune diseases but can trigger this catastrophe. And it highlights that prevention and partnership—small daily acts like home monitoring and ongoing trust—are as vital as emergency interventions.
In the end, scleroderma renal crisis is both a medical emergency and a human turning point. Our responsibility is not only to act quickly with the right drugs, but also to walk beside patients through fear, uncertainty, and recovery. Medicine in these moments is as much about presence as it is about precision.
/////感謝李貞儀醫師提供以下重點簡報/////



2025/9/18 (四)Grand rounds
風濕免疫科 黃思偉 醫師




Clerk2 許之謙 心得
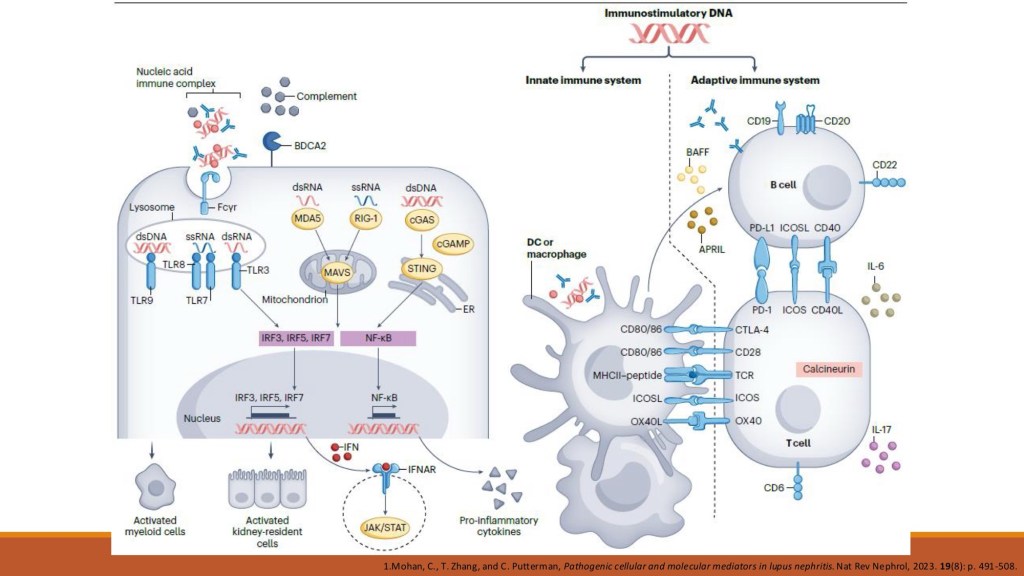
今日Grand Rounds的主題是 SLE相關腎炎(Lupus Nephritis, LN),內容從流行病學、臨床表現、診斷到治療做了完整的介紹。
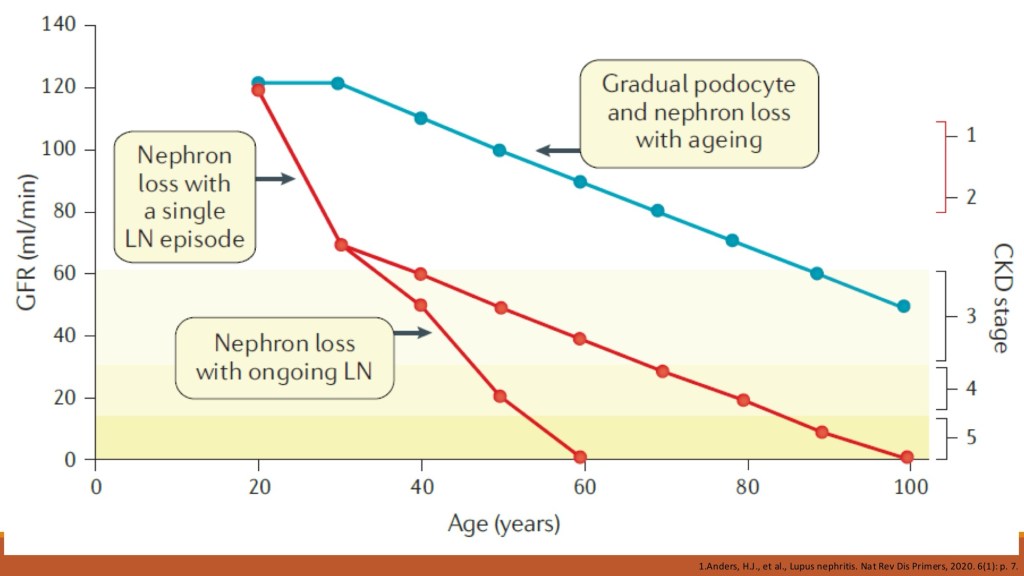
在流行病學方面,SLE 可影響各種族群與年齡層,但最常見於已開發國家的年輕女性,尤其是30至40歲。女:男比例約為9:1。全球盛行率約為每十萬人43.7例,推估影響人數超過 340 萬人。值得注意的是,約40% SLE患者會發展為LN,而其中三分之一以腎臟表現作為初始症狀。不同地區、族群與社經背景的 LN 盛行率差異甚大,反映出環境與遺傳的交互作用。
而LN的臨床表現相當多樣,從單純無症狀蛋白尿到明顯的Nephrotic syndrome、腎炎症候群,甚至進展至ESRD都有可能。少數患者會呈現「silent LN」,臨床上沒有明顯腎臟症狀,但腎臟切片卻可見典型病理變化。研究顯示,silent LN 中仍有約25%患者屬於進展性較高的 class III、IV 或 V,提示我們不能單靠臨床症狀判斷病程。
在診斷方面,U/A是最基本且重要的工具。LN 幾乎100%會有Proteinuria,其中半數達到Nephrotic syndrome的程度,並常合併microscopic hematuria, cellular casts。臨床上會利用UPCR來初步定量蛋白尿,若結果異常,則須進一步以 24 小時尿蛋白測定確認,以避免低估或誤判。最終仍需依Renal biopsy分型來決定治療方向。
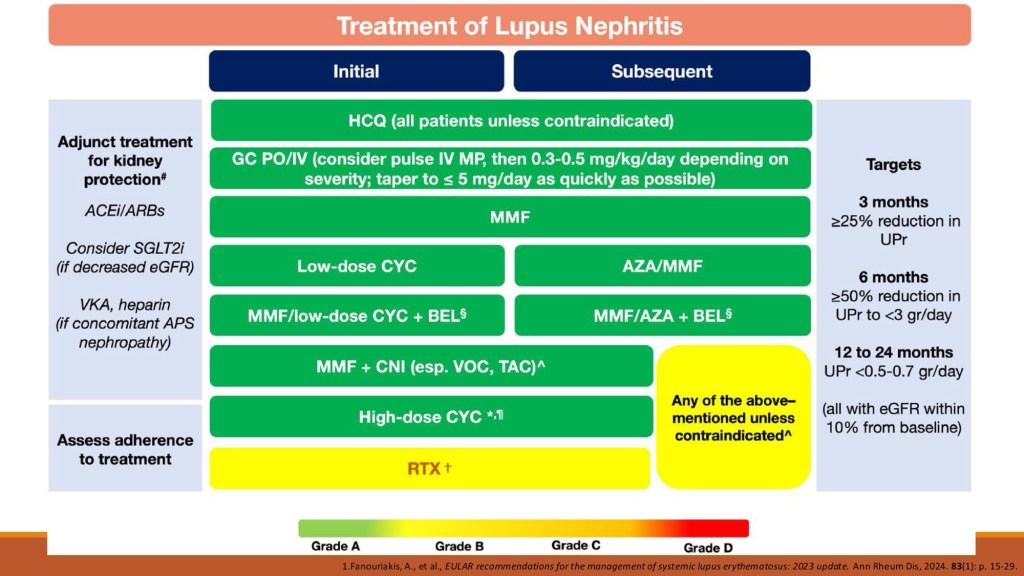
在治療的觀念上,現行目標不僅是降低死亡率,更著重於長期疾病控制、預防器官不可逆損傷及感染風險。新的治療策略不再強調傳統上induction與maintenance的二分法,而是以持續性控制疾病活動度為核心理念。 透過今天的討論,可以體會到 LN 的臨床變化多端,單靠症狀往往難以反映病程嚴重度,因此「規律監測」與「早期腎臟切片」對病程管理至關重要。此外,治療目標的轉變也提醒我們:對慢性疾病而言,醫療思維需從「急性處置」轉向「長期共存與控制」,這不僅影響藥物選擇,也考驗醫師如何與病人建立長期合作關係。總而言之,LN是SLE最具挑戰性的併發症之一,也是臨床思維與醫病溝通能力最能發揮之處。
/////感謝黃思偉醫師提供以下重點簡報/////



2025/9/25 (四) Medical pearls/EBM
心臟內科 張捷宇 醫師

Pulmonary embolism (PE) represents the third most common acute cardiovascular condition after myocardial infarction and stroke, with a significant global burden and high morbidity and mortality if not promptly recognized and treated. This lecture synthesizes clinical pearls and the latest evidence-based recommendations for the diagnosis, risk stratification, and management of acute PE, emphasizing guideline-directed strategies and the evolving role of advanced therapies.

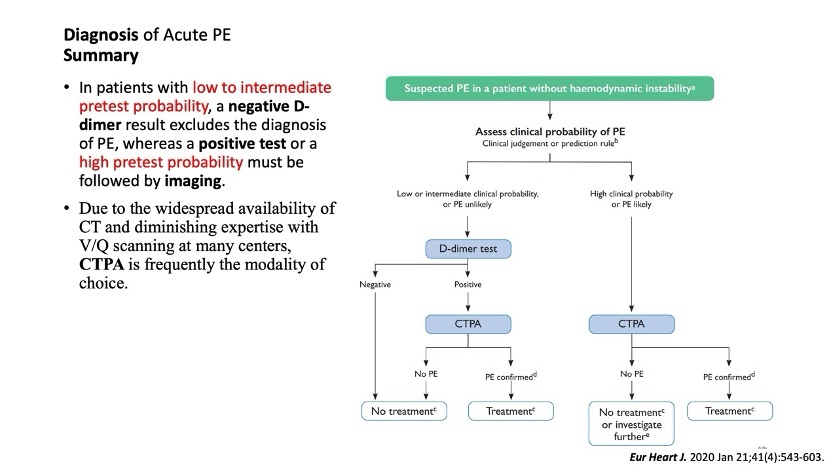
The diagnostic approach to suspected acute PE begins with structured pretest probability assessment using validated scores such as the Wells and Geneva models. Patients with low to intermediate pretest probability may be safely excluded from further testing if D-dimer is negative, while positive results or high clinical probability necessitate confirmatory imaging. Computed tomography pulmonary angiography (CTPA) remains the standard imaging modality across most guidelines, although ventilation/perfusion (V/Q) scanning retains a role in certain populations. Transthoracic echocardiography serves as a rapid bedside tool for hemodynamically unstable patients, aiding both diagnosis and prognostication.
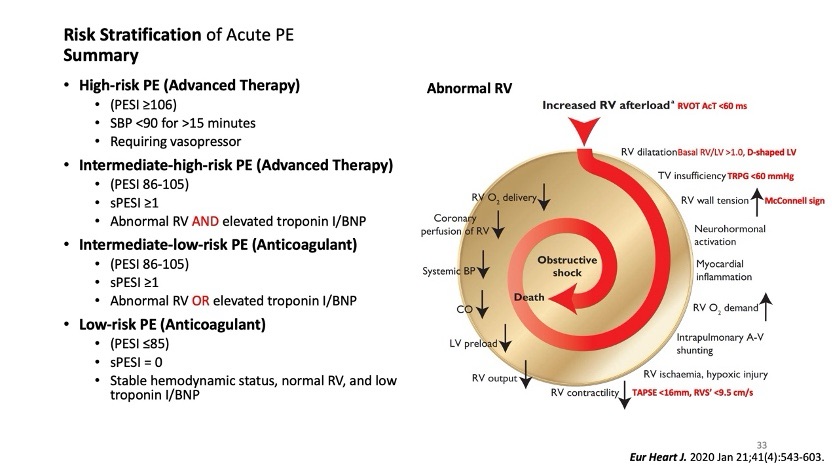
Risk stratification is pivotal in guiding therapeutic decisions. Hemodynamically unstable patients with sustained hypotension or need for vasopressors are categorized as high-risk PE, requiring immediate reperfusion strategies. Stable patients are further stratified by Pulmonary Embolism Severity Index (PESI/sPESI) and markers of right ventricular (RV) dysfunction and myocardial injury. Intermediate-high-risk patients, characterized by abnormal RV imaging and elevated troponin or BNP, may benefit from escalated interventions, whereas intermediate-low-risk and low-risk patients are generally managed with anticoagulation alone.

Anticoagulation remains the cornerstone of therapy, with direct oral anticoagulants preferred in most patients, and vitamin K antagonists reserved for those with severe renal dysfunction or antiphospholipid syndrome. Systemic thrombolysis is reserved for patients with massive PE and hemodynamic collapse, though bleeding risk limits its use. Surgical embolectomy is indicated in selected unstable patients when thrombolysis is contraindicated.
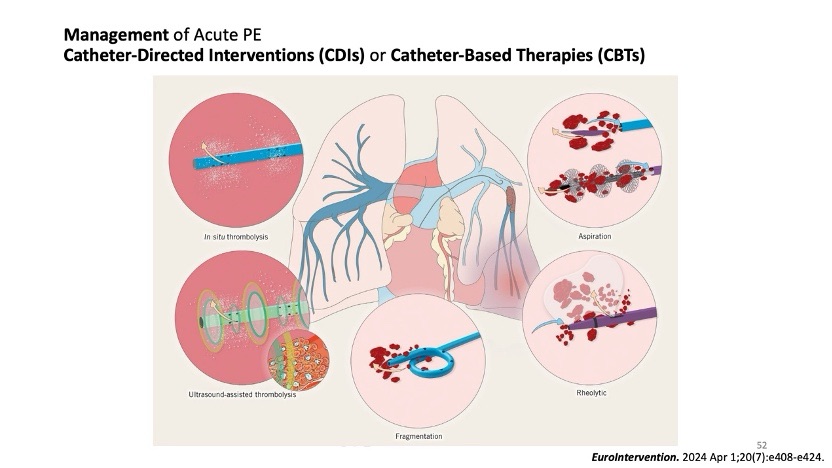
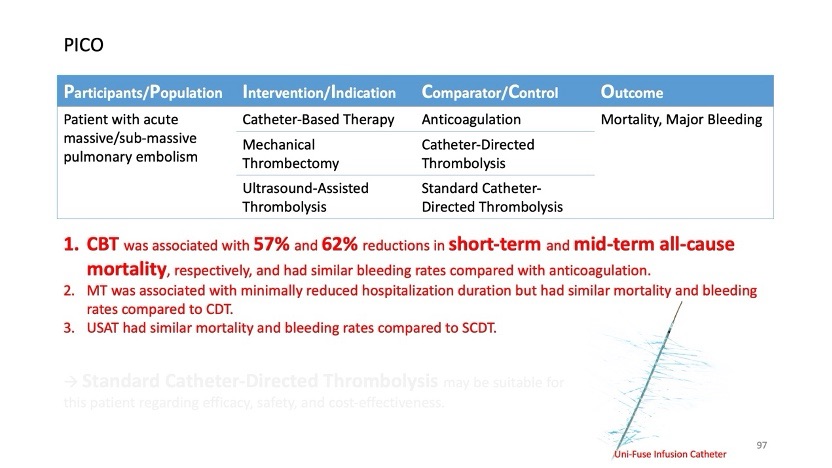
Catheter-based therapies have emerged as an important option for high-risk and selected intermediate-high-risk PE. These include catheter-directed thrombolysis (such as ultrasound-assisted systems) and large-bore mechanical thrombectomy devices. Recent trials, notably the 2024 PEERLESS randomized controlled trial, demonstrated the superiority of large-bore mechanical thrombectomy over catheter-directed thrombolysis in intermediate-risk PE with RV dysfunction, reducing clinical deterioration, ICU utilization, and hospital stay, without increasing bleeding or mortality. Meta-analyses further support catheter-based interventions, showing up to 57% and 62% reductions in short-term and mid-term mortality compared with anticoagulation, with comparable safety profiles. Evidence also suggests that device selection should be individualized according to thrombus location, acuity, and patient comorbidities.
Beyond acute management, long-term follow-up is critical, as 2–4% of PE survivors develop chronic thromboembolic pulmonary hypertension (CTEPH). Systematic re-evaluation with echocardiography and V/Q scanning at 3–6 months post-event is recommended. Early recognition of persistent symptoms or residual pulmonary vascular obstruction enables timely referral for advanced therapies such as balloon pulmonary angioplasty or medical treatment with agents like riociguat.

In summary, contemporary PE care integrates structured diagnostic algorithms, precise risk stratification, and individualized therapeutic strategies. Anticoagulation remains foundational, but catheter-based therapies are reshaping the management of high and intermediate-high-risk PE, with growing evidence supporting their efficacy and safety. Vigilant follow-up is essential to identify long-term complications and optimize outcomes. This presentation highlights practical, evidence-based strategies to improve diagnosis and management of PE in diverse clinical settings.
Clerk2 藍心夆 心得
張捷宇醫師以臨床經驗與實證醫學PICO為基礎,系統性地介紹了肺栓塞(pulmonary embolism, PE)的診斷與治療要點。首先,讓我印象深刻的是肺栓塞在心血管疾病中僅次於心肌梗塞與中風,位居第三,且亞洲人死亡率較歐美人高,醫師推測可能很多都是因為underdiagnosis,顯示早期辨識與治療的重要性。平常在上CBL課程時,在心臟科的鑑別診斷討論時,往往會漏掉了肺栓塞這一疾病,可見我們對於肺栓塞的了解與掌握度仍不足夠。
肺栓塞的病理機轉主要來自 Virchow’s triad,包括血管內皮受損、血流滯留以及高凝血狀態,常見危險因子可分為可移除的誘發因子(如懷孕、久坐、手術後)與不易改變的非誘發因子(如癌症、DVT 家族史),後者往往需要長期甚至終身抗凝治療。診斷流程上強調「先評估、再檢查」,透過 Geneva 或 Well’s score 進行臨床前測風險評估,低至中風險者可先利用 D-dimer 排除(其高敏感度但低特異性,適用於排除而非確診);若為高風險則應直接安排 CTPA 或 V/Q scan,無需再抽D-dimer 作為診斷依據。臨床上若病人病情快速惡化但還未插管,亦可輔助使用床邊超音波來觀察右心室負荷指標如 TAPSE、RV S’,並搭配 Troponin 與 BNP 以進行風險分層。
在治療策略上,抗凝劑為首選;若為 massive 或 intermediate-high risk PE,則可進一步考慮溶栓、導管治療或栓塞取出。近年實證研究顯示導管治療在降低短期與中期死亡率上具有優勢,且出血風險不高於單純抗凝。後續追蹤亦不可忽略,需注意 post-PE syndrome 及慢性血栓栓塞性肺高壓(CTEPH),因此建議於發病後 3-6 個月安排 TTE 與 V/Q scan,以評估病人心肺功能是否恢復。
透過本次晨會,我對肺栓塞的臨床診斷與處置有了更完整且系統性的理解。過去在學習中常常覺得 PE 是一個需要高度警覺卻又不容易確診的疾病,常擔心會過度依賴影像學檢查或忽略臨床線索。本次課程特別強調「臨床前測風險」的重要性,讓我理解到並不是所有病人都要馬上做昂貴且具風險的檢查,而是要依照病人狀況與臨床分數來分層思考,這不僅符合實證,也能減少醫療資源浪費。此外,對於治療策略的層次化也讓我印象深刻,以往我僅停留在「抗凝是標準治療」的概念,現在則能更清楚區分什麼樣的病人需要進一步導管治療或栓塞取出,以及認識不同工具如超音波震盪導管溶栓術(EKOS)、經皮機械性血栓去除術 (如Indigo) 。最讓我反思的是「追蹤」的重要性,因為許多病人即使急性期過了,仍可能因殘餘血栓或心肺功能受損而出現後遺症,這提醒我未來在臨床上不能僅專注於急性處理,還要規劃病人長期的健康品質。透過這次的學習,讓我更加了解肺栓塞診斷與治療的專業知識,也讓我體會到臨床醫師在決策時需要兼顧病人安全、醫療資源與長期照護的平衡,才能落實全人醫療照護。
/////感謝張捷宇醫師提供以下重點簡報/////

內科活動回顧
2025/9/17(三) 內科知音–PGY POCUS小夜聚
PGY2 內科組 黃顗庭 醫師 心得

今天的POCUS小夜聚的主題是關節超音波。相對於腹部超音波,關節超音波是平常我比較少接觸或練習到的。趙醫師先從基本的探頭選擇、高頻或低頻波、探頭擺位講起,再到基本的anatomy,最後則是常見的pathological findings。
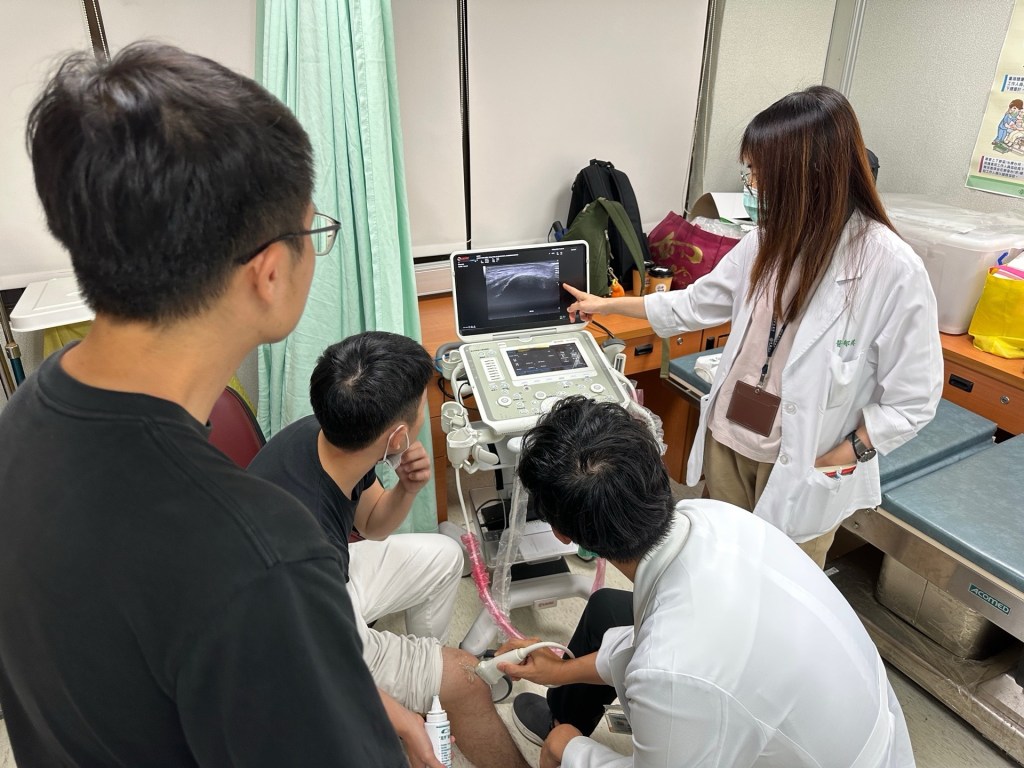
這次主要focus在膝關節,而老師很有系統的介紹幾個能讓我們快速記憶、上手的view,從上到下,內到外依序介紹了suprapatellar, prepatellar, infrapatellar view應該要辨認出的構造、medial和lateral meniscus要怎麼找,最後則是OA change, gout, CPPD在超音波下要怎麼鑑別診斷。

我覺得最後這個部分是未來自己在病房照顧病人有可能可以用到的,因為在病房常常碰到疑似gout flare up的病人,要鑑別是否真的是gout(或CPPD),gold standard是要做arthrocentesis並在偏光顯微鏡下觀察結晶型態,但這在一般病房是不太可行的,所以通常只能從臨床表現推斷,不過經過今晚的課程,未來臨床上碰到疑似gout flare up的病人,就能使用這堂課學習到的技能幫助鑑別診斷!

2025/9/23 (二) 內科客廳小聚
C2 羅承恩 心得

剛踏入 PGY 的第一步,最明顯的感受就是「角色的轉換」。從學生到醫師,不再只是旁觀者,而是必須為醫療行為負責。以往有人會主動教導、帶著走,如今學習成為自己的事,主動性變得極為重要。唯有將病人的安全與醫療品質視為己任,才能真正承擔起「醫師」這個身份。
要快速上手,必備的臨床技能是基礎中的基礎。值班時要能處理常見急症,如發燒、低血壓、意識改變等狀況;急救流程(ACLS)、胸腔 X 光(CXR)、心電圖(EKG)與動脈血氣分析(ABG)的判讀,都必須熟練。臨床藥理學更是每天都用得到的工具,能理解藥物作用與交互影響,才能安心下達處方。報 case 時,從自我介紹、病人基本資料、主訴與目前治療,一直到 bedside 狀況與我目前做了甚麼,都要有條不紊地呈現,。

在學習策略上,找到可靠的「生存指南」能事半功倍。例如 on-call 原則與流程、內科住院醫師教戰守則、臨床工作入學指南與常見主訴處理手冊,都是寶貴的資源。善用 AI 工具也很重要,Open Evidence、ChatGPT 等可以協助文書與初步資訊查詢,讓時間更有效率。
要做好 PGY,不只是臨床知識,更要養成主動學習的態度:學會科內最常見且最致命的疾病,打好疾病機轉的基礎,把自己當成真正的醫師去思考與行動。面對病人時要勇於接觸、多次 approach;遇到問題要及時回報並向學長姐或主治醫師請教;同時,也別忽視自己的生活品質,維持合適的 work-life balance 才能走得長遠。

PGY 的關鍵在於責任感、臨床能力與主動學習。只要保持謙遜求知、勇於面對挑戰,就能在忙碌與壓力中找到成長的節奏,逐步成為一名值得信賴的年輕醫師。

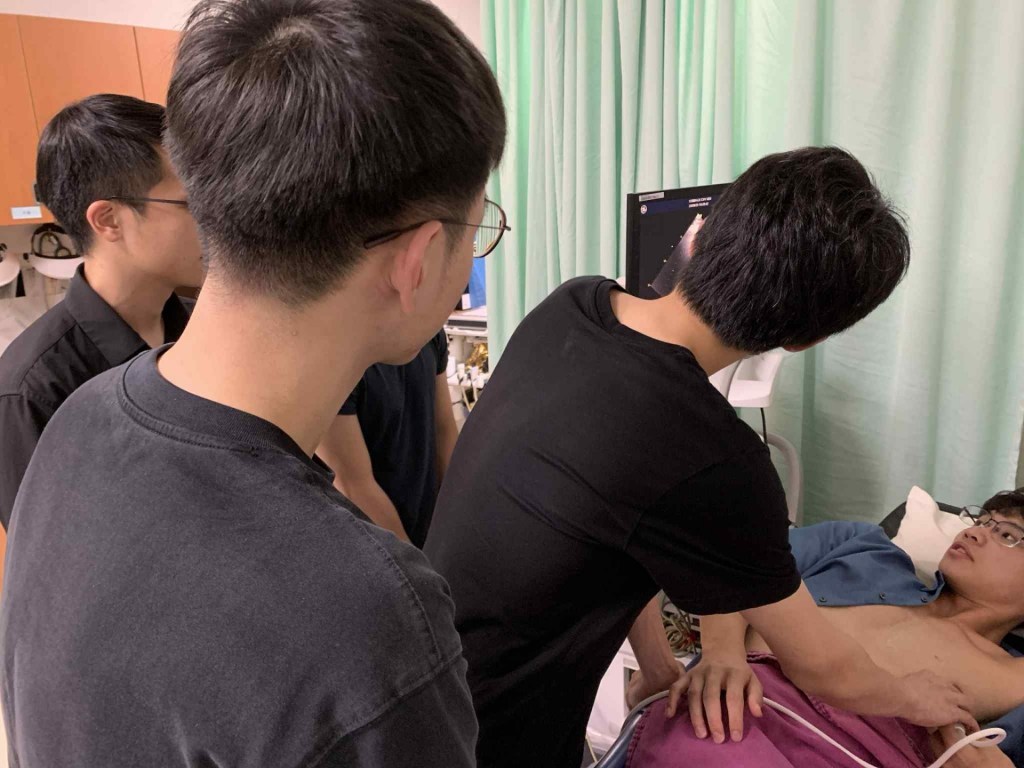
2025/9/24 (三) 內科知音–PGY POCUS小夜聚
PGY2 內科組 黃楀筳 醫師 心得

這次超音波小聚的主題是心臟超音波。心臟超音波如今在急診、加護病房、甚至一般病房都有非常重要的角色。老師分享超音波評估心臟的三大重點為:肌肉、瓣膜、以及心包膜。他也提醒我們,瓣膜病變的判讀對現階段的我們可能稍顯進階,但身為 PGY,至少應能利用超音波初步評估病人的 hemodynamic status(血流動力學狀態),觀察左心收縮功能是否正常,並排除急性威脅生命的問題,如心包填塞、右心衰竭等。

課程中老師介紹了三個常見的觀察位置:胸骨旁(parasternal)、心尖 (apical)、以及箭突下 (subxiphoid),並示範如何分別評估左心與右心。Ejection fraction (EF) 的測量方式可以用 M-mode,或是較為準確的 Simpson’s 方法。透過老師的操作示範,我才意識到許多時候我們只能「eyeballing」去判斷 EF,但若要做到更可靠,仍需熟悉不同切面與測量方式。
實際操作時,我深刻體會到超音波是一門需要大量練習才能掌握的技術。老師掃描時動作看似輕鬆,但自己操作時卻常因為角度不對而畫面模糊,甚至難以分辨心腔結構。特別是心尖切面容易抓不到理想的影像,而箭突下切面又常受到腸氣干擾,需要病人配合呼吸或改變姿勢才能得到清楚的畫面。這些細節都不是光靠教科書就能學會的,而是必須在反覆練習中體會。
很感謝老師細心指導,也感謝學弟擔任模特兒,讓我們能即時獲得回饋。這堂課不僅讓我理解了超音波的原理,更體會到它在臨床上的實用價值。我期許自己未來能把握更多練習機會,不僅能快速評估 EF 與心包積液,也能逐步學會瓣膜病變與血流動力學的分析,讓心臟超音波真正成為臨床診斷與治療決策的可靠工具。
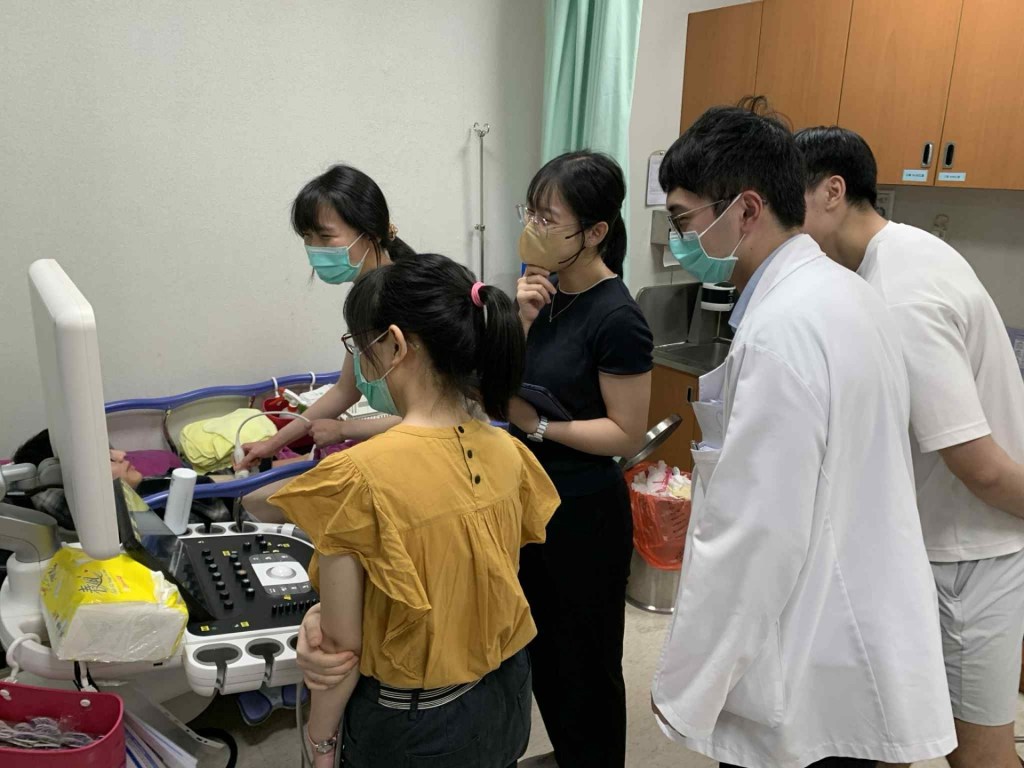
2025/9/27 (六) 住院醫師招募博覽會
CR 洪郁祺 醫師 籌辦心得

一年一度的招生博覽會在本週六(9/27)登場,這也是初任康樂後第一個被交辦的任務。歷時約一個月左右的籌劃,很感謝師長、秘書、和學弟妹們的協助,才讓活動能順利完成。從最開始的討論,到一次次的修改、確認,尤其是薪資和特休問題,在今年也真的有獲得實質改善,最後才慢慢勾勒出活動的雛形。雖然籌備有點緊湊,但能看見活動順利完成,心裡真的很感謝來自各路的協助。

今年的博覽會和以往很不一樣,去年是在醫院地下街舉辦,今年則改到轉運站國際會議廳二樓,而且把各科分配到不同的討論室。新的場地比想像中大,空間寬敞舒適,但也有小小的挑戰——PGY 們大多是從前面幾間開始參訪,所以我們所在的位置相對邊陲,前半段幾乎是空白期,要到後來才慢慢湧進人潮。還好有師長們出面幫忙,拿牌子到處宣傳、穿上了內科標誌的背心,讓學弟妹們知道各師長們對招募新血這件事的重視,也減輕現場工作人員的負擔。

另外要大大感謝各科主治醫師、fellow學長姐們的友情支援,耐心回答學弟妹的各種問題,無論是內科整體的訓練內容還是各個次專科的訓練細節,對於還在摸索的學弟妹們來說,這樣的交流想必會很有幫助,讓更多人能對林口長庚內科部有更全面的了解。

希望透過今天的活動可以讓對內科有興趣、在猶豫是否繼續留在林口長庚訓練、又剛好看到這篇文章的你對我們有更多認識,可以評估看看適不適合自己,長庚內科有豐富訓練資源、友善的老師與學長姐、一定休得到的特休,除了臨床,內科部也會籌劃各種動靜態活動,能不心動嗎?最後再次感謝師長、同學、學弟妹對招生的付出,接下來幾個月還會有更多讓大家能輕鬆交流的活動,期待大家都能共襄盛舉!
精采照片雲集








白袍夜航–醫學生的夜間學習筆記
C2 黃俐臻

這次在腎臟科病房的夜間學習讓我印象深刻。接觸到的病人是一位 85 歲的老先生,合併慢性腎臟病、泌尿道阻塞與攝護腺肥大,近期因黑便與感染住院。面對高齡多重共病患者,讓我首次體會到臨床照護的複雜度,遠非書本上單一疾病的診治可以相比。
這位老先生曾拒絕透析,PGY學長藉此機會向我闡述「延遲透析」與醫病共享決策的重要性。可惜此次因水分攝取不足、可能的感染與消化道出血導致AKI on CKD,最後仍需接受短期透析以穩定電解質與毒素。從這段歷程中,我學習到要密切監測BUN、Cr、K+及尿量變化,並及時處置如高血鉀等急性併發症。同時,這段經歷也讓我明白,尊重病人自主意願是醫療的核心;而醫者能做的事就是盡最大的努力給予病患支持與治療。
此外,此病人有貧血與黑便的現象,加上血紅素僅7.2 g/dL,讓我們懷疑其可能有慢性或急性消化道出血。在無法立即做胃鏡檢查的情況下,給予高劑量PPI與暫停抗血小板藥物是一項臨床上務實而謹慎的做法。這也讓我意識到,處理貧血時不能僅止於輸血,還必須找出潛在病因並加以控制。感染評估是這次病人的另一個重點,病人對最初的抗生素反應不佳,經培養確認為大腸桿菌後,改用有敏感性的抗生素才逐漸好轉。這次經驗提醒我,抗生素治療需根據臨床與培養結果進行動態調整。
整體而言,這次夜間學習不僅讓我整合了腎臟、泌尿、感染和消化系統的臨床知識,更在PGY學長的指導下,學會從整體觀點擬定照護策略。這些都是課本無法取代的寶貴經驗。我深信,每次的夜間學習都是為了未來的臨床工作奠定深厚基礎,對我的臨床思維養成帶來深刻而長遠的影響。
內科好事x新鮮的R點將錄
R2 游群逸 醫師
大家好,我是今年九月升上內科R2的游群逸。時間過得非常快,前年才剛以PGY的身份踏入林口長庚,臨床經驗欠缺,系統使用不熟悉,面對問題總是需要處處尋求幫助。一眨眼已經從總是受到照顧的菜鳥醫師,成為或多或少有能力幫助學弟妹的角色。

R2除了病房輪訓之外,多了加護病房、洗腎室等單位的訓練,彷彿又回到PGY1般從頭來過,一切都如此的不熟悉。看著CR們可靠又充滿光環的背影,時常會懷疑自己再過幾年是否也能具備足夠的能力,就算奔波於繁忙的臨床和行政事務,依舊撐起一切成為學弟妹強大的依靠。

為了迎接未來整年的挑戰,大部分內科同事都會選擇八月gap給自己一段喘息時間,好好放鬆調整步調。我選擇在瑞士展開將近三週的旅程,體驗當地完善的鐵路系統,搭乘著名的景觀列車從蘇黎世出發,逆時針走訪多個城市,飽覽湖光山色;中途在山麓小鎮格林德瓦駐足幾晚,登上少女峰區域親身感受阿爾卑斯的氣勢;造訪策馬特小鎮眺望雄偉的馬特洪峰,挑戰五湖健行與冰川天堂,甚至在山間親眼目睹可愛的黑面羊。

除了壯闊的自然景觀,瑞士美食同樣令人難忘,無論是濃郁的起司鍋,或是道地的蘇黎世小牛肉,都為旅程增添溫暖的味道,讓我深刻體會山水與人文的交織,成為難以忘懷的回憶,充飽電好好迎接再來的挑戰。

敬師專欄
恭喜 方基存教授 榮獲台灣醫學教育貢獻獎!

一年一度的教師節又到了,在這個感念師恩的日子裡,由衷的感謝各位師長在繁重的臨床工作中,仍願意撥冗教學、耐心指導😊 您們的專業與熱情都是學生學習路上最堅實的依靠💪。
也恭喜本年度獲得晉升與教學表揚的醫師、護理師及各專業同仁,謝謝您們用行動傳承醫療的精神與價值🥳🎉!




















以上是第一百一十九期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言