
今年八月正午的陽光結束☀️,要跟暑假說掰掰了👋除了校門開以外,鬼門開也在上週打開了👻,提醒大家注意一些禁忌!深夜別亂跑,乖乖準備迎接上班吧😭
本期週報帶來了九月的學術活動安排,也回顧了上週的精彩學術活動,除了MM-C以外,還有舉行在週六的胸腔科與風濕免疫科跨科論壇,讓我們跟著週報一起再次看看這些精彩活動吧~
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 9/2 (二) 7:30-8:30 復健大樓 第一會議廳 西醫師繼續教育積分(倫理)申請中 | 【全院】 後疫時代醫學教育的挑戰與機會 吳明賢院長 | 實體無視訊 |
| 9/3 (三) 20:00-21:00 | 【線上】 2025心臟內科重症教育課程 急性冠心症的處置 吳家棟醫師 | 線上公布於心電圖課程社群 |
| 9/5 (五) 7:30-8:30 復健大樓 第一會議廳 | 【全院】 臨床病理討論會CPC | 實體無視訊 |
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 9/9 (二) 12:30-13:30 復健大樓 2樓骨科討論室 | 【免疫低下感染系列專題】 Encephalitis and CNS infections 江建霖醫師/ 張鵬浩醫師 | 實體無視訊 |
| 9/10 (三) 7:30-8:30 復健大樓 第一會議廳 西醫師繼續教育積分(倫理)申請中 | 【全院】 重建口腔功能, 重塑生命尊嚴 頭頸癌照護中的跨專業與人文對話 | 實體無視訊 |
| 9/11 (四) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 蔡韶容 F1 蔡承訓/ 田亞中部長 | https://cgmh.webex.com/cgmh/j.php?MTID=m0c749aa7d863b022c7bd5960636625f4 |
| 9/11 (四) 12:00-13:00 醫學大樓 5AB內科會議室 | ECG Reading 何明昀醫師 | https://cgmh.webex.com/cgmh/j.php?MTID=me1d108461e02518dc759caa5f19311fe |
| 9/12 (五) 7:30-8:30 醫學大樓 第二會議廳 西醫師繼續教育積分(倫理)申請中 | 【全院】 醫學倫理法律病例討論會CEC 劉峻秀醫師 | 實體無視訊 |
2025/9/2 (二) 醫學教育系列演講

2025/9/11 (四) Mortality and Morbidity Conference

學術活動回顧
2025/8/26 (二) Mortality and Morbidity Conference
R3 游薺婷 醫師

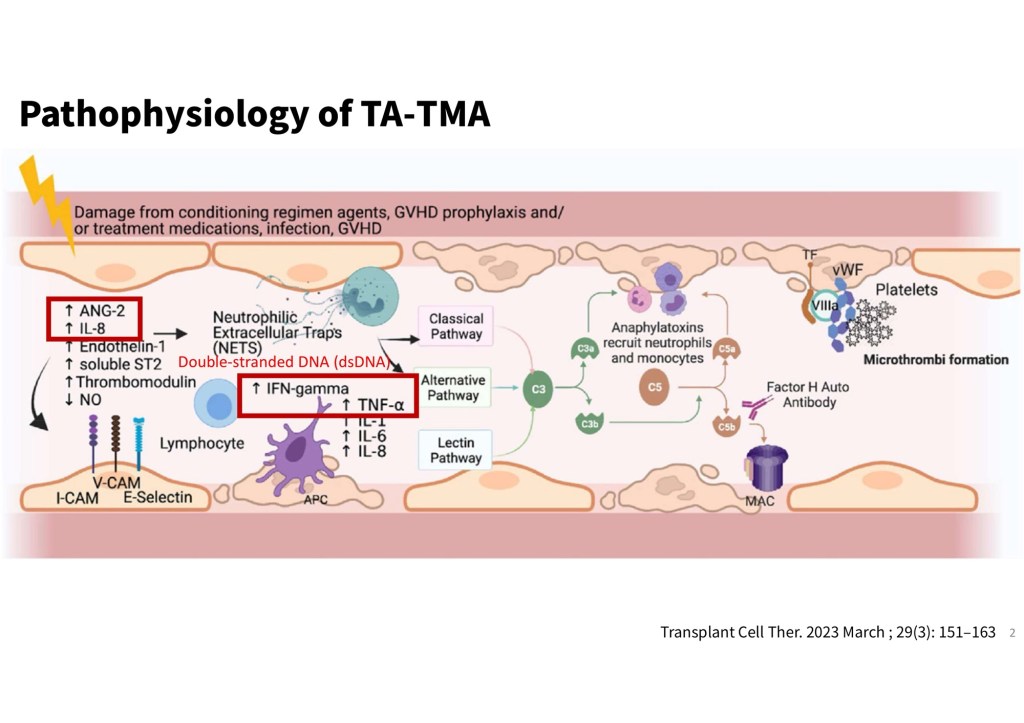
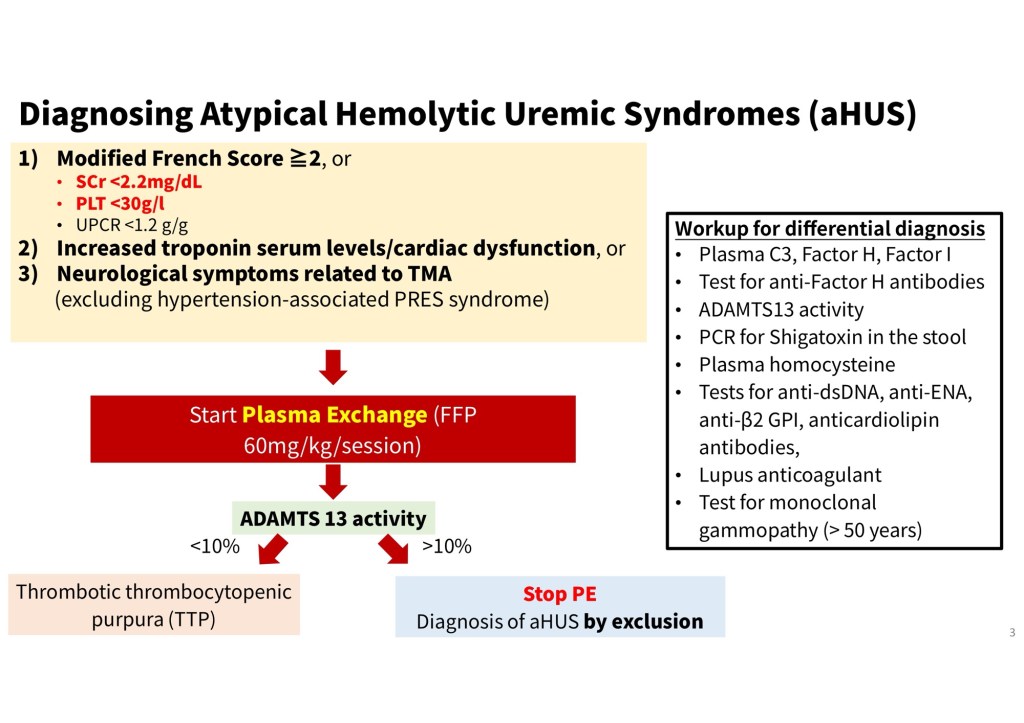
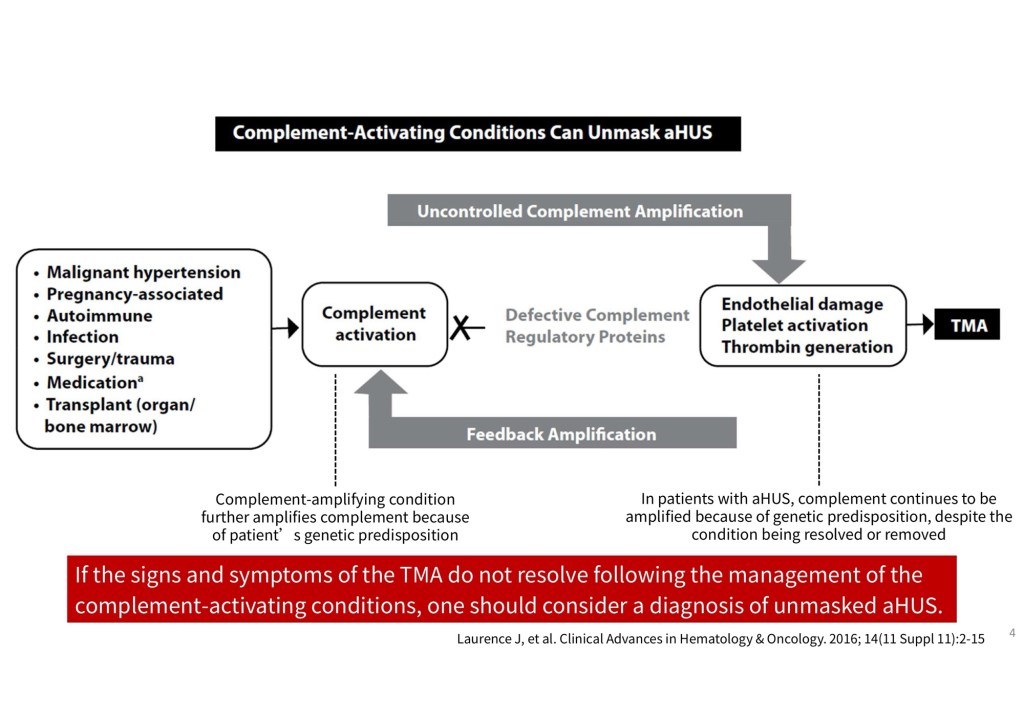
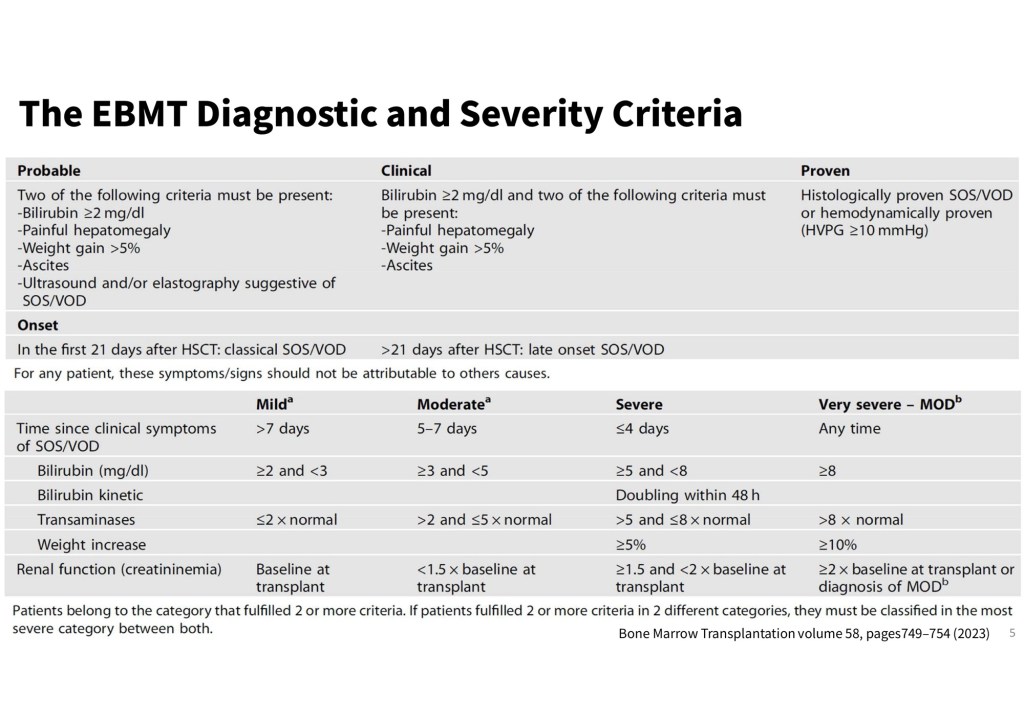
本次報告的案例為一名罹患refractory AML的年輕女性。她成功接受了異體造血幹細胞移植,但移植後卻相繼出現少見且嚴重的併發症,包括TA-TMA、aHUS,以及VOD。這些併發症多由移植過程或免疫抑制治療所引發的內皮細胞損傷、補體過度活化及微血管栓塞所致,進而影響多個重要器官功能。治療方式包括血漿置換與特定藥物(如 eculizumab、defibrotide),在部分患者中可帶來改善。

然而,在骨髓移植後的臨床情境中,患者往往同時合併長期輸血、多種藥物使用(包含抗排斥藥物與抗生素)、以及排斥反應等因素,均需納入鑑別診斷,使得早期診斷更具挑戰。此外,後續治療藥物的使用,亦須同時考量患者經濟狀況與健保給付條件,增加了臨床決策的難度。這名病患雖幸運獲得明確診斷,卻因後續活檢相關併發症而不幸辭世,令人惋惜。

回顧整個準備的過程,雖然疲憊,卻也充實而深刻。得知要報MM時,正值連續兩個月的 ICU course。手中 primary care 的病人幾乎佔據了全部心神,病情的突發變化更是讓人時常措手不及,即便白天偶有空檔,也難以靜下心準備,只能在夜深人靜時,一點一滴地構思與整理投影片。龐雜曲折的病程,以及一篇篇文獻資料,經過反覆梳理後才逐漸清晰;每當陷入困境時,老師的指點總如同明燈,為我指引出明確的方向。這段過程不僅讓我在知識上有所收穫,也大大提升了簡報表達的技巧,更讓我在繁忙的臨床工作中,再次想起當初選擇內科的初心與熱情。

最後,特別感謝兩位指導老師——陳寧君醫師與塗昆樺醫師,不僅在討論中為我指引明確方向,也在投影片設計與報告內容呈現上提供了寶貴建議,幫助我釐清內皮細胞損傷相關疾病的概念。更感謝老師們分享如此珍貴的臨床案例,讓我們更深刻體會骨髓移植後病人照護的艱難與挑戰,並提醒我們在未來的醫療決策中,更加審慎評估治療對病人可能帶來的助益與風險。


Clerk2 簡名萱 心得
It is always an illuminating experience to attend hospital conferences, especially morbidity and mortality conferences, with its strongly case-based background, and pervasive, almost visceral human tone.
Of course, so much else of medical education that goes on in the hospital is also case-based (and human/patient-based, beyond the black and white text of a digitalized chart). But it’s usually presented as an ongoing, dynamic situation, a puzzle to be solved. The tension is of urgency, of decision-making; for us students, perhaps the urgency even lies more in being on the spot being questioned from senior staff, more of a knowledge checkpoint than anything with the safety glass of studenthood and again, experienced senior staff in front of us.
In M&M conferences, it feels different. Here, it is a static, finalized specimen, a fine-toothed comb and a magnifying lens, carefully reconstructing bygone situations (and consequence) for the hawk eyes of peers. Even through reconstruction and projection, though, it feels like a raw reminder of the fragility and volatility of the things we deal in in the medical industry. That (even as the case is autopsied for points of contention) the questions we deal with every day aren’t just puzzles to solve, that sometimes, oftentimes, to make a choice is to change lives—not that there are absolute rights and wrongs, but that they matter. They have so much impact beyond words bandied about in a meeting room.
Sometimes just one invasion can collapse a teetering system. But what can you do, when you’re between a rock and a hard place? When you have to try something more, probe deeper, even while numbers and signs are screaming at you? What do you do in that moment, standing on the threshold of someone else’s life?
I suppose this is why we try to learn so much and so much more. To clarify all the themes and knowledge and new developments in medical science whenever we can, especially during meetings like this when we have a set time to dive into them without too much outside noise and when there are more minds and more experiences to bounce off of, and also so that we can all share in growth and reflection. No one can learn to make decisions without experience and knowledge, and when everyone has different ones, isn’t it worth it to share as much of it with each other as we can?
During closing comments, one of the senior doctors mentioned how admirable he finds it that these meetings are taken periodically, to continuously dissect performance and strive for better. Especially as a student, I feel this strongly. How must it feel to stand under this continuous pressure? To face abjectness and incessant urgency every day but to push beyond that? To sit with the fact that you can err, or even not err, but things still slip beyond control? Standing just outside the safety glass of studenthood, the heat from beyond presses.
/////感謝游薺婷醫師提供以下重點簡報/////

內科活動回顧
2025/8/23 胸腔科、風濕過敏免疫科 跨領域會議
PGY1 林稚涵 醫師 心得

週六早上參加了這場胸腔科與風免科合辦的跨領域會議,主題是ILD(interstitial lung disease),並聚焦在CTD-ILD的診斷與治療,以及如何藉由影像上的特徵來做鑑別診斷。ILD從學生時期上課第一次聽到時,我就覺得是非常神祕的疾病,致病機轉複雜、治療選擇有限、預後差,肺部因為種種原因發生了幾乎不可逆的纖維化,這麼可怕又困難的疾病只讓我想放棄理解XD然而這次剛好看到內科部舉辦了這場跨科會議,既然這樣不如趁此機會來把這個困難的疾病搞懂!

這次會議總共有5場演講,由胸腔科、影像科、風免科的醫師輪流以各科的專業與經驗進行主題分享。第一場是由風免科 謝孟儒醫師 分享CTD-ILD 與ILD with autoimmune features的診斷。CTD-ILD的診斷十分仰賴藉由特定的symptom/sign, serology biomarker等找出最可能的connective tissue disease,同時合併在HRCT上看到interstitial lung有特殊表現,所以首先了解各種CTD常見的臨床表現非常重要,還有各種CTD容易合併的ILD類型,謝醫師也幫我們逐一進行詳細的整理。而無法滿足各種CTD criteria 的ILD,如果符合clinical, serologic, morphologic的特殊表徵(3取2),就會被歸類於ILD with autoimmune features。

第二場是由影像科 許文麒醫師 講解以ILD在影像上的表現作鑑別診斷,許醫師把判讀順序講得十分清楚好懂:先看intra-parenchyma有沒有fibrosis,再觀察distribution(upper/lower, central/peripheral),最後也不要忘記看extra-parenchyma找線索(PA dilatation?/ esophageal dilatation?/ mediastinal LN enlargement? )。許醫師也把各種常見ILD如UIP, NSIP, OP, LIP, HP在影像上的pattern整理給我們,讓我們知道之後看到影像能如何進行鑑別診斷,來評估病人的預後與治療方式。

第三場是由胸腔科 張美元醫師 分享ILD的診斷,通常需要合併clinical懷疑、CXR與spirometry評估,再藉由HRCT與serology finding確診,困難診斷的case可能需要進一步用bronchoscopy cryobiopsy或VATS biopsy。張醫師也特別強調多團隊會議在ILD診斷的重要性,因為診斷是否正確會影響到後續的治療方式,尤其是antifibrotic therapy的適用對象只有IPF(idiopathic pulmonary fibrosis), SSc-ILD, PPF(progressive pulmonary fibrosis)的病人。

第四場是由胸腔科 謝孟亨醫師 講解antifibrotic treatment of ILD,謝醫師先介紹了ILD複雜的疾病機轉,再提到目前臨床上使用的antifibrotic藥物有兩種:Nintedanib(VEGFR, FGFR, PDGFR inhibitor)與Pirfenidone(TGF beta inhibitor)。於2025/05 NEJM又發表了一種新藥Nerandomilast(PDE4B inhibitor),可以減緩IPF和PPF的progression,並且可以add on到原先的兩種antifibrotic drug。

第五場是由風免科 蔡昀臻醫師 分享myositis associated ILD的治療,特別聚焦於anti-MDA5(+)的subtype,因為這群病人的mortality risk會是其他myositis病人的6倍以上,謝醫師也提醒了造成MDA5 myositis的病人發生RP-ILD(rapidly progressive ILD)的眾多risk factors (ferritin level是重點)。治療方面,第一線還是會使用各種immuno-modulator(MMF, AZA, Rituximab, CNI, JAKi, Cyclophosphamide)加上short-term glucocorticoid,端看每位病人狀況選擇regimen,對於refractory case,可以再加上plasma exchange或IVIG,謝醫師也分享了幾例治療成功案例。

最後還是要謝謝各位老師精彩的分享,相對於自己念書,來聽各位老師精闢的整理外加case討論,印象格外深刻。ILD比我們想像的還要常見許多,不管在胸腔科或風免科都有許多機會碰到這類病人,相信往後在臨床上如果遇到了,可以更了解下一步該怎麼做。
新鮮的R點將錄
R2 陳頡輿 醫師

大家好,我是新加入內科部的住院醫師陳頡輿,畢業於中國醫藥大學醫學系,這個月開始於林口長庚內科擔任內科R2。平時最大的興趣是運動,喜歡健身與跑步,偶爾也會唱歌、聽音樂或看電影來放鬆。學生時期也曾參與醫療志工與國際交流,這些經驗讓我學到與人互動的珍貴收穫,也讓我更加確定自己未來想走內科這條路。
這個月我在血液腫瘤科服務,對我來說是一個很特別的開始。血液科病人常常需要長時間住院,面對化療副作用與疾病的不確定性,身心壓力都很大。然而,在照顧病人的過程中,我卻意外收穫了許多正向能量。印象最深的是一位年輕的血癌患者,雖然治療艱辛,他每天仍笑著對我們說「今天精神還不錯」。這份樂觀態度不僅鼓舞了自己,也感染了整個醫療團隊,提醒我醫療不只是數據與藥物,更是人與人之間的互相支持。
除了病人的鼓舞,我也很感謝在血液科遇到的老師與學長姐們。每次病人有病情變化,大家都能耐心帶著我討論、分析,從治療策略到醫病溝通,都是寶貴的學習經驗。這樣的團隊合作氛圍,讓我深刻體會到內科是一個溫暖的大家庭,而能成為其中的一份子,本身就是一件「好事」。
下個月我即將前往ICU輪訓,心中既期待也有些緊張。ICU病人病情瞬息萬變,需要醫師即時判斷與處置,對我來說將會是全新的挑戰。我希望能藉由這段訓練,讓自己在臨床判斷、臨危處置與團隊協作上更成熟,未來也能更好地照顧病人。
能在林長內科開始我的訓練,是一個嶄新的起點。我期待與大家一同努力、彼此支持,在這個大家庭中不斷學習、共同成長。
以上是第一百一十七期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言