
八月底是七夕,不論是有情人的還是仍在等待有緣人的,小編都在此祝大家情人節快樂!雙北也將在下周施放最後的夏日煙火🎆,推薦大家去參加💕💕
本期週報內容豐富,新增了新專欄"新鮮的R點將錄",讓大家多認識新進住院醫師!也在此恭喜全數住院醫師通過內專筆試,期許各位口試也能順利通過!
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
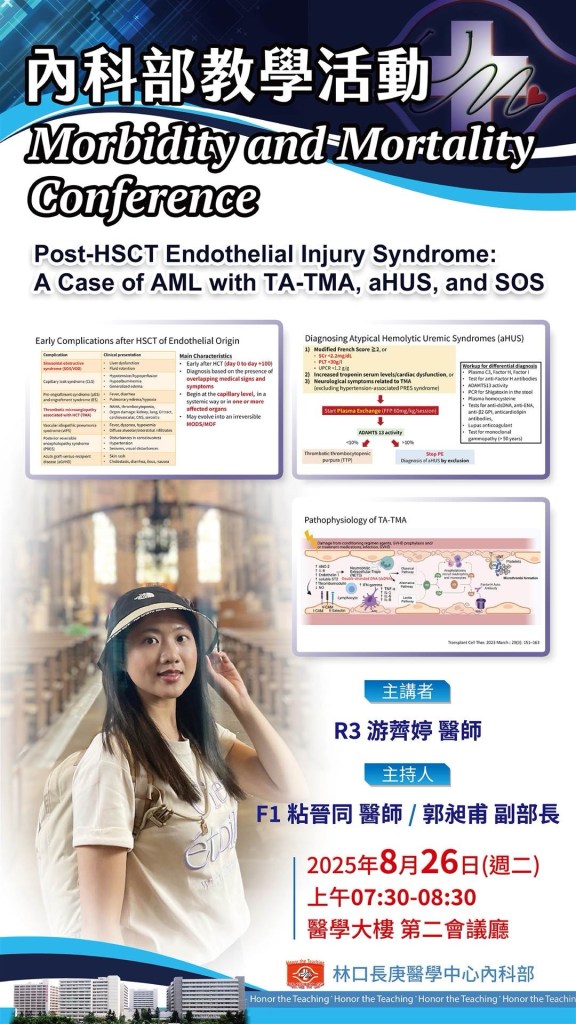
| 8/26 (二) 7:30-8:30 醫學大樓 第二會議廳 | Morbidity and Mortality Conference R3 游薺婷 F1 粘晉同/ 郭昶甫 副部長 | https://cgmh.webex.com/cgmh/j.php?MTID=m96e0d4c9e52c60283a0727db139accb9 |
| 8/27 (三) 7:30-8:30 醫學大樓 第二會議廳 西醫師繼續教育積分(品質)申請中 | 【全院】 醫療品質討論會CQC | 實體無視訊 |
2025/8/26 (二) Mortality and Morbidity Conference
推薦活動
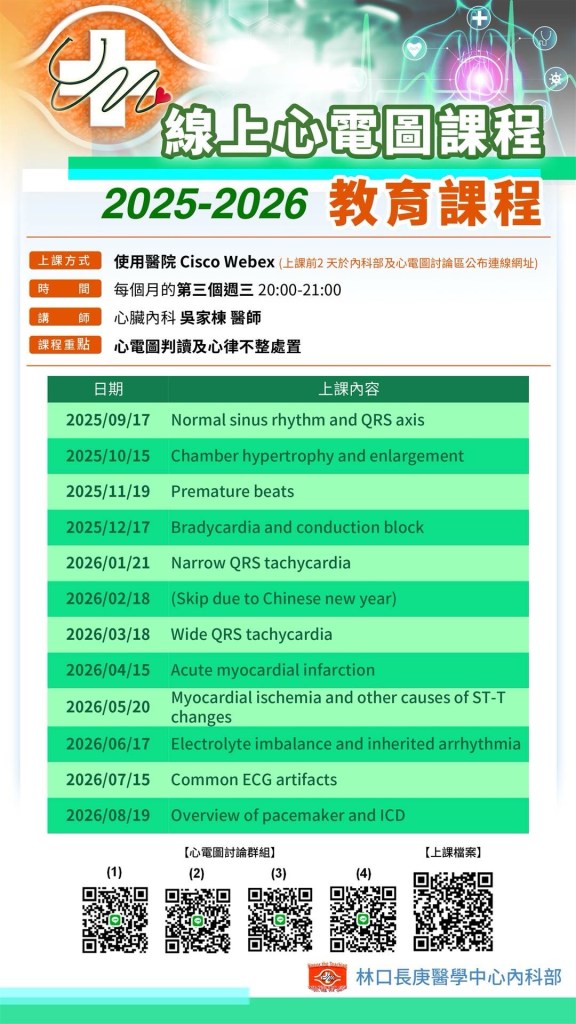
2025-2026線上心電圖課程
2025/10/20 (一) 發明人來開講

學術活動回顧
2025/8/12 (二) Grand rounds
新陳代謝科 蔡之祐 醫師

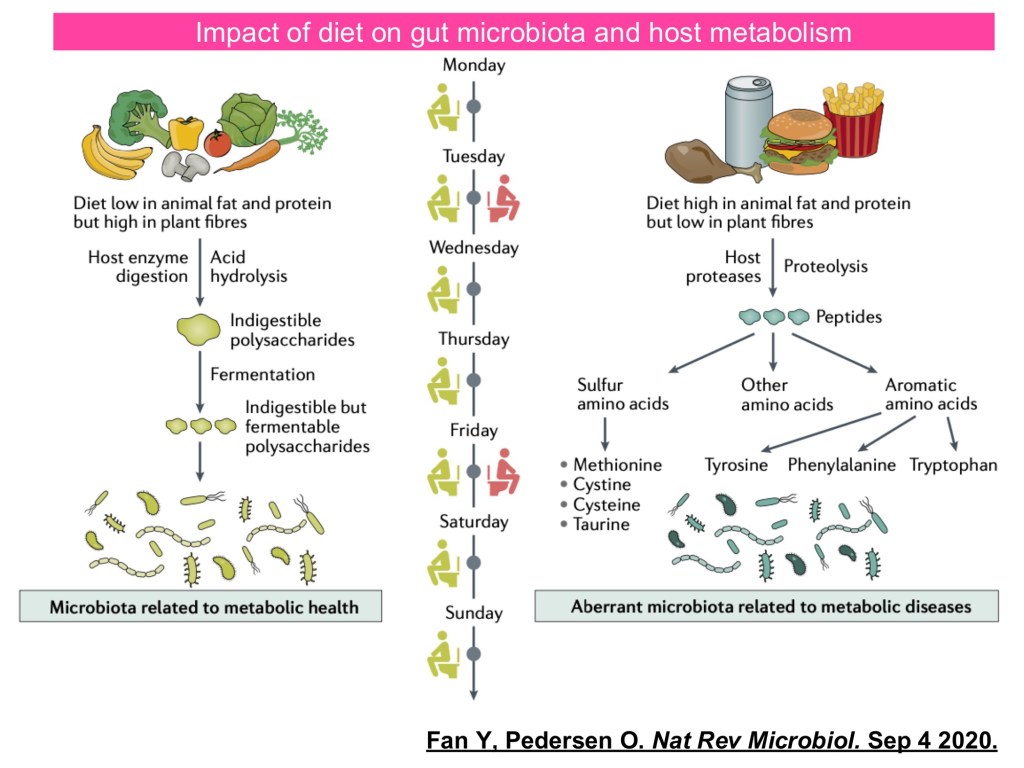
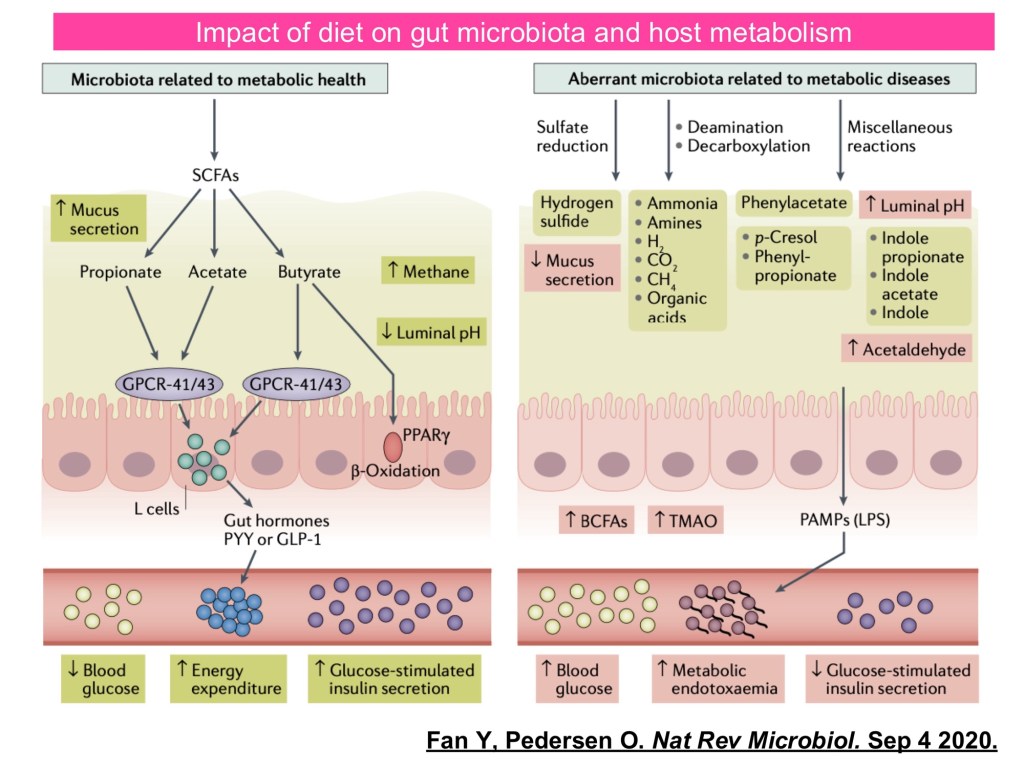
腸道微生物與第 2 型糖尿病的發生、血糖控制及併發症密切相關。腸泌素效應消失反映腸道賀爾蒙異常;高纖飲食可促進 SCFA 產生菌,維持腸道屏障並改善代謝;相反,西式飲食可能增加有害代謝物,導致發炎、胰島素阻抗與血糖升高。健康的腸道是腸泌素正常分泌與血糖穩定調控的基礎,一旦菌相失衡,血糖控制也可能惡化。

目前的知識缺口包括小腸菌相、病毒與真菌生態、以及功能與組成的因果關係。挑戰則有菌相高變異性、藥物與飲食交互作用,以及次世代益生菌和糞菌移植的倫理與法規限制。未來可望透過多體學整合、AI 預測模型、新一代工程益生菌、精準營養介入與非侵入式生物標誌,推動腸道菌在第 2 型糖尿病的精準診斷與治療應用。

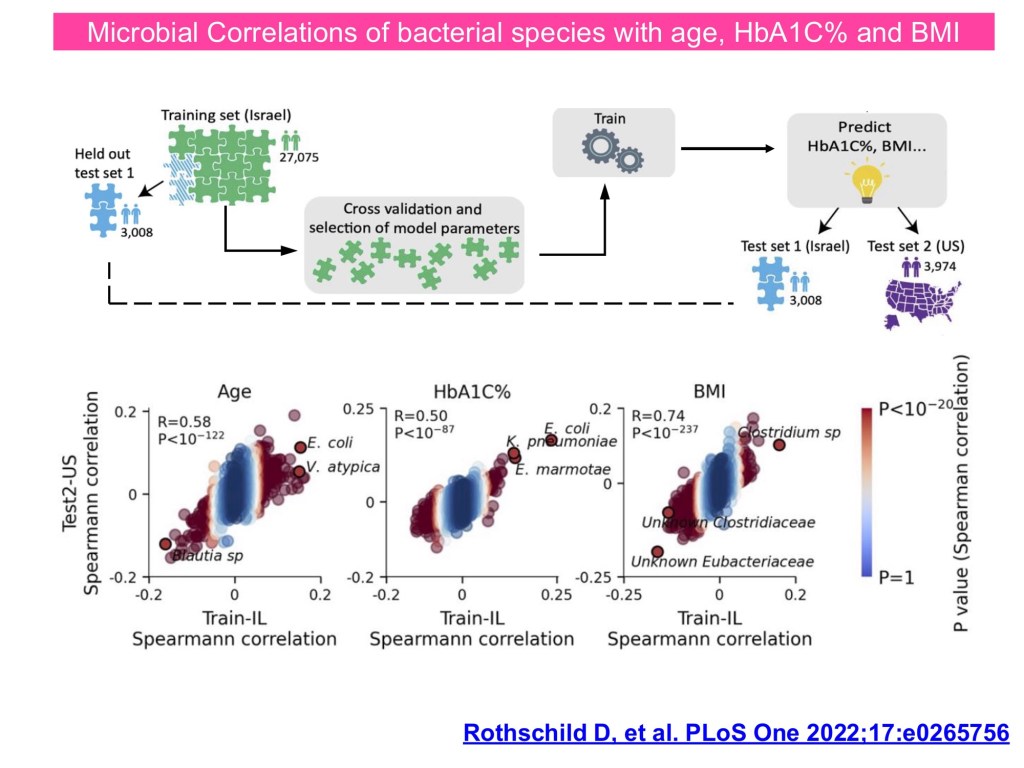
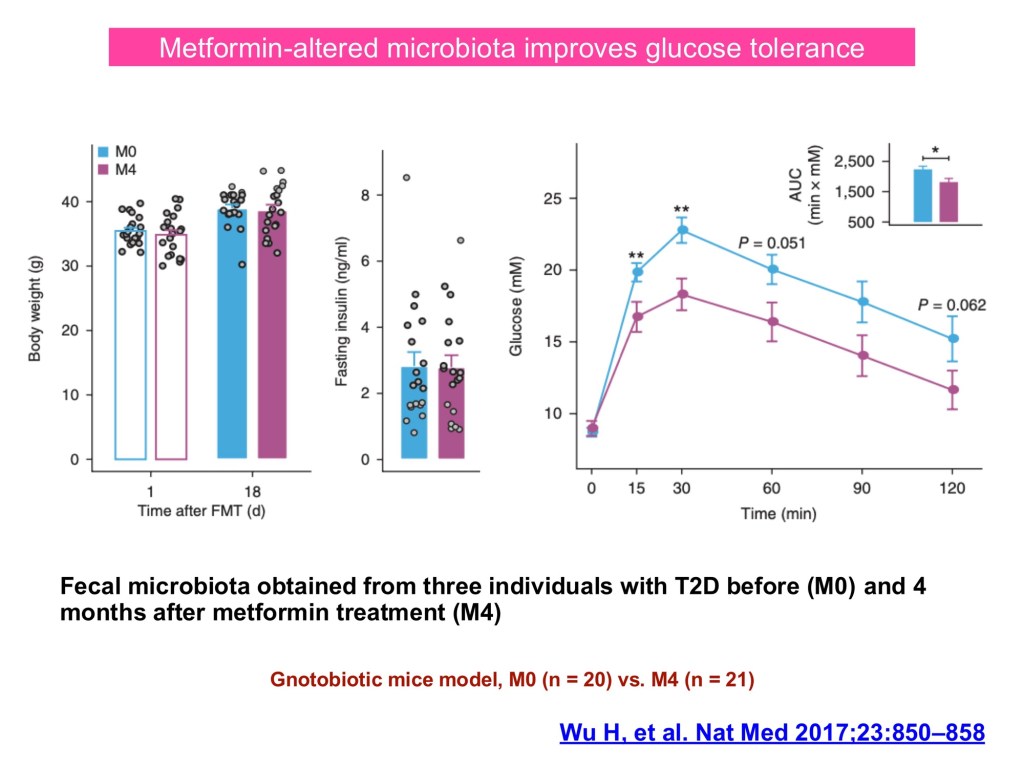
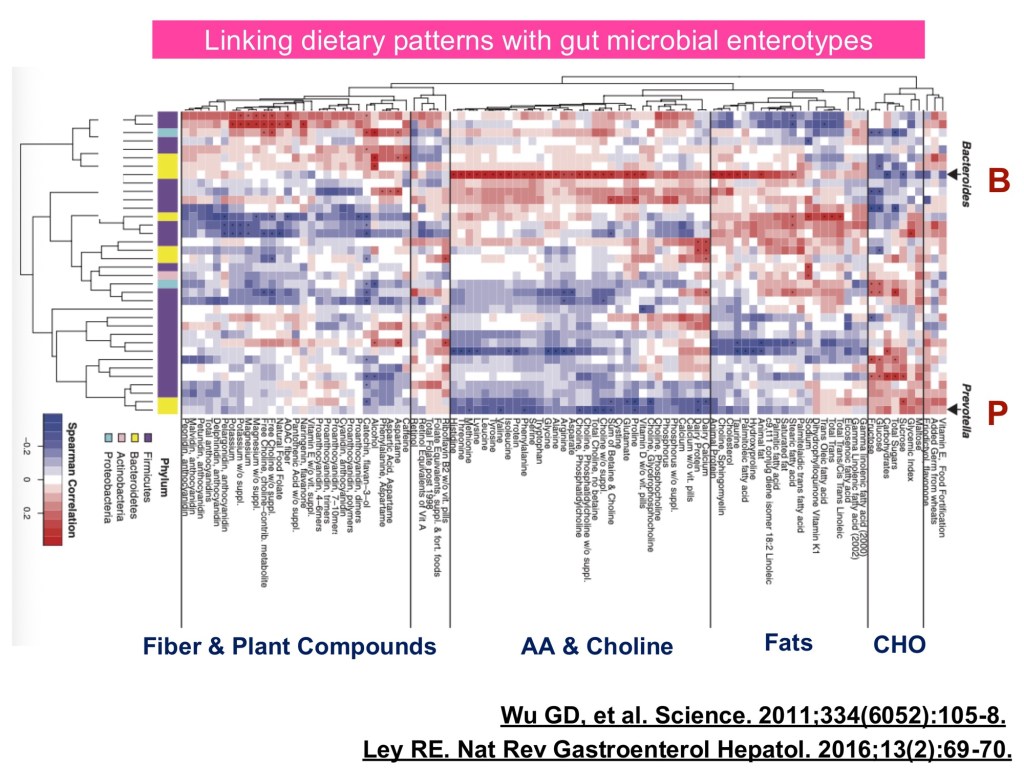
現有研究聚焦於糖尿病、藥物及飲食與腸道菌的交互作用。第 2 型糖尿病患者常見菌相失調,而大型世代與機器學習分析顯示,腸道菌可預測 HbA1c 與 BMI。metformin 可改變菌相與 SCFA 水平,並在無菌小鼠糞菌移植中改善胰島素阻抗。長期飲食型態與腸型(Bacteroides vs. Prevotella)相關,顯示菌群在代謝能力上的差異。先導研究顯示,腸道微生物指標具預測藥物反應的潛力。以腸道微生物為基底的治療中,高纖飲食是實證支持的介入方式;傳統益生菌對代謝調控有益,次世代益生菌與糞菌移植的臨床試驗亦已有正面結果。


Clerk2 許頎岡 心得
這次演講的主題是討論腸道菌與第二型糖尿病的關聯。其實糖尿病的病理機轉不只在於肌肉、脂肪與肝臟對胰島素反應的異常,近年研究顯示,腸道健康與腸道菌相的改變同樣會影響糖尿病的發生。腸道菌除了維持腸道屏障,也能調控營養代謝與膽酸循環,並影響細胞激素的釋放,進一步作用在免疫功能與胰島素敏感性,因此與血糖控制和糖尿病有所關聯。
在藥物方面,Metformin已有大量研究。它除了抑制肝臟葡萄糖生成外,也會重塑腸道菌結構,增加特定產氣菌,這些腸道菌組成的改變被認為是其降血糖作用的重要機制之一。這樣的觀點也被臨床研究證實,研究團隊將病人使用 Metformin 前後的糞便菌群移植到小鼠,結果顯示只有用藥後的菌群能複製降血糖的效果,證實了腸道菌在藥物療效中扮演關鍵角色。除了藥物外,飲食也是重要的因子。透過飲食調查結果可以得知,飲食中富含蔬菜與魚類的人,糖化血色素達標準的比例明顯較高。
隨著精準醫療的發展,腸道菌也逐漸被納入相關討論。例如GLP-1受體相關藥物並非在所有病人都能有良好效果,這種現象可能與腸道菌組成有關。藉由分析多種腸道菌特徵,甚至可能初步預測病人是否對治療會有反應,腸道菌因此有機會成為未來精準醫療的重要因子。
展望未來,目前研究多以糞便菌相為基礎,對小腸菌的了解仍有限,加上族群差異與檢測方法不同,仍有許多挑戰要克服。日後若能結合基因體、蛋白質體等資料用模型分析,或許能在龐大的數據中找出可應用的規則。糖尿病的追蹤與治療除了傳統層面的考量外,腸道健康也是不可忽視的重要因子。或許在不久的將來,在開立藥物前會先了解患者的腸道菌狀況,再根據不同患者的差異給予個人化的藥物與飲食建議,落實精準醫療。總而言之,這是一場讓人收穫豐富的演講,讓我對糖尿病的機轉與治療有全新的認識。相信相關研究的持續進展,很快能為糖尿病患者帶來更有效的治療方式。
/////感謝蔡之祐醫師提供以下重點簡報/////

2025/8/19 (二) Mortality and Morbidity Conference
R3 張凱翔 醫師
從大五開始一直到進入內科,我看過很多學長姐的MM報告,每次都覺得很精彩、很有收穫。但同時我也常想,有一天會輪到自己站在台前報告。光是這個念頭就讓我心裡發緊,提心吊膽。沒想到這一天真的比我想像中來得更快。

這次準備的過程可以說是相當緊湊。除了和我本身的個性有關之外,我也發現自己其實很難同時兼顧多件事,尤其需要專心投入的時候更是如此。7 月正好在 CCU 輪訓,雖然白天斷斷續續會有一些零碎空檔能拿來準備報告,但心思往往無法完全放下,因為手上的病人已經有許多值得思考與討論的問題。更不用說病人狀況常常會突然有變化,或有同事的病人需要協助,結果還是只能等到下班後,再利用晚上比較完整的時間去查資料和整理投影片。
雖然這樣的日子過得有些疲累,但也讓我清楚體會到,醫師的生活往往不可能完全切割開臨床與學習,兩者其實緊密交織在一起。在準備報告的過程中,會突然聯想到自己病人身上的情境;而在照顧病人的過程裡,也會讓我想到報告中讀到的文獻或案例。這些知識起初只是前人的經驗以及抽象的理論,但真正在臨床上遇到,卻是病人實際的困擾。經過反覆的思考與印證,這樣的交互影響同時也讓學習更貼近真實。雖然有壓力,但也很讓人興奮。

在準備MM的過程中,我特別感謝指導老師的幫忙。老師不只在內容上給了我很清楚的方向,也在簡報設計上提醒我很多細節,從重點取捨到投影片排版,都給了很實用的建議。這些指導讓我少走了許多冤枉路,也讓我在上台時能更順利。

回頭看,雖然這次的準備過程壓力很大,但也讓我收穫良多。不僅對 post-MI VSD 有了更深入的了解,也磨練了自己如何在有限時間裡把龐雜的資料整理成重點。更可貴的是,我感受到師長支持的力量。這次經驗讓我明白,原來就算一開始很不安,只要一步步努力,再加上適時的幫助,就能夠撐過去,並在這個過程中慢慢成長。雖然感覺自己的MM從準備到上台報告好像匆匆就結束了,但有了這次的經驗,相信之後報告會更得心應手。
最後有獎徵答變成自問自答的部分,摁,除了很抱歉,還是很抱歉><

Clerk2 翁伊辰 心得
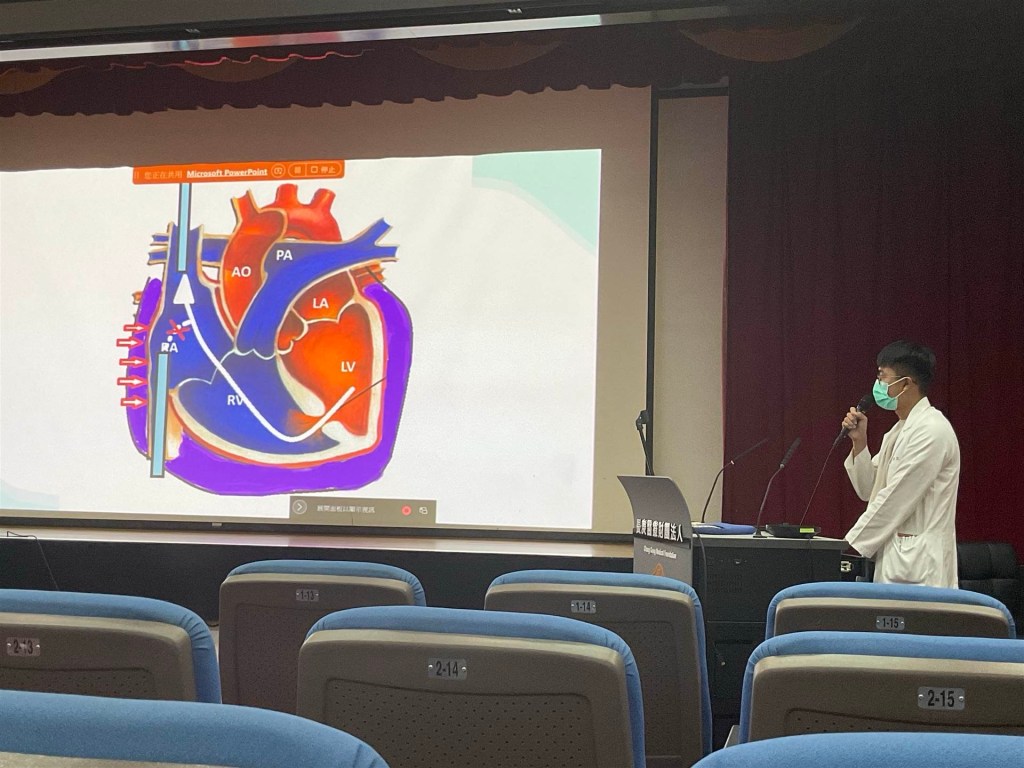
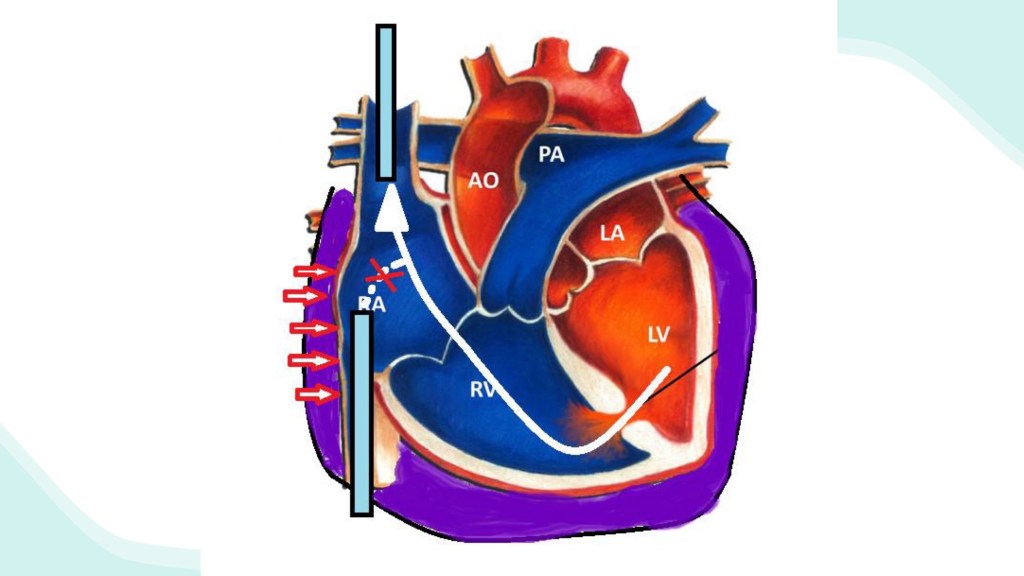
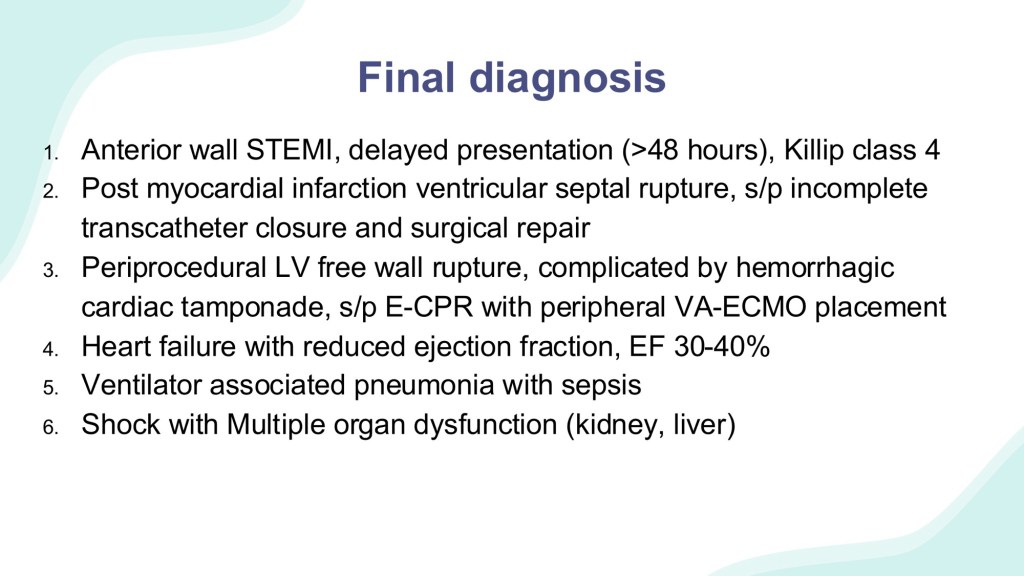
這位病人是STEMI 延遲48小時診斷的病人,同時合併post-MI ventricular septal rupture,而學長整理guideline和研究,分別統整PCI和VSD修補的不同介入時間對治療效果的影響,統整出下次遇到類似案例時,應先執行PCI而不是VSD修補。根據ESC guideline, PCI應該在12-48小時內執行;而對post-MI VSD患者來說,利用IABP, ECMO 等機械循環輔助裝置(MCS)先支撐病患度過急性期,延遲一段時間等心肌組織癒合穩定後,再執行修補手術是有幫助的。此外,對STEMI及post-MI VSD的病患,延遲>48小時後的PCI無法改善穩定病患的死亡率,而風險仍在。因此在這位案例的學習中,學長列出進步空間是:(1) 對延遲診斷STEMI合併結構損傷(mechanical complications)的病患,應先執行PCI避免更多心肌壞死,改善血流動力,也有利於VSD的手術或導管介入,並改善死亡率;(2) VSD修補介入時間取決於病患的血流動力學,因此要密切追蹤。不穩定的病人要及早修補,就是那些嚴重心衰竭而積極治療無法快速改善的病人。若病患能透過MCS等處置穩定,則延遲修補等待心肌癒合再介入是可以考慮的。
統整這位病患的診斷:(1) anterior wall STEMI; (2) post-MI VSD; (3) LV free wall rupture; (4) HF; (5) ventilator associated pneumonia with sepsis; (6) shock。這次晨會問到此病患心肌壞死的原因是STEMI還是手術complication;還有主軸著重應先做PCI或VSD修補的問題,都讓我更加感到治療決策的重要,還有執行醫療處置的責任。想到之前急診晨會也討論一位跟這次案例很像的中風病人:他也是在執行EVT時限的borderline,然後也合併一種需要神外手術的疾病。當時神內、神外、急診醫師一起討論他應該先手術還是先EVT,而他也是先執行了手術,但討論後覺得可以先執行EVT。我之後可以更加留意這樣的病人是不是通常優先執行有時效性的治療。而關於找原因,最近在chest病房看到肺癌病人喘起來,學長說不能肯定究竟是腎、心、或肺的問題,就只能推測一個最可能的脈絡放在心裡,然後還是預防性執行所有可行的處置。老師也說像這樣末期、共病很多、DM-CKD stage V的病人,這次住院打化療後BNP上升又懷疑pre-renal AKI,就不管是化療造成flulid overload、cardio-renal syndrome,還是pre-renal AKI,就是先給lasix想辦法把尿逼出來,再考慮洗腎。這跟我原本只關注AKI和腎臟而想給水的方向完全不同。這也是關於找病因和治療:原來有時候來不及確定原因就需要做出處理;還有治療時也不能只看到腎臟和AKI,要考慮她整個人,要想治療方式會不會讓其他搖搖欲墜的vital organ就decompensation。
聽完這次晨會,學長檢討時參考許多guideline和研究,讓我更加感受到醫療決策背後很講求實證是為了甚麼,就是為了在有限的對病人的過去和未來的理解之下,盡量選最好的現在的前進方向。在很久之後我要負起決定方向的責任之前,都要繼續學習才行,也謝謝老師學長姊的教導!
/////感謝張凱翔醫師提供以下重點簡報/////



2025/8/21 (四) Medical pearls/EBM
血液科 莊覲瑄醫師

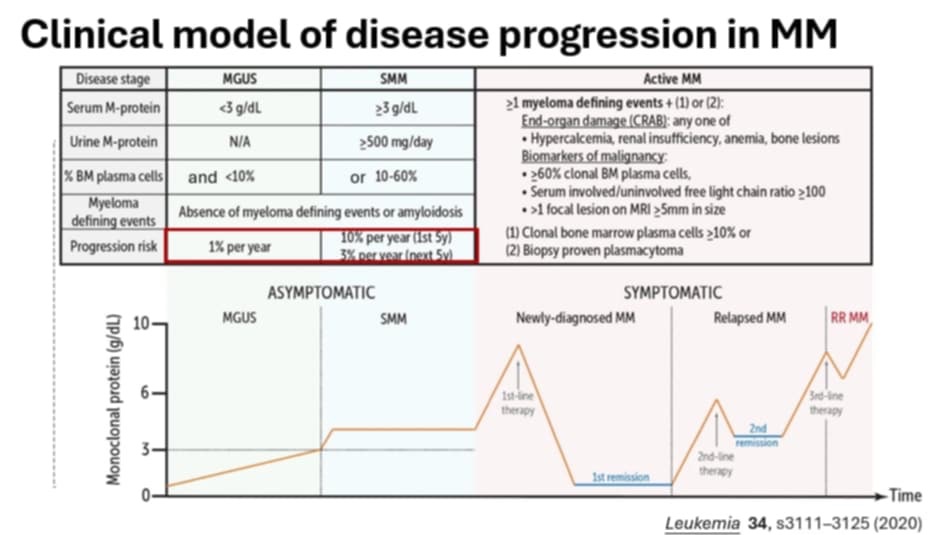
MGUS(monoclonal gammopathy of undetermined significance)是一種常見於中老年人的血液學狀況,大約 4% 的成年人有這種異常。雖然大多數人一輩子不會有問題,但仍有 每年約 1% 的進展風險,可能演變為多發性骨髓瘤、淋巴瘤或 AL 類澱粉樣變等疾病。
MGUS 的診斷標準是:血清 M 蛋白 < 3 g/dL、骨髓漿細胞 < 10%,而且沒有貧血、腎臟受損、高鈣血症或骨骼病變。不同亞型有不同風險:
IgM 型:比較容易進展為華氏巨球蛋白血症、淋巴瘤。
非 IgM 型:比較容易進展為多發性骨髓瘤。

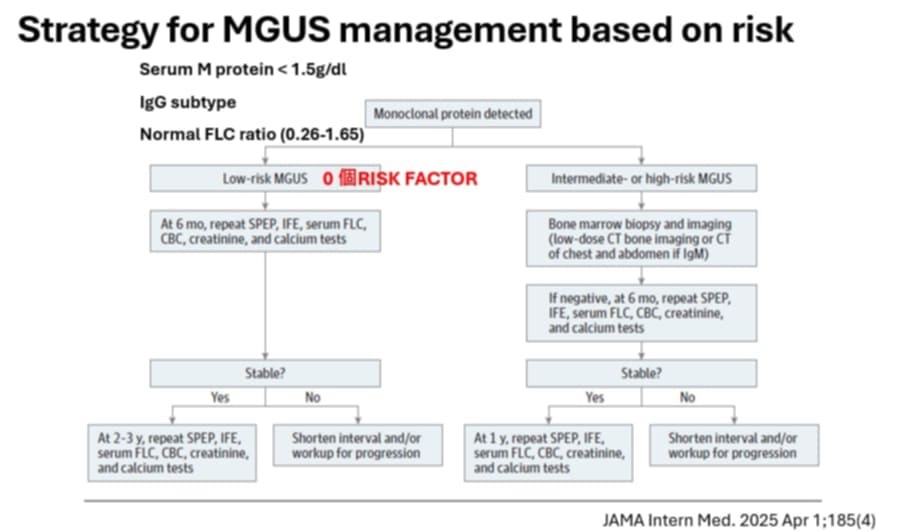
目前有模型來評估,包括 M 蛋白濃度 ≥1.5 g/dL、非 IgG 類型、自由輕鏈比值異常。如果三個條件都符合,進展風險就高;如果完全沒有危險因子,20 年後仍維持穩定的機率很高。最新的 iStopMM 研究更提出新的演算法,可以幫助減少不必要的骨髓檢查。

低風險 MGUS:只要定期抽血追蹤(每 2–3 年一次)。
中高風險:建議更頻繁的監測,甚至需要骨髓檢查或影像檢查。
如果有 貧血、腎功能異常或骨骼病變,就一定要進一步檢查。

Clerk2 廖繹翔 心得
今天的Medical pearls主題是從EBM角度審視MGUS在臨床上的重要性。莊醫師從常見的抗體構造出發,簡單介紹Monoclonal gammopathy,包括常見的血清蛋白質電泳檢查,並解釋檢驗的結果該如何詮釋。如果血清蛋白質電泳的檢驗結果發現有異常增加的Monoclonal protein,則會再加做Serum Immunofixation electrophoresis (SIFE)來進行定量,看是哪一種Immunoglobulin 有異常增加。另外一種檢查方式為Serum free light chain的檢查,以標定light chain來看是否有異常增加的Monoclonal protein,此檢驗的靈敏度比起前兩項更佳。
臨床上常見的Monoclonal gammopathy成因有許多,包括今天討論的MGUS,感染,自體免疫疾病,或癌症相關的Multiple myeloma與Lymphoma等皆可能會導致Monoclonal protein異常增加。而Monoclonal gammopathy對身體的影響除了血液學上會有貧血、或白血球低下外,其他主要是堆積在腎臟,心臟,眼睛或神經系統等而造成各器官或組織的損傷。MGUS的診斷方面,區別MGUS和SMM的重要性主要是疾病進程的不同。以MGUS而言,占比最多的為IgG,達到70%的比例,並且據統計成年人中有4%會出現MGUS的表現。針對如此大量的潛在病患,醫師採用PICO的方式在EBM的框架下進行討論。經搜尋後,共找到三篇論文,第一篇提出了三個標準,分別為1.Serum M protein <1.5g/dl 2. IgG subtype 3. Normal FLC ratio,並以符合幾項標準將病人區分為低、中、高三個風險組。研究發現即使是高風險組,也有7成以上的病人在經過20年最終後沒有改變,此標準模型簡稱為Mayo model。另一篇NEJM的論文則發現若MGUS屬於IgM的類型則較容易進展到癌症。以上列兩篇論文為基礎,來自冰島的團隊於近年提出了一個新的診斷模式,針對MGUS是否要做檢查給出一個依歸。也就是2024年發表的iStopMM study,且在網路上直接提供模型以研究結果為基礎所訓練的模型,方便讓臨床醫師根據病人的資料,決定病人需不需要接受如Bone marrow biopsy等進一步的檢查。與Mayo model相比有更好的準確度,且在1000位疑似MGUS患者中可以額外避免130-300次不必要的骨髓檢查,缺點則是需要檢驗的血液數值較多。有鑑於此,莊醫師在臨床上整合各模式的優點,先以Mayo model進行簡單的分類,針對Low risk群組不進行額外的檢查,但如果患者符合任一項Mayo model的criteria,就會用iStopMM來做更進一步的檢查,藉此在經濟效益與準確度間取得平衡。
會後田亞中部長也針對MGRS和Organ damage的部分和莊醫師進行更進一步的補充和討論。經過了今天的晨會,藉由實證醫學的討論和各科醫師們在臨床上實際案例的分享,讓我對於MGUS有了更深入的瞭解,未來在臨床上如實際遇到MGUS的病人,相信也不至於兵荒馬亂,而能有更好的處置。
/////感謝莊覲瑄醫師提供以下重點簡報/////



內科活動回顧
2025/8/14 內科小聚
Clerk2 羅穎婕 心得

這次參與PGY內科經驗分享的小聚,對我來說收穫非常多。學姊以自身的臨床經歷為出發點,分享了許多「第一次」面對的重要時刻,例如第一次照顧到過世的病人、第一次做病情解釋與宣告死亡及第一次與家屬談論DNR等。這些經驗讓我意識到,內科訓練不僅是醫療技術的學習,更是與病人和家屬建立溝通與信任的過程。在過程中難免會遭遇挫折,甚至被責備,但這些都是成長的一部分。

在日常查房與病人管理上,學姊也提供了實用的小技巧。例如每天都要問自己三個問題:病人為什麼還不能出院?治療進度到哪裡?最近新的處置效果如何?這樣的思考方式能幫助我們釐清病人病程,避免陷入機械式的routine。同時,也提醒我們報告病史時要簡明扼要,並且掌握急診或住院後的處置,以及目前規劃中的檢查。這些都是在實際臨床中很有幫助的技巧。

在值班方面,學姊強調要清楚病人嚴重度,並知道何時需要call for help,尤其要在看過病人之後再請示CR,以避免遺漏重要資訊。此外,值班後也要養成回顧自己order是否被更改的習慣,從中反思學習。這些提醒都讓我更理解值班的責任與風險,也意識到溝通、交班與紀錄的重要性。

最後,學姊鼓勵我們要主動建立自己的醫囑範本、病歷範本,並且觀察上線醫師的做法。同時要把握每次練習procedure的機會,哪怕只是備物,也是一種熟悉流程的訓練。對於clerk而言,應該預先儲備一些基本知識,例如常見急症的處理、抗生素與輸液的使用方式,以及EKG、CXR、ABG的判讀,還有ACLS的急救步驟。這些能力會讓我們在臨床工作中更有信心,也能更快融入團隊。

整體來說,這場分享會讓我深刻體會到PGY階段雖然充滿挑戰與壓力,但也是快速成長的時期。除了臨床技術的學習,更重要的是養成良好的工作態度與思維習慣,懂得向前輩請教、善用團隊資源,並且持續反思檢討。這些寶貴的經驗分享,無疑會成為我未來行醫路上重要的養分。
最終感謝PGY2內科組呂芝瑋的分享,以及兩位新任Clerk CR 洪睿嶸 劉中偉 的現場提點。

內科好事
恭賀內專考生全數通過筆試
筆試已過,第一試煉完成✨✨
下一關的口試,就像穿越摩洛哥丹吉爾的大力神之洞,只有真正的勇者才能走到光明。
願大家帶著海克力士的力量與智慧,口試過關,榮耀歸來💪💪💪

新鮮的R點將錄
R2 蘇柏毓 醫師

各位老師、學長姐還有同學大家好,我是新進的 R2蘇柏毓,很榮幸能成為這個龐大家庭的一份子。我來自台中,畢業於中國醫。平時喜歡打桌球,下班後偶爾會進行重量訓練,閒暇之餘則以聽音樂、看動畫與追劇作為放鬆的方式。
我的第一個月是從胸腔科開始。初來乍到,即使事先預習,仍難免顯得手忙腳亂,特別是對於系統的不熟悉,讓我在開立醫囑的過程中經常一波三折。所幸身邊有主治醫師、學長姐、同事與護理師們的理解與耐心,讓我能逐漸進入狀況。短短數週內,卻遇見無數願意雪中送炭的人,這份支持對新進住院醫師而言格外珍貴。特別想感謝科內的專科護理師與總醫師們,他們不厭其煩地解答我對醫囑的疑惑,並在臨床最忙碌的時刻伸出援手,讓我能安心學習並成長。
整體來說,這裡的氛圍如同我所期待的一般。科內環境融洽,學長姐不僅友善,還會在適當時機給予具體的建議。繁忙的病人量讓我有機會磨練如何在有限時間內快速而正確地做出判斷,同時也促使我加強必要的臨床技能。雖然有時仍覺得自己尚未完全進入狀況,但我深知成熟的過程是一場長跑,我會持續努力,期許自己能在未來不只是跟上大家的腳步,更能逐漸成為能夠協助他人的角色。
白袍夜航
醫學生的夜間學習筆記
Clerk2 史紋嫣
夜幕低垂,像一張無聲的巨網,將白日的喧囂一併收攏,只留下逐漸空蕩的病房與細細流動的寧靜,走廊間傳來護理師與值班醫師交班的低語聲,以及匆忙而有節奏的腳步聲,沒有人能確定這一夜是否能平安度過,但每個人仍沉著守在崗位上,把能做的事做到最好。
這是一位 60 歲男性,年紀不算大,卻因第四期肺癌與多重共病,近年來屢次進出醫院。此次入院,是因為癲癇與發燒而起,從急診到病房,經過多天治療,好不容易穩住體溫並調整了抗癲癇藥物,然而自某天中午起,他的體溫始終在 37.4°C 附近徘徊,傍晚又悄然升高。
我跟在值班學長身後,看著他忙碌穿梭:抽動脈血、導尿、調整退燒藥、思索下一步該怎麼做,雖然病人家屬早已簽下 DNR,但我們仍將所有該做的治療一一完成,剩下的,只剩等待檢驗培養結果,以及加量退燒藥後,能否換來一絲緩解。
隔日,傳來病人離世的消息,雖然感到惋惜,卻無話可說。對每一位在深夜值班的護理師與醫師而言,生離死別本是職業日常,但親歷之時,心底仍免不了一陣酸楚,或許昨晚病人家屬的神情之所以平靜,是因為他們早已在心中歷經一番掙扎與告別。
夜間學習,總是充滿未知,正因如此,更能考驗醫療人員的專業知識、臨床技能與溝通能力。對我而言,每一次夜學都像一場臨床的即興演出,當遇到熟悉的疾病,是練習接新病人的機會;遇到陌生的病況,則是難得的現場課堂;而或許最重要的,是當所有人都忙得不可開交、只能靠自己時,如何在壓力之下迅速、有效地完成工作,那是一種只有在夜裡,才會被真正鍛鍊出的技藝。
夜色依舊靜靜籠罩著病房,守夜的人依舊在崗位上,等待著下一個未知的黎明。
以上是第一百一十六期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言