
這一週,這個世界失去了多名優秀的醫療人員。身為醫療工作者,時常要面對挑戰,也讓人無暇顧及自己的疲憊。但別忘記我們也都是人,也都是值得被傾聽、被關心的人。
如果最近感覺辛苦了,就慢下來一點,找人聊一聊,給自己一個喘口氣的機會。無論你現在的狀態如何,能堅持走到今天,已經很了不起了。
新的一天,新的開始。願我們都能在彼此的陪伴與關懷中,一起撐過高低起伏的日子。
明天,也要加油!!
沉痛哀悼高國晋醫師
我們深切哀悼中華民國重症醫學會理事長、林口長庚醫院胸腔內科系主治醫師高國晋教授不幸辭世。
高醫師長年投入重症醫學領域,致力於推動台灣重症照護體系的發展與臨床教育,主持多場全國性重症工作坊與訓練課程,為無數重症醫療人員提供清晰的方向與堅實的支持。在COVID-19疫情期間,他擔任中央疫情指揮中心專家諮詢小組委員,除臨床工作外亦積極參與政策規劃與公共衛生決策,對於防疫初期的推展貢獻卓著。
高醫師也曾多次參與線上講座與專業研討會,分享第一線重症經驗,並撰寫《COVID-19重症照護關鍵紀實》,成為國內重症醫療的重要參考資料。他的離世是台灣醫界深重的損失。
願高醫師堅持的理想與專業精神永存於人心,持續照亮我們前行的道路。謹致最深切的哀悼,並祝福家屬節哀順變、珍重身心。
田亞中 部長

方基存 教授
永遠的追思:緬懷高國晋教授,台灣重症醫學的領航者

我親愛的學弟與學生,台灣重症醫學會理事長、台灣急性腎病學會常務理事、長庚大學呼吸治療學系系主任、林口長庚內科部 高國晋教授,猝然離我們遠去,真是無比不捨與心痛!

高教授,一位全心奉獻、追求卓越的醫界領袖,帶領台灣重症醫學與靭性醫療計劃,提升台灣重症醫學的能見度與醫療品質。

更以無比的熱情、勇氣與智慧,帶領林口長庚內科部及重症醫療團隊不斷提升照護品質,是具有遠見的領導者,總是以堅定的信念與溫暖的關懷,強化重症醫療教育,激勵身邊的同仁與後輩。

追思國晋,回憶他溫暖的笑容、堅定的眼神,以及對醫學與社會無私奉獻。令人不捨。

感謝方基存教授同意轉載臉書貼文與照片
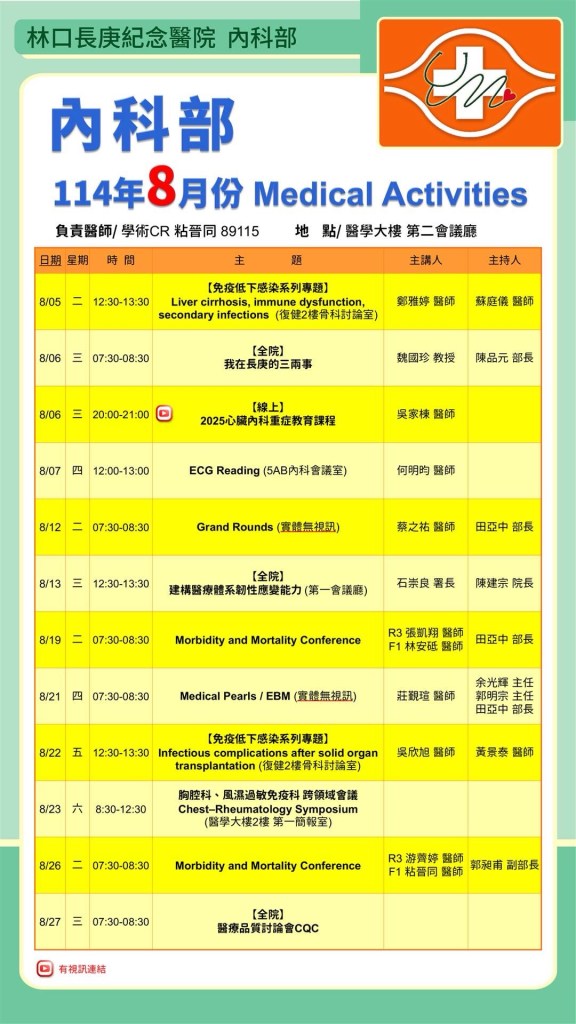
本期學術活動
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 7/31 (四) 7:30-8:30 醫學大樓 第二會議廳 | Medical Pearls/ EBM 何建德 醫師/ 余光輝主任 謝宜璋主任 田亞中部長 | 實體無視訊 |
| 時間/地點 | 主題/主講/主持 | 會議網址與備註 |
| 8/5 (二) 12:30-13:30 復健2樓骨科討論室 | 【免疫低下感染系列專題】 Liver cirrhosis, immune dysfunction, secondary infections 鄭雅婷 醫師/ 蘇庭儀醫師 | 實體無視訊 |
| 8/6 (三) 20:00-21:00 | 【線上】 2025心臟內科重症教育課程 吳家棟醫師 | 線上連結待補 |
| 8/7 (四) 12:00-13:00 醫學大樓 5AB內科會議室 | ECG Reading 何明昀醫師 | https://cgmh.webex.com/cgmh/j.php?MTID=m441fe55da46d9edbfaddbe282d9fb89d |
2025/7/31 (四) Medical pearls/EBM

推薦活動
2025/7/29 (二) 醫學教育研究中心學術活動
(有師培學分與西醫師繼續教育積分)

2025/8/6 (三) 達人講堂2.0

2025/8/23 (六) 跨領域會議

學術活動回顧
2025/7/8 (二) Grand rounds
心臟內科 陳俊吉 醫師

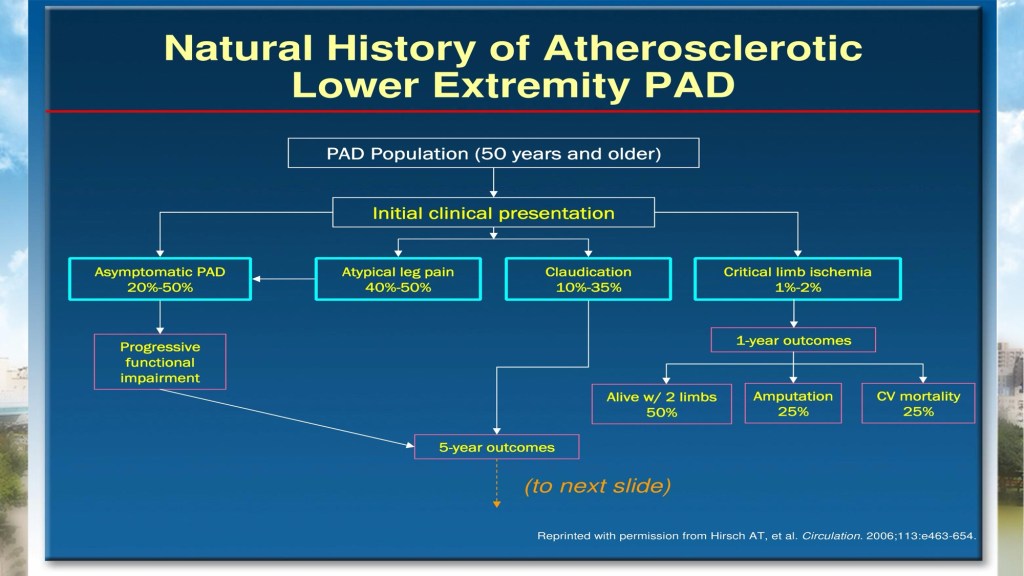
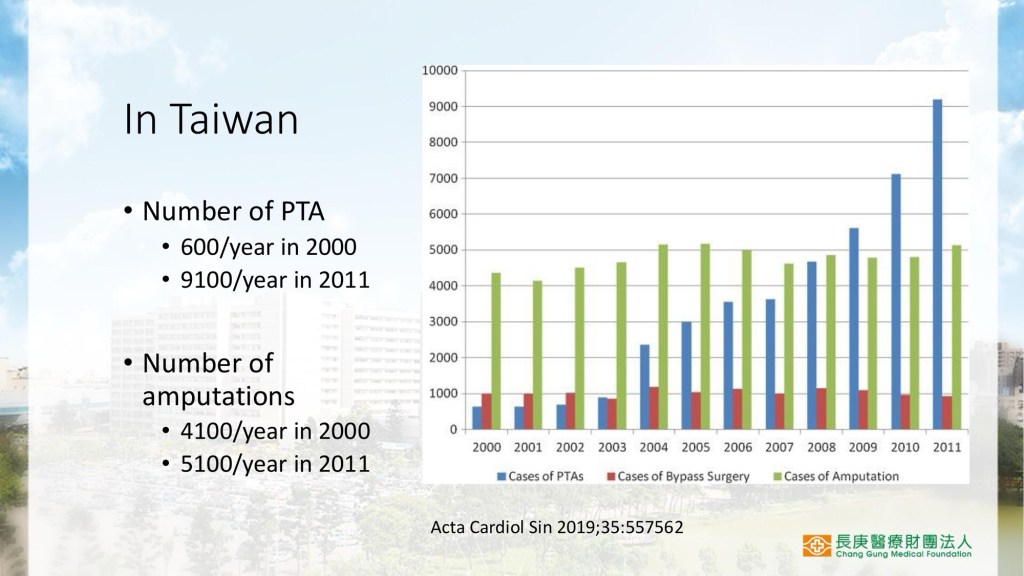
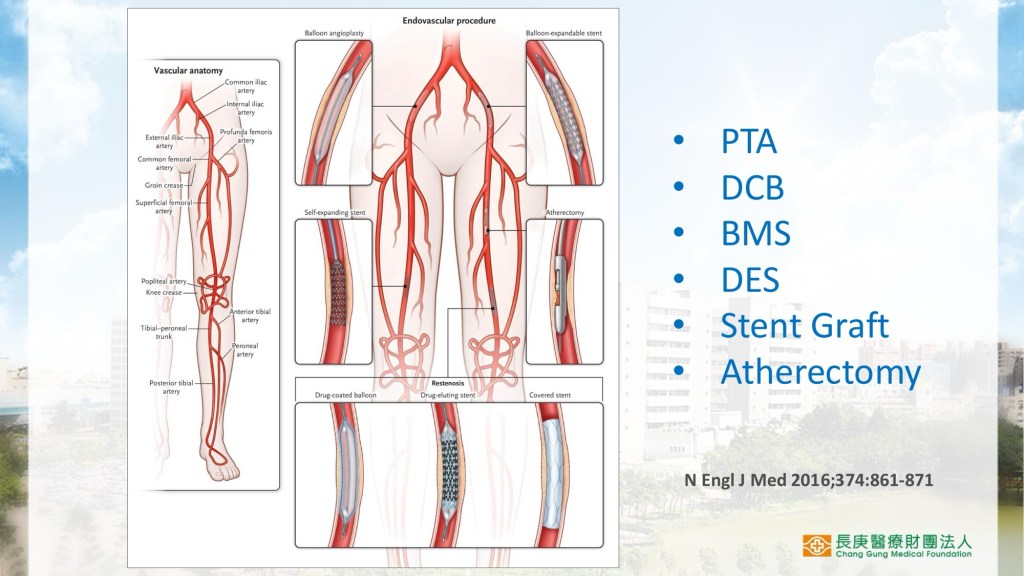
周邊動脈疾病可分為間歇性跛行(Claudication)與慢性肢體缺血(CLI),治療選項包含血管內治療(PTA)、繞道手術(Bypass)與藥物治療。台灣在2000年至2011年間,PTA手術量從每年600例成長至9100例,截肢數量亦從4100例增加至5100例,顯示PAD治療需求日益增加。

在血管內治療方面,藥物塗層氣球(DCB)與塗藥支架的使用曾引發安全性疑慮,部分研究指出其可能增加死亡風險。然而美國FDA更新指出,目前無足夠證據顯示其導致額外死亡,且證明其安全有效。
針對股淺動脈(SFA)病變,治療成效受病灶長度、鈣化程度與慢性全阻(CTO)影響。對於重度鈣化病變,旋切術(Atherectomy)可協助清除斑塊、改善支架放置成效。

簡報中特別提到一例81歲女性患者,具有高齡、高血壓與糖尿病風險,左腳第三趾傷口長期不癒合,透過深層靜脈動脈化(DVA)手術改善下肢灌流。DVA是一項將動脈血引導至靜脈的新穎技術,適用於傳統方法失敗或無法重建血管的重症病患。
病理研究亦指出,許多CLI患者的動脈阻塞為血栓所致,並非單純粥樣硬化。此點對於治療策略制定有重要意義。

此外,台灣自2016年成立糖尿病足工作小組,致力於跨專科整合照護,並與國際組織接軌。該組織引入Wagner、WIfI、PEDIS等分級系統,協助病情評估與治療決策。
結論指出,PAD的治療已邁向多元化,包括血管內手術(如PTA、支架、DCB、IVL)、傳統手術(繞道、內膜切除術)、新興療法(幹細胞與基因治療、可吸收支架、混合治療)等,需依病患情況個別化選擇。

Clerk2 吳承達心得
下肢重度缺血(Chronic Limb-Threatening Ischemia, CLTI)為周邊動脈疾病(Peripheral Artery Disease, PAD)之終末期表現,其不僅與高截肢率有關,亦代表系統性動脈硬化的最嚴重狀態,與高度心血管風險密切相關。過去針對這類病人,治療選擇受限於傳統血管重建(如繞道手術)或單純氣球擴張(PTA),然而,過去十餘年間,血管內治療技術的進步大幅拓展了可處置病灶的範圍,也改寫了臨床實務的操作模式與預後預測。
本次晨會深入探討多種新興治療策略,包含機械性斑塊去除(Atherectomy)、藥物塗層球囊(DCB)、藥物塗層支架(DES)、以及生物可吸收支架(Bioresorbable Scaffolds)等,並介紹深靜脈動脈化(Deep Venous Arterialization, DVA)在“no-option CLI”病人中的應用與臨床數據支持。資料亦涵蓋2024年最新美國PAD臨床實踐指引,整合再血管化手段的分區建議,並強調全人整合性治療(含藥物、控糖、戒菸與血脂管理)為提高長期預後之核心。
此外,臨床個案與影像輔助資料說明了病灶辨識與介入前評估的重要性,而病理研究亦顯示,在某些CLTI病人中,動脈閉塞與血栓形成關聯性更高,未必為單純粥狀硬化所致,這對於治療選擇有重要啟示。
身為學習中的實習醫師,透過本次晨會陳俊吉醫師的詳細介紹,深入了解PAD與CLTI的治療新知,讓我強烈感受到本領域近年的快速變化與創新精神。一方面,從技術層面來看,以往被認為“無可治療”的BTK段閉塞病灶,現在透過精密導管、藥物釋放裝置、甚至是血管內轉化(如DVA)等創新技術,正逐漸變成可以處理的目標。特別是DVA的發展,從基本概念、器械演進到NEJM發表的臨床成果,都顯示了「從靜脈創造動脈供血」的實務可行性,對無選擇病人提供了希望,也挑戰了傳統血管重建的思維。
另一方面,在面對PAD病人時,整合性照護觀念愈發重要。簡報中強調使用高強度statin、控制血壓與糖尿病,以及選擇性地使用Rivaroxaban加Aspirin等抗栓策略,不僅是為了減少局部事件,更是為了降低全身心血管風險。這讓我反思到,介入只是其中一環,臨床醫師更需要在全人醫療與長期追蹤中扮演積極角色。
此外,透過分析Narula等人的病理研究,我更加認知到:不應將CLI單純視為末期動脈粥樣硬化的結果。許多病灶其實是血栓主導,而非單純硬化斑塊,這或許代表在抗凝策略與病因探索上尚有發展空間。
值得注意的是,目前尚無明確證據顯示塗藥裝置在PAD的長期預後上顯著優於非塗藥器材,且周邊血管的再狹窄率相較於冠狀動脈顯著偏高。此外,講者於晨會最後強調一項核心觀念:雖然血管介入後的遠期預後未必理想,但其主要價值在於恢復主幹通路,以爭取時間讓側枝循環發展,進而促進傷口癒合,這才是介入治療的真正目標。
總結來說,這次簡報不僅增進我對CLTI介入治療的技術性認識,更讓我理解臨床決策須結合解剖學、器材選擇、全身風險管理與患者背景評估等多層面考量。這是一門橫跨介入、內科、病理與病人教育的整合醫學,而這也正是我們現代臨床醫師應追求的核心能力。
/////感謝陳俊吉醫師提供以下重點簡報/////

2025/7/17 (四) Mortality and Morbidity Conference
R3 黃元駿 醫師

在加護病房待久了, 就會猜想著每個病人未來的走向, 有些狀況好的病人遇到得到了該給的治療就會順利過關, 有些狀況不好的人就算再怎麼努力, 到達醫療極限後終究也會離開, 這些一點都不複雜, 臨床上最困難的常常是那些狀況明明還不錯卻選擇放手, 以及那些狀況不好卻放不了手的患者, 背後總藏著一個又一個的故事。
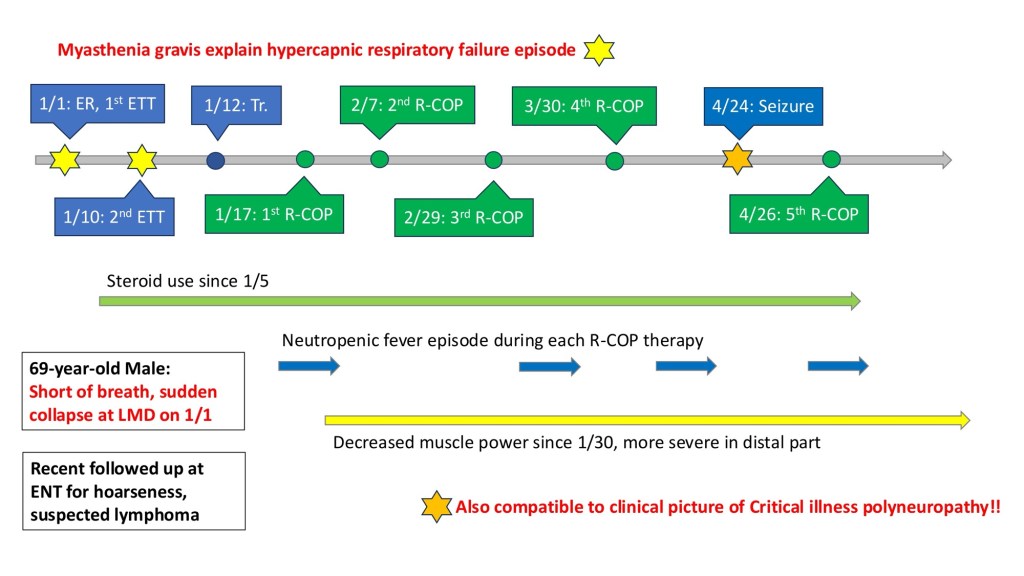
這次MM-C的案例W先生就是當時被我歸類為狀況好的那些人裡, 雖然說不上是身強力壯, 但至少住院前生活自理無礙, 雖然在加護病房裡有點暴躁喜歡亂踢床板, 但好好跟他講話也都能讓他平靜下來, 雖然得到了一個棘手的DLBCL淋巴癌, 但診斷明確, 治療早有成熟的指引, 也許未來容易復發, 但離生命終點應該還有好一段路可以走, 然而, W先生的治療結果卻總是讓我失望, 也因此有了這個MM-C。

意識改變是個煩人但老掉牙的主題了, 任何一個醫學生都回答得出AEIOUTIPS, 呼吸衰竭在加護病房也不是什麼新鮮事, 氧氣與二氧化碳的狀況抽一隻動脈血就一清二楚, 呼吸衰竭造成意識改變, 在一個診斷明確的淋巴癌患者身上似乎沒有無法解決的道理, 也因此, W先生一開始的治療目標是單純且明確的, 排除氣道問題之後就讓他趕快拔管回病房開始治療淋巴癌吧, 然而, 他卻一次又一次的反覆發生意識改變合併呼吸衰竭, 這…就真的很奇怪了。

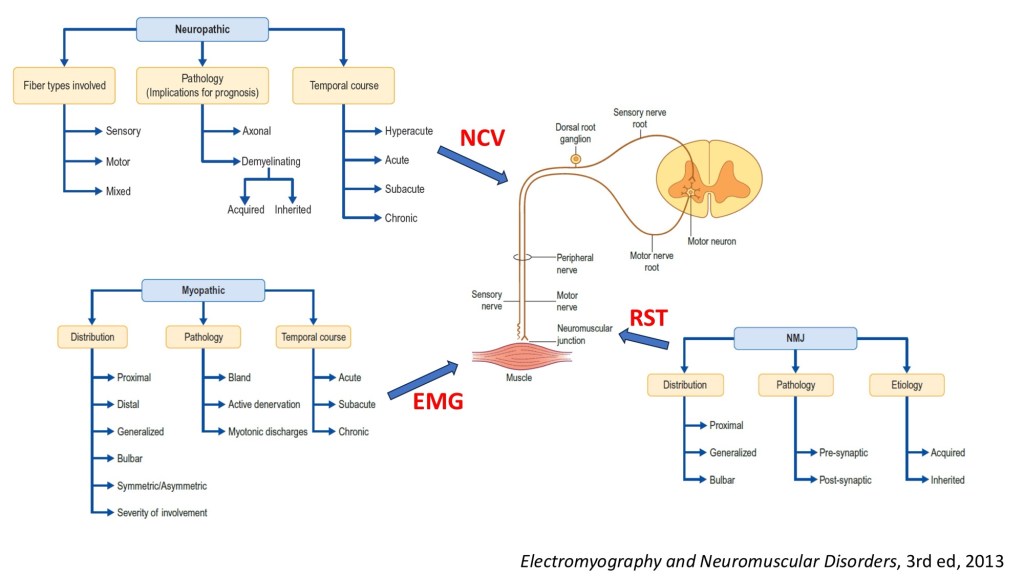
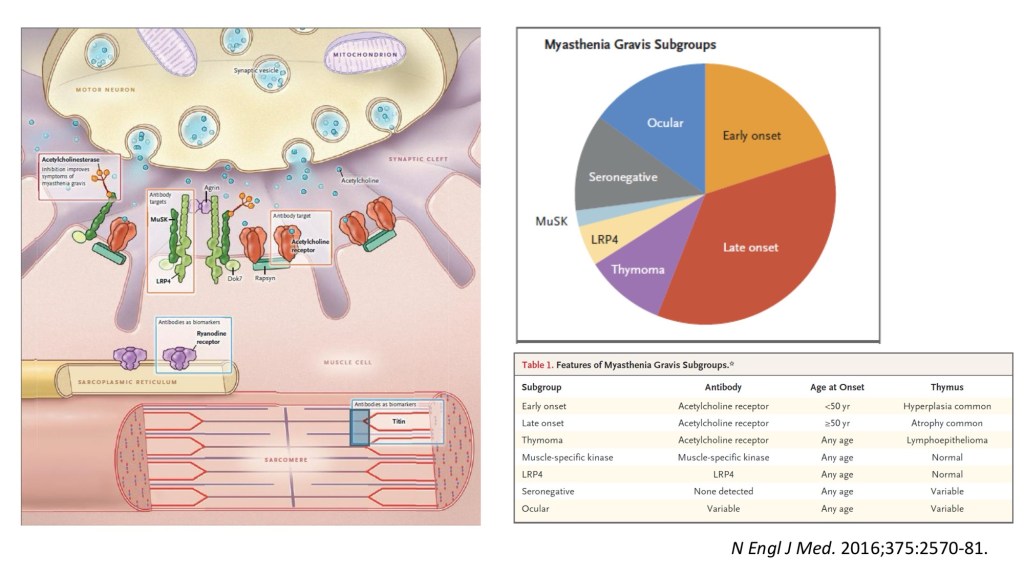
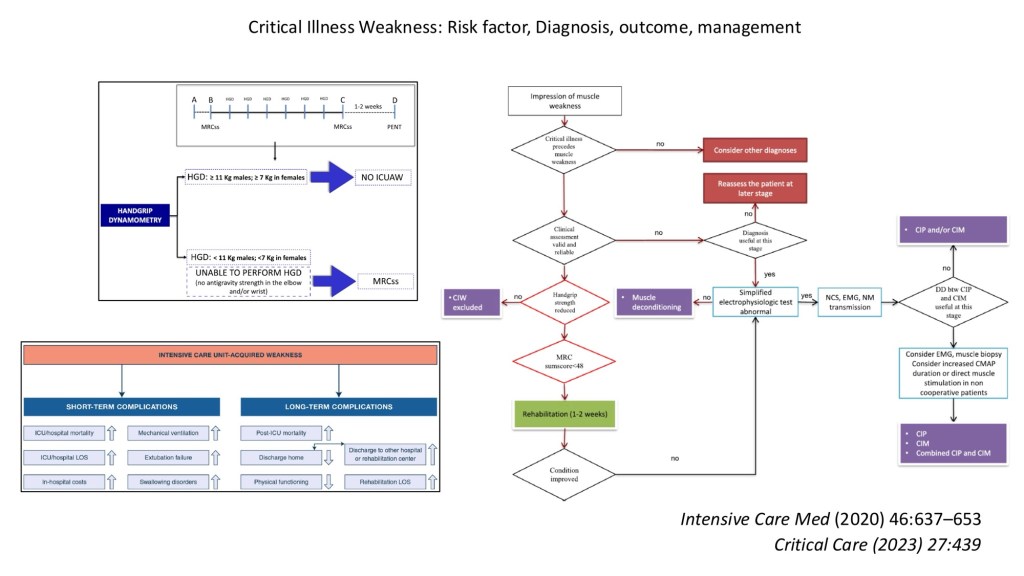
我們從二氧化碳累積所造成的呼吸衰竭當作切入點, 逐步鑑別所有可能的原因, 安排各種檢查進行排除, 最後才發現到這個案例其實在淋巴癌以外還隱藏了重症肌無力及反覆感染後造成的Critical illness weakness(CIW), 回溯W先生這半年的治療過程, 中間確實有著許多我們可以做得更好的地方, 在內科單位的訓練對於神經學疾病的熟悉度相對不夠, 對於神經學症狀的紀錄與處理能力也常常被忽略, 其實在住院第一個月有已經有肌肉無力的徵兆但卻沒有在第一時間做進一步的檢查, 最終結果就是復健及藥物治療也都被延後了。
重症肌無力在診斷上需要從出現臨床的無力現象開始, 並透過血清學或是電生理學的檢查確認診斷, 由於這樣的肌肉無力是一個波動性的改變, 那些我們用來評估拔管成功率的單一時間點指標如RSBI或PMax可能都無法代表患者整天的狀況, 如果沒有察覺這個隱藏的陷阱而貿然拔管, 就可能會出現白天狀況還好但晚上就乏力到需要重新插管的困境, 也因此, 確認或排除這個診斷在重症照護上有其臨床上的重要性。

此外, W先生的三個診斷, 淋巴癌, 重症肌無力, CIW, 在治療上有許多相互衝突但也有許多相互合作的部分, 針對他的淋巴癌我們選擇了R-COP治療, 雖然R-COP開始治療當下W先生並未被診斷出重症肌無力, 卻很巧合的遇到Rituximab同時也是重症肌無力的維持治療手段之一, 只是使用的劑量及頻率稍有不同, 而類固醇也同時是淋巴癌與重症肌無力的治療藥物, 但長期使用卻又會造成CIW的惡化, 此外, 若根據重症肌無力急性惡化的標準治療, 我們需要啟動血漿置換, 但在使用單株抗體藥物Rituximab的狀況下, 是否會變成控制了重症肌無力卻控制不了淋巴瘤的結果?回溯了相關文獻紀載, 同時合併DLBCL及MG僅在少數個案文獻中被提及, 也因此不會有標準治療指引以供參考, 這樣的臨床困境就變成需要仰賴各科的偕同討論以建立治療目標, 也是我認為這個案例最困難, 也最值得討論的部分。
W先生在加護病房的第一個月是我在加護病房的Primary care, 也是我在整個R2生涯中持續追蹤著的病人, 在整個半年左右的住院過程中, 一直到了第五個月才發現了這個隱藏在中間的神經疾病, 對我來說其實有一點終於找到答案了的解脫感, 但卻也有點為什麼不能早一點發現的遺憾, 感謝在做MM-C這個抽絲剝繭的過程中胸腔科、神經科、血液科老師的指導、以及部長針對血漿置換給予的建議, 就算未來遇到同時合併這兩個疾病的情況應該不會太多, 我相信這樣的臨床推理也是可以應用在其他病人身上的。

Clerk2 許永凌心得
這次參加的大內科晨會主題為 Mortality and Morbidity,分享的是一位反覆出現 hypercapnia 的病人。隨著住院醫師的介紹,病情發展如同層層迷霧逐漸散去,最終展現出完整而複雜的病程。而這次演講除了學習到臨床的處置,更讓我感受到自己微小而真實存在的力量。
病人是一位罹患 Diffuse large B cell lymphoma 的個案,因血氧不穩定而曾經插管,當時仍持續接受以 Port-A 為途徑進行的 R-CHOP 化療。然而,在繁忙的 ICU 中,醫療團隊無暇從根本探討其呼吸問題的原因,也缺乏時間進行完整卻費時的神經學評估。後續病人合併癲癇,開始進行 seizure survey,並進一步排查可能影響呼吸的神經肌肉疾病。最終,透過肌電圖、神經學檢查、影像與腰椎穿刺等一連串精密檢查,才確診為重症肌無力,並辨識出這次為 MG crisis 所引起的呼吸衰竭。經過 IVIG 與 plasmapheresis 治療後,病人的呼吸狀況終獲改善,病人實為因其他部位出血而不幸過世。
這次病例讓我學到的不僅是疾病的診療流程,更重要的是「角色的重要性」。在 ICU 中,因為人力緊繃,許多特異性低又費時的理學檢查可能被忽略。但若病人在普通病房,也許實習醫學生有機會進行完整的神經學檢查,提早發現線索。我深刻體會到,即使我們只是醫療團隊中最年輕的成員,只要把每件小事做到極致,也可能有機會推動病情的轉變。有限的知識與能力,若能被善用,將如同建造高塔時最微小的螺帽,為整體醫療貢獻堅實的力量。
這次晨會提醒我,醫療是一場接力賽,每個人都可能是關鍵的一棒。我將記住這份責任,珍惜每一次與病人互動的機會,不讓任何小小異常被忽略。
/////感謝黃元駿醫師提供以下重點簡報/////

內科活動回顧
2025/7/17 (四) 木曜日超派
PGY2 馬正芯醫師 心得

今天很幸運可以聽到GI fellow陳昱州學長以及R2潘政宇學長分享在MICU6的經驗,真的收穫良多!昱州學長針對peptic ulcer bleeding、UGI bleeding in cirrhosis、liver failure 和 acute pancreatitis做了非常完整的整理,很用心幫大家整理最新的guideline內容。

學長也提到了許多學長以及主治醫師實際照顧病人的經驗,我覺得對我們現在以及未來在臨床照顧病人都非常實用,雖然還是非常恐懼,但也更加有信心!

政宇學長也分享了他在ICU工作的心路歷程,要如何在加護病房保持喜悅。學長也提了很多具體如何開源節流的方式,怎麼安排每天的工作、尋求資源、以及建立自己的反射等。

我在PGY期間其實常常晚下班,未來希望向學長們看齊,可以更有效率。這次的分享讓我不只增進醫療知識,也讓我對未來進入ICU後要面對的挑戰有了更具體的想像,也期望自己有一天也可以像分享的學長們一樣,更有餘裕的面對加護病房的工作!
AI 工具筆記
AI 說文解字(下)
Clerk2 吳承達
在上一篇中,我們探討了人工智慧的基本結構與神經網路的主要架構,如 CNN、ResNet、Transformer 等。延續此脈絡,本篇將聚焦於神經網路「如何學習」的內部機制,特別是梯度下降與反向傳播,這是讓 AI 真正產生智慧反應的關鍵步驟。
一、梯度下降(Gradient Descent)
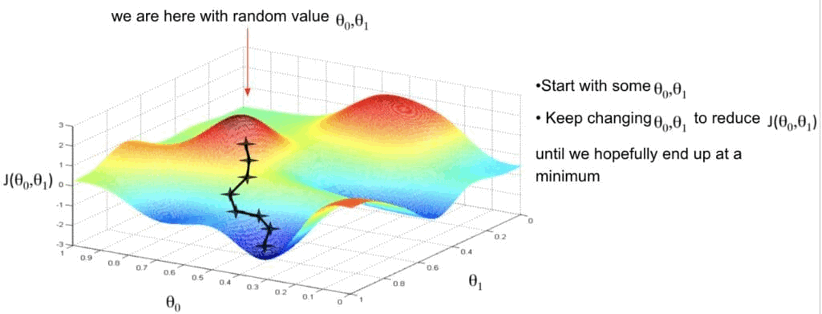
損失函數的數值愈小,代表模型預測與實際資料的差距愈小。因此,我們希望找到損失函數的「局部最小值」,以提升模型效能。這可透過數學方法計算損失函數在各參數點的導數(斜率),並逐步往下降最快的方向微調參數值。
起初,我們可假設只調整一個參數,每次依據損失函數斜率略作調整。若參數超過兩個,則損失函數會形成一個多維曲面,我們便需根據偏導數組合計算「梯度」,即多維空間中函數變化最快的方向。如此一來,即便模型擁有數十甚至數百個參數,也可在對應的高維空間中持續進行數值優化,最終收斂至一個誤差最小的模型參數組合。
二、反向傳播(Backpropagation)
神經網路由多層簡單的加減乘除運算單元所組成。為了了解每個參數如何影響最終預測結果,我們必須從最後一層結果反推回輸入端,層層計算每一節點對損失函數的貢獻。
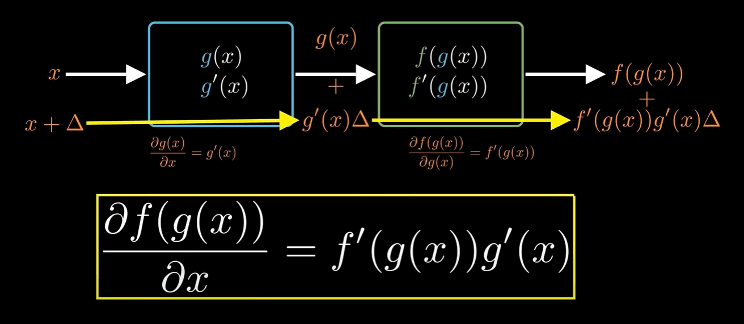
這個過程運用數學上的「連鎖律」:若一個輸出值是由多層函數所組成(例如 f(g(x))),其總變化率可拆解為各層函數的導數相乘。實務中,神經網路往往包含數十甚至數百層,反向傳播便是依此原理,將損失值從輸出端層層傳回,計算每層參數對最終預測結果的影響。
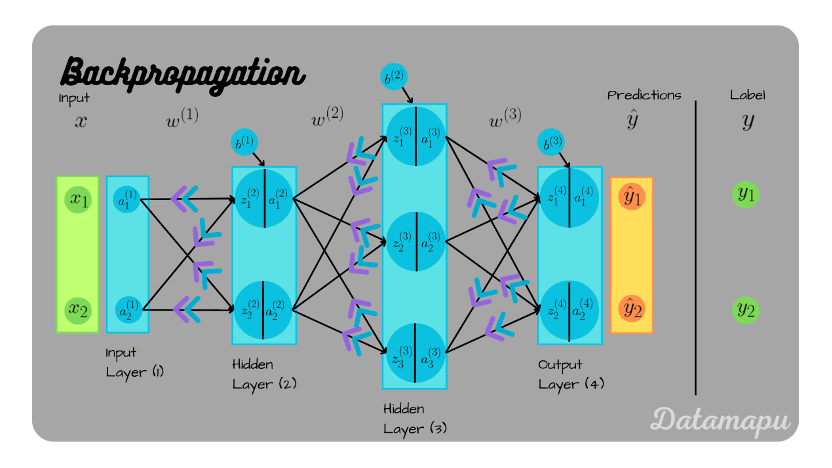
三、統整與展望
總結來說,神經網路的核心任務是尋找最佳的參數組合,使得模型能精準擬合輸入與輸出之間的關係。這過程仰賴反向傳播計算每個參數的梯度,再以梯度下降法逐步更新參數,最終讓整體網路學習到資料背後的規律,進而展現智能。
儘管這些學習機制日趨成熟,但在實務應用上仍面臨許多挑戰。例如模型過擬合、大量計算資源的需求、醫療資料的隱私與準確性問題等,皆需在系統設計與應用推廣中審慎因應。
在此,也感謝 Andrew Ng 教授、李宏毅教授與諸多開放資源的貢獻,讓我們得以理解這些深奧的學習機制。未來隨著演算法不斷演進,AI 在醫療影像分析、診斷輔助、病歷資料處理等領域的應用將更加深入,對智慧醫療的發展亦具有關鍵推進作用,值得我們共同關注與期待。
以上是第一百一十四期週報~
有什麼話想對我們說的話
都歡迎來信至ccj3665@gmail.com!
發表留言